Similar presentations:
Najnowsze techniki radioterapii i brachyterapii stosowane w leczeniu raka stercza
1. BIAŁOSTOCKIE CENTRUM ONKOLOGII ZAKŁAD RADIOTERAPII Dr n med. Tomasz Filipowski
Najnowsze techniki radioterapii ibrachyterapii stosowane w leczeniu
raka stercza
BIAŁOSTOCKIE CENTRUM ONKOLOGII
ZAKŁAD RADIOTERAPII
Dr n med. Tomasz Filipowski
2. Slajd 2
POLSKA3. Slajd 3
EU-274. Slajd 4
KWALIFIKACJA CHOREGO DO LECZENIAOcena zaawansowania procesu (TNM)
Stopień w skali Gleason’a
Wyjściowy poziom PSA
Wiek chorego
Choroby współistniejące
Oczekiwane prawdopodobieństwo przeżycia
Jakość życia
5. Slajd 5
6. Slajd 6
Kurhanewicz RSNA 2002Wznowa
3 lata po radioterapii, chol/cr > 1,5
Coakley F.V, Radiology 2004
7. Slajd 7
MRS (spektrsokopia protonowa-1H MRS)Obecność i ilość metabolitów/związków chemicznych w tkance
1H MRS CSI – norma : najwyższy pik cytryniany( 2,6 ppm)
Kurhanewicz RSNA 2003
8. Slajd 8
Poza miednicę…..2. Whole body MR
1. Hydrografia
/urografia MR
( whole body CT)
3.dyfuzja całego ciała już możliwa!
9. Slajd 9
10. Slajd 10
11. Slajd 11
12. Slajd 12
Grupa ryzykawg AUA i EUA
Niski
Średni
Wysoki
T1-2a GS 2-6 PSA<1
T2b-T2c GS 7 PSA 10-20
T3a GS 8-10 PSA>20
Chirurgia
chirurgia + brachyterapia
chirurgia + brachyterapia
Brachterapia
Radioterapia + brachyterapia Radioterapia
Radioterapia IMRT SBRT Hormonoterapia krótka
Hormonoterapia długa
Chemioterapia
13. Slajd 13
Zlokalizowany rak gruczołu krokowegoObserwacja
Leczenie radykalne
Operacyjne
Radioterapia
Teleradioterapia
Brachyterapia
Tele + Brachy
14. Slajd 14
TECHNIKI STOSOWANE W RT RAKA STERCZAIMRT - Intensywna Modulacja Dawki
statyczne
3D – Konformalna
VMAT – volumetric modulated arc therapy
Stereotaksja
dynamiczne
IGRT- Radioterapia Sterowana Obrazem
15. Slajd 15
CELE ANATOMICZNE CRTA.
B.
C.
D.
E.
Ognisko(a) raka wewnątrz gruczołu
krokowego (GTV): Intra-Prostatic Boost =
boost BT, dose-escalation IMRT (IGRT) w trakcie badań klinicznych
Tylko stercz (CTV): wyłączna BT –
rutynowe metody w wybranych
ośrodkach RT, dla T1 lub T2 o niskim
ryzyku
Stercz + tkanki okołosterczowe
(CTV1+2): Intact Prostate RT = 3DCRT,
IMRT, ±BT – najczęstsza RT, w T2
Tkanki zagrożone nawrotem raka po RP
(CTVs): EBRT
Stercz z okolicą + regionalne węzły
chłonne (CTVs+CTVn): 3DCRT (IMRT?) –
w T3, (T2 o wysokim ryzyku?)
napromienianie elektywne 50-54Gy – w
N+ napromienianie selektywne? 6670Gy
16. Slajd 16
17. Slajd 17
NACIEKANIE OKOŁONERWOWE [Villers i wsp. 1989]Szacunkowe ryzyko nacieku pozatorebkowego
= 3/2 x PSA + [(GS – 3) x 10] [Roach 1993]
18. Slajd 18
DROGI SPŁYWU CHŁONNEGO:A.
B.
C.
D.
E.
Węzły chłonne okołosterczowe
(zasłonowe)
Przednia i przednio-boczne części
stercza – węzły biodrowe zewnętrzne
(kilka cm poniżej rozgałęzienia tt
biodrowych w.
Tylna i tylno-boczne części stercza –
węzły biodrowe wewnętrzne
Tylno-środkowa część stercza – węzły
przedkrzyżowe aż do promontorium
Doln-przednia część stercza –węzły
biodrowe wewnętrzne
19. Slajd 19
20. Slajd 20
RYZYKO PRZERZUTÓW W REGIONALNYCH WĘZŁACH CHŁONNYCHSzacunkowe ryzyko N+ wg Partin-Roach 2/3 x PSA + [(GS – 6) x 10]
[Roach 1993]
Lokalizacja węzłów chłonnych
Odsetek N+
1
Biodrowe zewnętrzne
60%
2
Zasłonowe
53%
3
Przedkrzyżowe
53%
4
Biodrowe wewnętrzne
47%
5
Biodrowe wspólne
27%
6
Podbrzuszne
14%
7
1 +2 Biodrowe zew. + zasłonowe
86%
8
3+4 Biodrowe wew. + przedkrzyżowe
80%
21. Slajd 21
22. Slajd 22
23. Slajd 23
Table 1. Biologic equivalent dose of 4 × 9.5 Gy, 2 × 12 Gy 2 × 13.5 Gy HDR and 42 × 1.8 Gy (75.6 Gy) and 45× 1.8 Gy (81 Gy) external beam radiotherapy regimens for different α/β values
Abbreviations: HDR = high dose rate; BED = biologic effective dose; EBRT = external beam radiotherapy.
Regimen
BED (α/β ratio)
1.5
3
5
7
4 × 9.5 Gy HDR
266
133
110
57
2 × 12 Gy HDR
208
103
82
44
2 × 13.5 Gy HDR
261
130
100
56
42 × 1.8 Gy = 75.6 Gy (EBRT)
141
121
103
95
45 × 1.8 Gy = 81 Gy (EBRT)
178
127
110
102
IJROBF Vol 83 Nr 3 2012 M. Ghilezan M.D. at all
24. Slajd 24
Table 1. Biologic equivalent dose of 4 × 9.5 Gy, 2 × 12 Gy 2 × 13.5 Gy HDR and 42 × 1.8 Gy (75.6 Gy) and 45× 1.8 Gy (81 Gy) external beam radiotherapy regimens for different α/β values
Abbreviations: HDR = high dose rate; BED = biologic effective dose; EBRT = external beam radiotherapy.
Regimen
BED (α/β ratio)
1.5
3
5
7
4 × 9.5 Gy HDR
266
133
110
57
2 × 12 Gy HDR
208
103
82
44
2 × 13.5 Gy HDR
261
130
100
56
42 × 1.8 Gy = 75.6 Gy (EBRT)
141
121
103
95
45 × 1.8 Gy = 81 Gy (EBRT)
178
127
110
102
IJROBF Vol 83 Nr 3 2012 M. Ghilezan M.D. at all
25. Slajd 25
Prostate cancer radiation dose response: results of the M. D. Anderson phase IIIrandomized trial
Alan Pollack, M.D., Ph.D Gunar K Zagars, M.D., George Starkschall, Ph.D., John A Antolak, Ph.D.,
J.Jack Lee, Ph.D., Eugene Huang, B.S., Andrew C von Eschenbach, M.D., Deborah A Kuban, M.D.,
•Isaac Rosen, Ph.D.
Source: International Journal of Radiation Oncology * Biology * Physics 2002; 53:1097-1105
Copyright © 2002 Elsevier Science Inc. Terms and Conditions
26. Slajd 26
IMRT5- letnie przeżycia bez wzrostu PSA
Grupa dobrze rokująca
T1-2, PSA <10 ng/mL
81 - 86.4 Gy
75.6 Gy
64,8 – 70,2 Gy
96%
86%
65%
Grupa pośrednia
81 - 86.4 Gy
75.6 Gy
64,8 – 70,2 Gy
87%
61%
44%
Grupa źle rokująca
81 - 86.4 Gy
75.6 Gy
64,8 – 70,2 Gy
69%
43%
22%
27. Slajd 27
Radioterapia 3D – dostosowawcza (konformalna) toradioterapia zaplanowana z użyciem
trójwymiarowego oznaczenia kształtu guza i
planowanych objętości.
- jakość wiązki promieniowania
- kształt wiązki – indywidualne „beam eye view”
- odtwarzalność ułożenia (unieruchomienie)
- ruchomość guza i tkanek zdrowych
- ilość pól napromienianych
- właściwe marginesy
- DVH
Eskalacja dawki
28. Slajd 28
IMRT – Intensity Modulated RadiotherapyTreatment Intensywna modulacja wiązki
„rzeźbienie dawki”
IMRT = 3D CRT + odwrócone planowanie
leczenia + komputerowo sterowana
modulacja intensywności wiązki
promieniowania (jej głębokości)
29. Slajd 29
Radioterapia sterowana obrazem –Technika leczenia pozwalająca na dostosowanie
planu leczenia w miarę zmniejszania( zmiany
kształtu) obszarów tarczowych lub organów ryzyka
w miarę upływu czasu leczenia na podstawie
obrazów z XVI i CT lub MRI.
30. Slajd 30
Radioterapia stereotaktycznaTechnika pozwalająca na podanie
wysokiej dawki w obszarze tarczowym o
małym wymiarze ( objętości ) z wysoką
precyzją z uwzględnieniem ruchów
narządów wewnętrznych z codzienną
kontrolą obrazu XVI
31. Slajd 31
Ablacyjna radioterapia stereotaktycznaPodanie bardzo wysokiej dawki w
niewielkiej ilości frakcji ( 1-3) w celu
osiągnięcia efektu ablacyjnego narządu
lub obszaru tarczowego
Tylko w ramach badania klinicznego
32. Slajd 32
C 3DIMRT
33. Slajd 33
wysokaStereotactic
Radiation Therapy
Dawka
Volumetric Modulated
Arc Therapy
Image Guided
Radiation Therapy
Precision
Radiation Therapy
niska
mała
Objętość napromienianej tkanki
duża
34. Slajd 34
35. Slajd 35
MOŻLIWIE maksymalna dawkaMOŻLIWIE minimalna dawka w
w obszarze targetu,
tkankach zdrowych
36. Slajd 36
37. Slajd 37
38. Slajd 38
39. Slajd 39
40. Slajd 40
41. Slajd 41
42. Slajd 42
43. Slajd 43
44. Slajd 44
45. Slajd 45
46. Slajd 46
47. Slajd 47
48. Slajd 48
49. Slajd 49
50. Slajd 50
51. Slajd 51
52. Slajd 52
53. Slajd 53
Mapa fluencji54. Slajd 54
55. Slajd 55
56. Slajd 56
CyberKnife57. Slajd 57
58. Slajd 58
Ruchomość stercza IMRT/IGRTA-P
3.2 mm
L-L
1.2 mm
S-I
3.1 mm
59. Slajd 59
Znamy cel, mamy aparat,powstaje pytanie jak trafić ?
60. BRAMKOWANIE
• Przy leczeniu technikąBramkowania
oddechowego
najważniejsze jest
ustalenie rytmu
oddechowego
S
U
P
61. Slajd 61
Określenie w jakiej fazieoddechowej aparat ma
transmitować wiązkę
promieniowania tak
aby guz został
napromieniony
S
U
P
62. Slajd 62
Ruchy przeponyStolec i gazy
15mm
5mm
63. Slajd 63
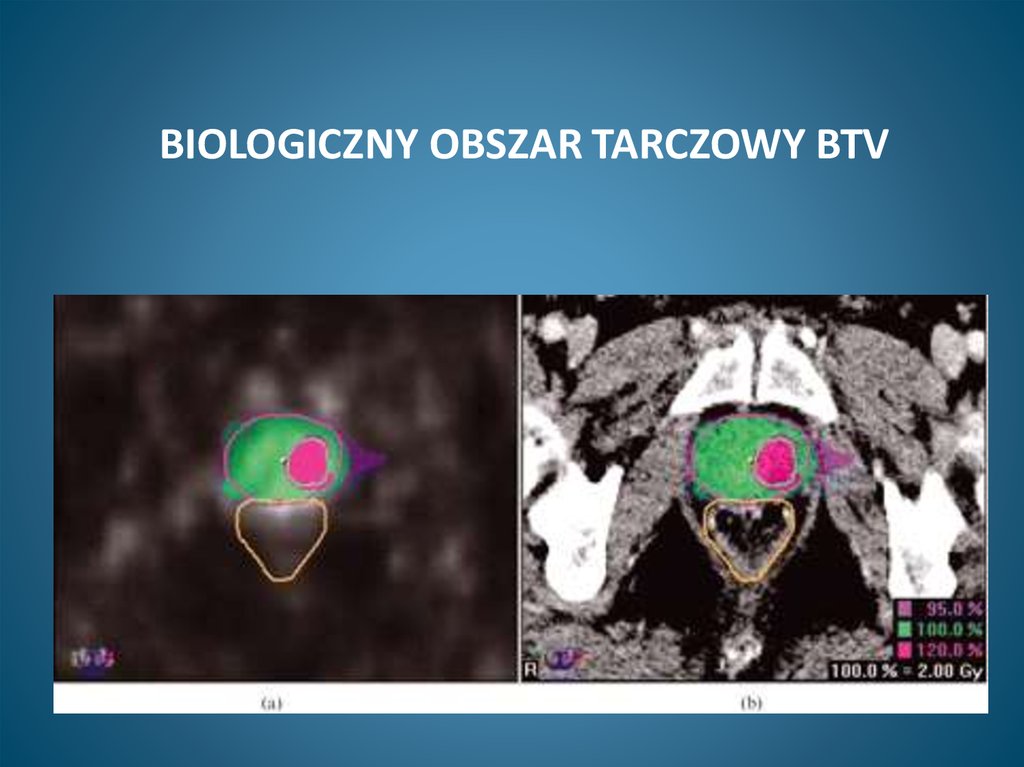
BIOLOGICZNY OBSZAR TARCZOWY BTV64. Slajd 64
Objawy ostrych odczynów popromiennychCzęste
Zmęczenie
Częstomocz, pilna potrzeba oddania moczu, dysuria, nocturia
”Napięcie” odbytnicy, parcia, stolce śluzowe, stolce grudkowate
Biegunka
Rzadkie
Zatrzymanie moczu z powodu obrzęku prostaty (zwykle jako zaostrzenie
wcześniejszych utrudnień w oddawaniu moczu)
Krwawienie z odbytnicy
65. Slajd 65
Objawy późnych odczynów popromiennychObjawy
Leczenie
Odbytnica
Łagodne; Nieregularne, niewielkie krwawienie; zmiana charakteru wypróżnień nie wymagająca leczenia
Średnie; przewlekłe podrażnienie odbytnicy i śluzowe stolce wymagające leczenia; uporczywe krwawienie z
odbytnicy
Groźne; Owrzodzenie odbytnicy (bardzo rzadkie)
Nie wymaga leczenia
Środki przeciwbiegunkowe, czopki
sterydowe
Kolostomia
Pęcherz moczowy
Łagodne; Niewielki częstomocz, nocturia
Średnie; Częstomocz lub nocturia wymagająca leczenia, przejściowy krwiomocz
Groźne; Zwłóknienie pęcherza z pojemnością mniejszą niż 100 mL; przewlekła hematuria (bardzo rzadko)
Nie wymaga leczenia
Środki rozkurczowe, koagulacja
teleangiektazji
Obejście pęcherza
Nietrzymanie moczu
Rzadko, prawie zawsze związane z TURP przed leczeniem
Sztuczny zwieracz
Zwężenie moczowodu i szyi pęcherza
Rzadko, prawie zawsze związane z TURP przed leczeniem
Rozszerzenie moczowodu
Gruczoł krokowy
Brak wydzieliny pęcherzków nasiennych, tzw. sucha ejaculacja
Nieznane
Zaburzenia wzwodu
Częściowe lub całkowite zaburzenia wzwodu u 50% chorych prawdopodobnie z powodu uszkodzeń
mikronaczyniowych gałązek tętnic sromowych i prącia
Viagra, wstrzyknięcia papaweryny,
implanty chirurgiczne
Obrzęki ud i genitaliów
Rzadko, prawie zawsze związane z wcześniejszym usunięciem węzłów chłonnych
Uciskowe pończochy, rękawy
TURP = transurethral resection of prostate.
66. Slajd 66
BRACHYTERAPIA RAKAGRUCZOŁU KROKOWEGO
•Brachyterapia HDR w czasie rzeczywistym
•Brachyterapia z zastosowaniem implantów
stałych LDR
67.
LOW RISK RESULTSWeighted
>40 months follow-up or less than 100 patients
% PSA Progression Free
Treatment Success
100
EBRT
90
80
68 51 50
96
23 46
14 21
97 66 2592
22
8
13
48
4 8175 62
37
35
86
6
44
17
3069 41 82
3 60
33
32
71
85
10
39103
65
28 946795
98 848931 72 99 29 101
42
61 93
18 88 102
38
54
36
73
19 47 24
43 55
78
2 26
64
12 83
40
58
100
1
106
7 87
76 56
107
77
9
70 80
41
15 45
57 74 79
59
90
53
Brachy
+
27
EBRT & ADT
EBRT & Seeds
5 16
52
104
108
Surgery
63
70
34
← Years from Treatment →
91
60
Robot RP
Seeds
Surgery
EBRT
CRYO
HIFU
Protons
Hypo EBRT
49
11
1
Seeds & ADT
2 3 4 5 6 7 8 9 10 11 12 13 14 15
• Prostate Cancer Results Study Group
HDR
• Numbers within symbols refer to references
9/1/2018
BJU Int, 2012, Vol. 109(Supp 1)
67
Prostate Cancer Center of Seattle
68.
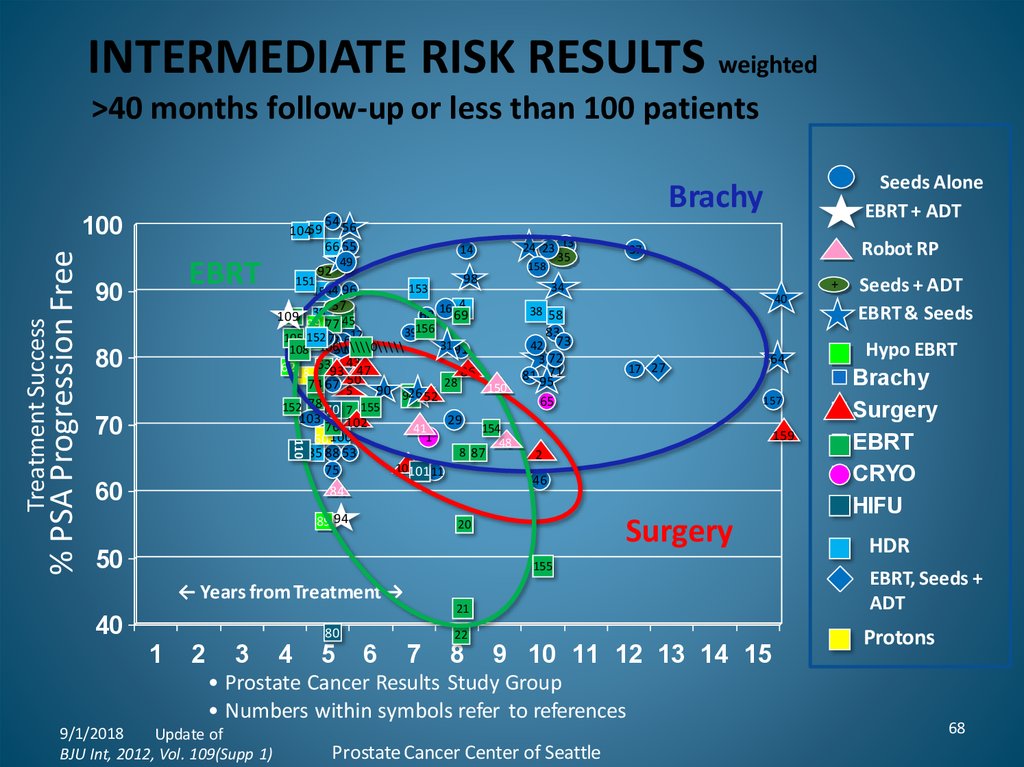
INTERMEDIATE RISK RESULTS weighted>40 months follow-up or less than 100 patients
Treatment Success
10459
EBRT
90
80
70
54 56
66 55
24 23 13
14
35
79
49
158
92
98
151
34
153
1544 96
4
57
16
38 58
68 69
30 36 45
109
99 77
156
39
83
105 152
82107
97 612
42 73
31 91
108 106\\\\\\0\\\\\
51
3 72
62 18 6393 4347
71
86
81
95
28
74 67 550 90
150
26
9 52
65
152 78 70 7 155
103
29
76 102
154
41
1
60 100
48
8 87
85 88 53
2
10101 11
75
46
84
Robot RP
37
+
40
17 27
64
157
159
110
% PSA Progression Free
100
Seeds Alone
EBRT + ADT
Brachy
60
89 94
Surgery
20
50
155
← Years from Treatment →
40
21
80
1
2
3
4
5
22
6
7
8
9 10 11 12 13 14 15
• Prostate Cancer Results Study Group
• Numbers within symbols refer to references
9/1/2018
Update of
BJU Int, 2012, Vol. 109(Supp 1)
Prostate Cancer Center of Seattle
Seeds + ADT
EBRT & Seeds
Hypo EBRT
Brachy
Surgery
EBRT
CRYO
HIFU
HDR
EBRT, Seeds +
ADT
Protons
68
69.
HIGH RISK RESULTSWeighted
>40 months follow-up or less than 100 patients
% PSA Progression Free
Treatment Success
Brachy
92 65
20
16
94 81
109
18
19
80
74
112 4
108
22
78
123
67
17
123
122
55
131
75
112
40
125
85
76
43
3
72
60
127
12454
34
91 66 41
125
68
57
2
28
71 1364 79
48 128
59 10 114
42
50
56 1
24
12
8 61
132
53
25
90
110
89
101 113
5 120
111 93
62 106 12933 21
126
118
14
39 119 95
70
98
11
96
115
103
83 7 82 26
35
6
52 63
84
73
31
30 116
58 27
77 46
107
86 87
88
102 15
105
51
23 29
← Years from Treatment
→
69
Surg & EBRT
Surg & ADT
EBRT & ADT
EBRT & Seeds
37
47
Hypo EBRT
104
133
EBRT
Surgery
• Prostate Cancer Results Study Group
• Numbers within symbols refer to references
9/1/2018
Update of
BJU Int, 2012, Vol. 109(Supp 1)
130
Protons
HDR
49
EBRT Seeds +
ADT
Robot RP
HIFU
HDR + ADT
69
Prostate Cancer Center of Seattle
70. Slajd 70
TECHNIKA KROCZOWA SWIFT71. Slajd 71
BRACHYTERAPIA PROSTATY1. Operacyjna
72. Slajd 72
73. Slajd 73
STANDRT EQUIPMENT74. Slajd 74
75. Slajd 75
76. Slajd 76
77. Slajd 77
78. Slajd 78
79. Slajd 79
80. Slajd 80
81. Slajd 81
82. Slajd 82
83. Slajd 83
84. Slajd 84
85. Slajd 85
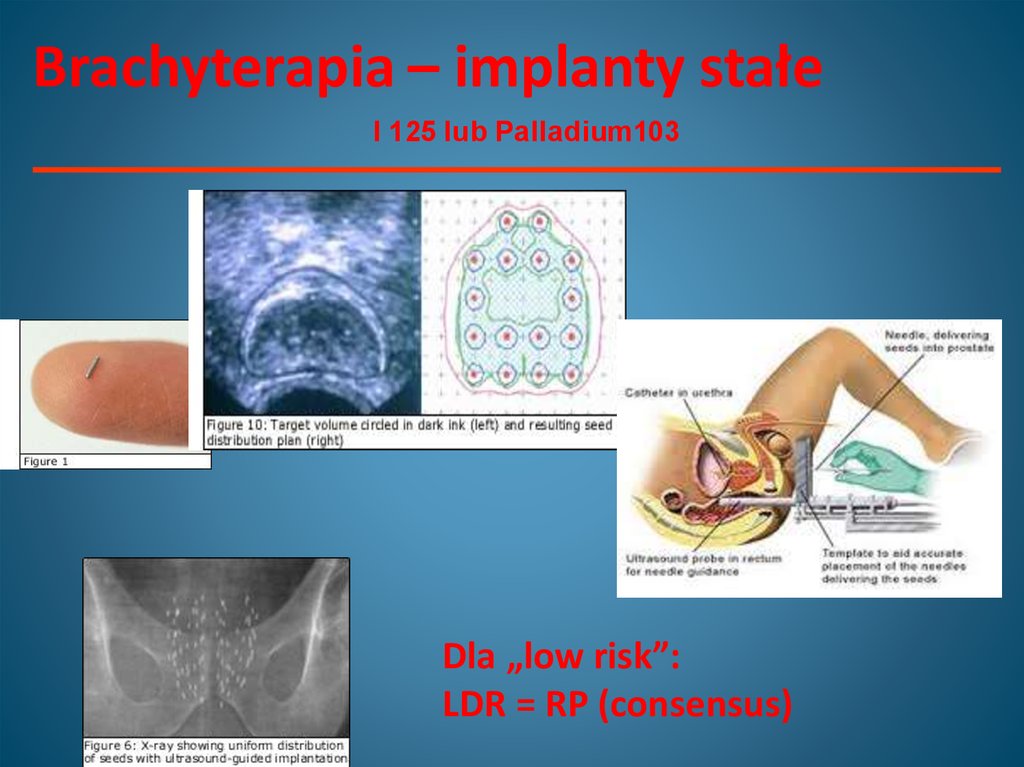
Brachyterapia – implanty stałeI 125 lub Palladium103
Dla „low risk”:
LDR = RP (consensus)
86. Slajd 86
87. Slajd 87
PLAN LECZENIA ROZKŁAD IZODOZ88. Slajd 88
WERYFIKACJA POŁOŻENIA IMPLANTÓW RTG89. Slajd 89
Hypertermia90. Slajd 90
91. Rak prostaty - fakty
U 1/3 chorych rozwinie się choroba przerzutowa wczasie 8 lat
Terapia hormonalna zastosowana w przypadku
nawrotu choroby po leczeniu radykalnym powoduje
remisję u około 80% chorych
Jednak po upływie średnio 20 miesięcy terapii może
rozwinąć się forma RGK oporna na kastrację
Średni czas jaki upływa od momentu rozpoznania
pierwszego przerzutu do zgonu wynosi poniżej 5 lat
92. Decyzja o kwalifikacji chorego do chemioterapii paliatywnej
• musi być indywidualizowana w oparciu o takieczynniki, jak:
– stan sprawności chorego
– obecność objawów i dolegliwości
– dynamika choroby
– choroby towarzyszące
– przebyte uprzednio leczenie
– dostępność opcji terapeutycznych
– stan psychiczny i preferencje chorego
93. TAX 327 Związek pomiędzy wyjściową wartością Gleason score (7-10 vs 2-6) i OS chorych leczonych z udziałem docetakselu
mOS: 18.9 vs 14.5 m-cyp=0.009
TAX 327
Związek pomiędzy
wyjściową wartością
Gleason score
(7-10 vs 2-6)
i OS chorych
leczonych z udziałem
docetakselu
Van Soest RJ i wsp. Eur Urol 2014
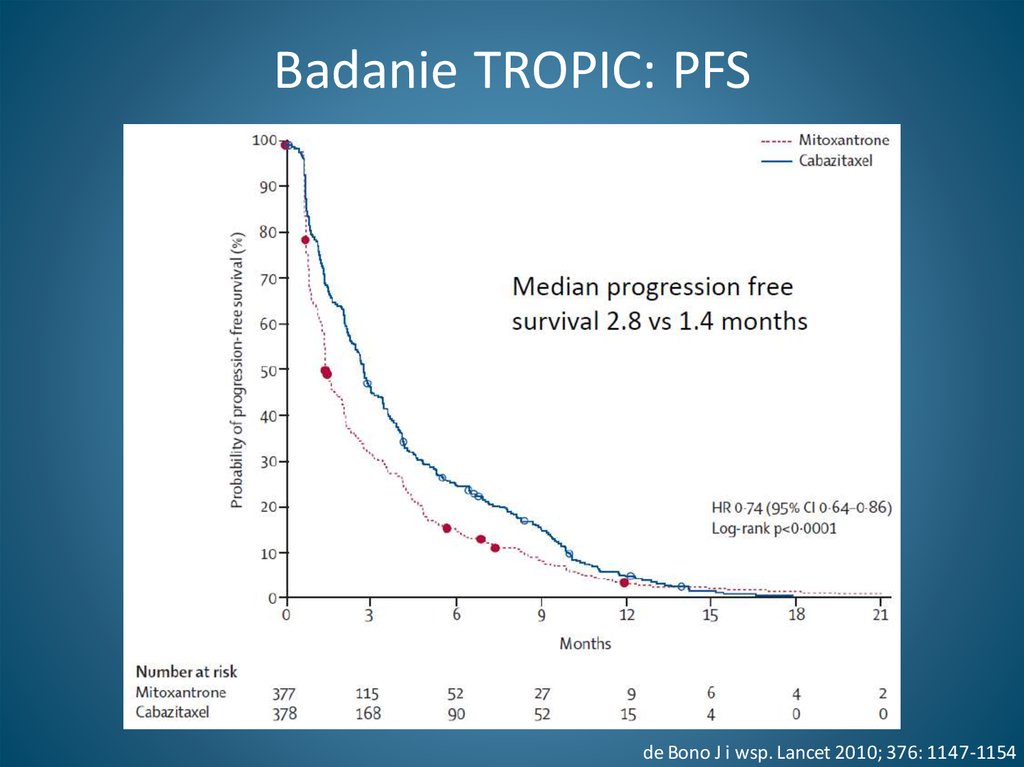
94. Badanie TROPIC: PFS
de Bono J i wsp. Lancet 2010; 376: 1147-115495. Zapobieganie powikłaniom kostnym
• Denosumab– Przeciwciało monoklonalne przeciwko ligandowi
receptora RANK
– Wykazano wydłużenie czasu do wystąpienia
niepożądanego zdarzenia kostnego w porównaniu z
kwasem zoledronowym (20,7 vs. 17,1 miesięcy, P =
0.008)
– Brak wpływu na OS i PFS
– Dawkowanie: podskórnie w dawce 120 mg co 4 tyg.
96. Rad-223: mechanizm działania
• W inwazyjnej postaci raka prostaty wszystkie elementy układuRANK/RANKL/OPG ulegają znaczącej ekspresji oraz dochodzi do
wzmożonej sekrecji endoteliny 1
• Wszystko to prowadzi do wzrostu liczby osteoblastów, zwiększonej
mineralizacji, spadku mobilności osteoklastów
• Znaczne kościotworzenie w pobliżu komórek przerzutowych
wymaga zasobów mineralnych wapnia i fosforanów
• Kation radu, zachowujący się w organizmie jak kation wapnia,
zostaje wbudowany do tworzących się miejsc osteosklerotycznych
w pobliżu wywołujących ten proces komórek nowotworowych






























































































 medicine
medicine








