Similar presentations:
Неотложные состояния во фтизиатрии
1.
Неотложные состоянияво
фтизиатрии.
2.
Легочное кровотечениеКровохарканье и легочное кровотечение –
опасные осложнения туберкулеза органов
дыхания, характеризующиеся выделением
крови из дыхательных путей. Такие
осложнения могут наблюдаться при всех
формах туберкулеза легких и у больных с
посттуберкулезными изменениями в
легких. Наиболее часто это осложнение
наблюдается у больных казеозной
пневмонией, фиброзно-кавернозным и
цирротическим туберкулезом легких.
3.
Различают легочное кровотечение(гемоптоэ) и кровохарканье (гемофтиз).
Отличие легочного кровотечения от
кровохарканья в основном количественное.
Кровохарканье – это наличие прожилок
крови в мокроте или в слюне, выделение
отдельных плевков жидкой или частично
свернувшейся крови.
При легочном кровотечении кровь
откашливается в значительном количестве,
одномоментно, непрерывно или с
перерывами.
4.
В зависимости от количества кровиразличают кровотечения:
малые – до 100 мл крови,
средние – до 500 мл,
большие или профузные – свыше 500 мл.
5.
Источниками легочного кровотечения могутбыть:
а) единичная каверна,
б) инфильтрат с распадом,
в) туберкулезные процессы без деструкции,
г) участки пневмосклероза.
6.
Некоторые факторы, способствующиевозникновению кровохарканья и
кровотечения
• Физическая травма как фактор,
способствующий возникновению
кровохарканья у больных туберкулезом
легких, имеет сравнительно ограниченное
значение.
• Инсулин и препараты йода противопоказаны
при наличии активного туберкулезного
процесса. Являясь биологически активными
веществами, могут вызвать обострение
туберкулезного процесса и кровохарканье.
• Салицилаты, являясь дезагрегантами,
увеличивают риск развития геморрагических
осложнений.
7.
• Из физиотерапевтических процедур, которыемогут способствовать появлению
кровохарканья, отмечаются следующие:
электросветовые ванны, диатермия,
грязелечение, душ Шарко. Неосторожное
применение этих процедур без
предварительного тщательного исследования
больного не допустимо. Особенно нужно быть
осторожным у больных туберкулезом легких с
назначением тепловых процедур - диатермии,
парафинотерапии и грязелечения.
• Пациенты, страдающие сахарным диабетом,
склонны к тяжелым легочным кровотечениям.
8.
• Сочетание туберкулеза с ишемическойболезнью сердца и артериальной
гипертензией неблагоприятно в развитии
геморрагических легочных осложнений.
• Доказано значение С-гиповитаминоза, как
фактора, предрасполагающего к
кровохарканью. Дефицит витамина С ведет
к повышенной проницаемости капилляров
и ангиодистрофии, что способствует при
определенных условиях кровохарканью.
9.
Клиническая картинаКлиническая картина легочного
кровотечения состоит из
симптомокомплекса общей кровопотери,
признаков наружного кровотечения и
проявления легочно-сердечной
недостаточности, обусловленной как
основным заболеванием, явившимся
причиной кровотечения, так и обструкцией
трахеобронхиального дерева излившейся
кровью.
10.
Часто возникновению легочного кровотеченияпредшествуют тяжелая физическая нагрузка,
сильный, упорный кашель, вначале сухой, а
после с гнойной или слизистой мокротой, а
затем пенистой алой кровью или обильным
откашливанием крови со сгустками. Больных
беспокоит слабость, головокружение, чувство
страха, одышка.
При объективном исследовании обращают на
себя внимание общие проявления
кровопотери - бледность кожи, холодный
липкий пот, тахикардия, снижение
артериального давления, акроцианоз,
выраженность которых зависит от степени
потери крови.
11.
При I степени легочного кровотечения(кровопотеря до 100 мл крови) гемодинамические
нарушения отсутствуют или слабо выражены.
При II степени (кровопотеря до 500 мл) отмечается
общая слабость, бледность кожи, одышка до 20-25
дыханий в минуту. Пульс учащается до 100-120
уд/мин, систолическое артериальное давление
снижается до 90-80 мм рт. ст., уровень гемоглобина
снижается до 60-80 г/л, а гемотокрита - до 0,25 л/л.
При III степени (кровопотеря более 500 мл) выражены бледность кожных покровов, одышка,
частота дыханий до 30-40 в минуту, частота
сердечных сокращений - 140 уд/мин и более,
систолическое артериальное давление 40-50 мм рт.
ст. и ниже, гемоглобин снижается до 50 г/л и ниже,
гемотокрит - ниже 0,25.
12.
Дифференцировать легочное кровотечение следует:C кровотечением из носоглотки и из желудочно-кишечного тракта:
- синдром Мелори-Вейса (заключается в появлении продольных
глубоких, нередко множественных, трещин слизистой оболочки
длиной 4-40 мм в зоне пищеводно-желудочного соединения.
Синдром Маллори—Вейса встречается у 1-13 % больных с
кровотечением из верхнего отдела пищеварительного тракта,
из расширенных вен пищевода при злоупотреблении
алкоголем;
- при портальной гипертензии также из расширенных вен
пищевода имеет место обильное кровотечение алой кровью
без пузырьков воздуха;
- при язвенной болезни желудка и двенадцатиперстной может
возникать рвота цвета «кофейной гущи», дегтеобразный стул
(мелена), слабость, тахикардия, головокружение, бледность,
холодный пот, обморочные состояния.
- кровотечение из носоглотки при артериальной гипертензии и
анемиях: всегда алая кровь и человек чувствует, что оно из
носоглотки, так как ему приходится глотать ее.
13.
Спонтанный пневмотораксСпонтанный пневмоторакс –
патологическое состояние,
характеризующееся скоплением воздуха
между висцеральной и париетальной
плеврой, не связанное с механическим
повреждением легкого или грудной стенки
в результате травмы или врачебных
манипуляций.
14.
Наличие газа в плевральной полости
является следствием одного из 3-х
событий:
прямое сообщение между альвеолами и
плевральной полостью,
прямое сообщение между атмосферой и
плевральной полостью,
присутствие в плевральной полости
газообразующих микроорганизмов.
Поступление газа в плевральную полость
продолжается до тех пор, пока давление в
ней не станет равным атмосферному или
не прервется сообщение.
15.
Этиология и патогенез.Пневмоторакс, возникающий вследствие
деструкции легочной ткани при тяжелом
патологическом процессе (абсцесс, гангрена,
прорыв туберкулезной каверны или субплеврально
расположенного очага), считается
симптоматическим (вторичным).
Спонтанный пневмоторакс, развивающийся без
клинически выраженного заболевания, называется
идиопатическим.
Основные причины симптоматического
пневмоторакса: туберкулез легких, осложнения
пневмонии – эмпиема плевры, абсцесс или
гангрена легких, врожденные кисты легких,
бронхоэктазы, злокачественные опухоли легких.
16.
Появление воздуха в плевральной полостиповышает внутриплевральное давление, в
результате чего наступает сдавление и
спадение легочной ткани, смещение
средостения в противоположную сторону,
опущение купола диафрагмы, сдавление и
перегиб больших кровеносных сосудов в
средостении. Все эти факторы приводят к
нарушению дыхания и кровообращения.
17.
Классификация.
По происхождению:
первичный (идиопатический)
симптоматический.
По распространенности:
тотальный
частичный
В зависимости от наличия осложнений:
неосложненный
осложненный (кровотечением, плевритом,
медиастинальной эмфиземой)
Тотальный пневмоторакс развивается при
отсутствии плевральных сращений, частичный – при
облитерации части плевральной полости.
18.
Различают открытый, закрытый и клапанный(напряженный) пневмоторакс.
• При открытом пневмотораксе имеется
сообщение полости плевры с просветом
бронха и с атмосферным воздухом. На вдохе
воздух входит в плевральную полость, а на
выдохе выходит из нее через дефект в
висцеральной плевре.
• В дальнейшем дефект в висцеральной плевре
закрывается фибрином и формируется
закрытый пневмоторакс. При этом сообщение
между плевральной полостью и атмосферным
воздухом прекращается.
19.
Возможно формирование напряженногопневмоторакса (с положительным давлением
в плевральной полости). Этот вид
пневмоторакса возникает при действии
клапанного механизма в области
бронхоплеврального сообщения (свища), что
позволяет воздуху проникать в плевральную
полость, но не дает возможности выходить из
нее. В итоге давление в плевральной полости
прогрессивно нарастает и превышает
атмосферное. Это приводит к полному
коллапсу легкого и значительному смещению
средостения в противоположную сторону.
20.
21.
Клиническая картина:• В 80% случаев заболевание начинается остро.
В типичных случаях внезапно появляется
острая колющая боль в соответственной
половине грудной клетки с иррадиацией в
шею, руку, иногда в эпигастральную область.
Довольно часто боль сопровождается страхом
смерти. Боль может возникать после
физической нагрузки, кашля.
• Второй характерный признак – внезапно
появляющаяся (или усиливающаяся) одышка.
Степень выраженности одышки разная,
дыхание учащенное, поверхностное. У
некоторых больных появляется сухой кашель
(рефлекторный).
22.
Классические клинические симптомы пневмоторакса:
вынужденное положение больного,
больной покрыт холодным потом,
цианоз, одышка,
расширение грудной клетки и межреберных промежутков на
стороне поражения,
ограничение дыхательных движений грудной клетки на стороне
поражения,
тимпанит при перкуссии легких на стороне поражения,
ослабление или отсутствие голосового дрожания на
пораженной стороне,
отсутствие везикулярного дыхания на стороне поражения,
смещение области сердечного толчка и границ сердечной
тупости в здоровую сторону, тахикардия,
снижение артериального давления.
Все физикальные признаки пневмоторакса отчетливо
определяются тогда, когда происходит спадение легкого на 40%
и более.
23.
Неотложная помощь при спонтанном П.требуется относительно редко. Острую боль
в грудной клетке снимают введением
обезболивающих средств (2—3 мл 1%
раствора промедола или 1 мл 2% раствора
омнопона подкожно, 1—2 мл 50% раствора
анальгина внутримышечно). При
нарастающей одышке и падении АД
(например, при клапанном П.,
пневмотораксе, сопровождающемся
внутриплевральным кровотечением),
показана срочная плевральная пункция и
аспирация воздуха.
24.
Цели лечения:
Разрешение пневмоторакса
Предотвращение повторных
пневмотораксов.
Тактика терапии
наблюдение и кислородотерапия;
простая аспирация;
установка дренажной трубки;
химический плевродез;
хирургическое лечение.
Все больные с пневмотораксом подлежат
госпитализации в стационар.
25.
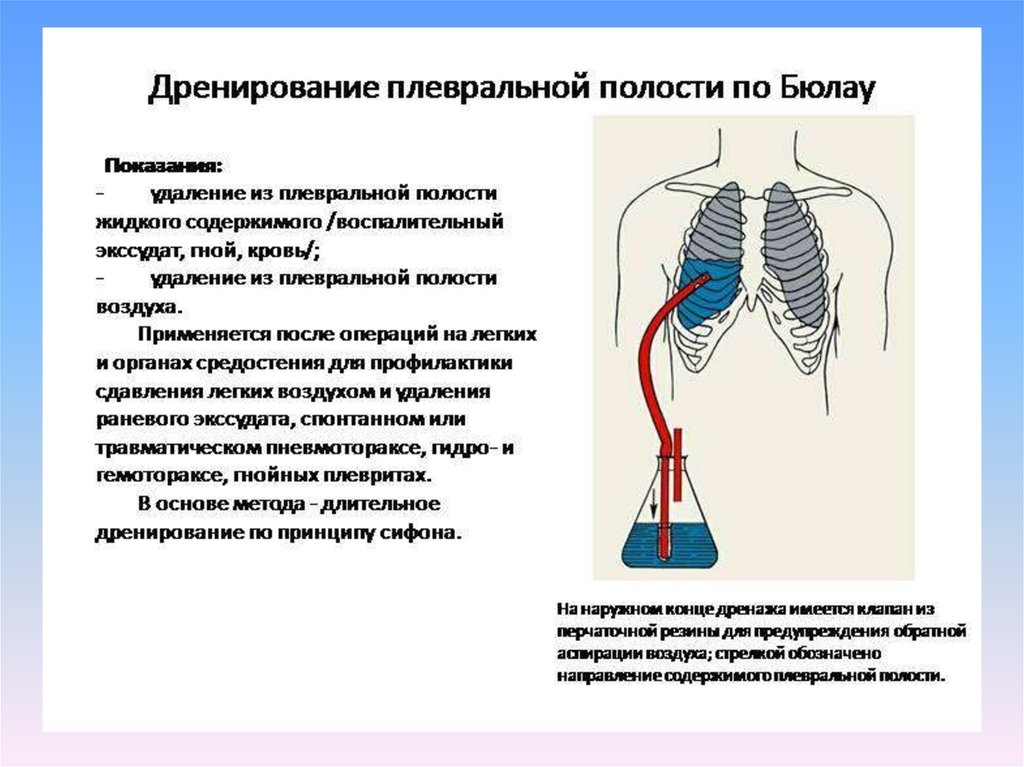
Дренированиеплевральной
полости
26.
Дренирование осуществляется с цельюудаления воздуха либо жидкости, в качестве
которой может выступать гной, кровь либо
воспалительный экссудат.
27.
Для дренирования
используется специальный набор
инструментов:
перевязочный материал, стерильные
перчатки;
шприц и средство для анестезии;
скальпель, шелковые нити;
ножницы, зажимы, иглодержатель;
дренажные катетеры;
емкости со стерильной водой (дренаж по
Бюлау).































 medicine
medicine








