Similar presentations:
Группы крови
1.
Группы кровиПринадлежность к той или иной группе крови обусловлена
наличием или отсутствием в клеточных и плазменных
элементах крови соответствующих групповых антигенов.
Известно около 20-ти независимых друг от друга антигенных
систем эритроцитов АВО, резус (Rh – Hr), MNSs, P, Келл –
келлано (Кк), Даффи, Кидд, Лютеран, Левис и т.д.
Для клинической практики первостепенное значение имеет
система АВ0. Второе место занимает система Резус.
Совместимость крови донора и реципиента по антигенам этих
двух систем учитывается в обязательном порядке перед
каждым переливанием крови.
2.
Система АВ0•Дифференцировка крови на группы по системе АВ0 основана на
четырех различных комбинациях двух агглютиногенов А и В в
эритроцитах и двух агглютининов и в сыворотке крови людей
•У лиц первой группы эритроциты не содержат агглютиногенов А и В
, поэтому группу крови обозначают символом 0(I), в сыворотке крови
имеются агглютинины и
•Вторая группа крови А(II) характеризуется наличием в эритроцитах
агглютиногена А, в сыворотке - агглютининa
•Третья группа крови В(III) характеризуется наличием в эритроцитах
агглютиногена В, в сыворотке - агглютининa
•У лиц четвертой группы АВ(IV) эритроциты содержат
агглютиногены А и В , в сыворотке агглютинины отсутствуют
3.
Подгруппы крови•Агглютиноген А, содержащийся в эритроцитах людей группы А(II) и
АВ(IV), может быть в виде двух вариантов (подгрупп) А1 и А2
•Таким образом, существуют следующие подгруппы крови:
•А2В(IV) - наблюдается у 25% лиц с четвертой группой крови
•А2 (II) - наблюдается у 2% лиц с второй группой крови
•Из-за слабой агглютинабельности эритроцитов А2, недостаточной
продолжительности наблюдения за реакцией агглютинации, кровь
подгруппы А2 В(IV) может быть ошибочно отнесена к группе В (III)
• кровь подгруппы А2 (II) может быть ошибочно отнесена к группе
0 (I)
Такие ошибки могут привести к серьезным осложнениям при
гемотрансфузии
4.
Антигенная система «Резус»•Она образована антигенами – резус, содержащимися в
эритроцитах человека: Rho(D), rh/(С), rh// (E), hr/(c), hr//(e). Антитела
в системе резус являются приобретенными как результат резусконфликта или беременности инорезусным плодом.
•Более 90% посттрансфузионных осложнений, обусловленных
резус несовместимостью донора и реципиента, связаны с
разновидностью резус фактора Rho(D).
•Людей в эритроцитах которых присутствует антиген Rho(D)
относят к резус- положительным, а людей, эритроциты которых
лишены этого фактора, к резус – отрицательным.
•Донор считается резус-положительным если его эритроциты
содержат любую разновидность резус фактора Rho(D), rh, (С), rh
(E).
•Резус-отрицательными донорами называют лишь тех лиц, в
эритроцитах которых нет ни одной из трех указанных
разновидностей резус – фактора.
5.
Антигенная система «Резус»•На трансфузию резус-положительной крови около 50% резусотрицательных реципиентов реагируют выработкой резус антител.
•При повторном переливании резус-положительной крови таким
лицам возникают тяжелые осложнения, сопровождающиеся
внутрисосудистым гемолизом перелитых эритроцитов.
•Профилактикой резус конфликта является строгое соответствие
донора и реципиента по системе резус, обязательное и правильное
проведение пробы на резус-совместимость.
•Большое клиническое значение имеет вариант антигена Rho(D) – Du.
Он является иммуногенным для резус-отрицательных лиц.
•В то же время переливание Rh +(D) крови реципиентам, содержащим
антиген Du, может сенсибилизировать их к D – антигену.
•Таким образом, человек, который имеет антиген Du, является резусположительным донором, а как реципиент он является резусотрицательным.
•На лицевой стороне истории болезни выносить Du
6.
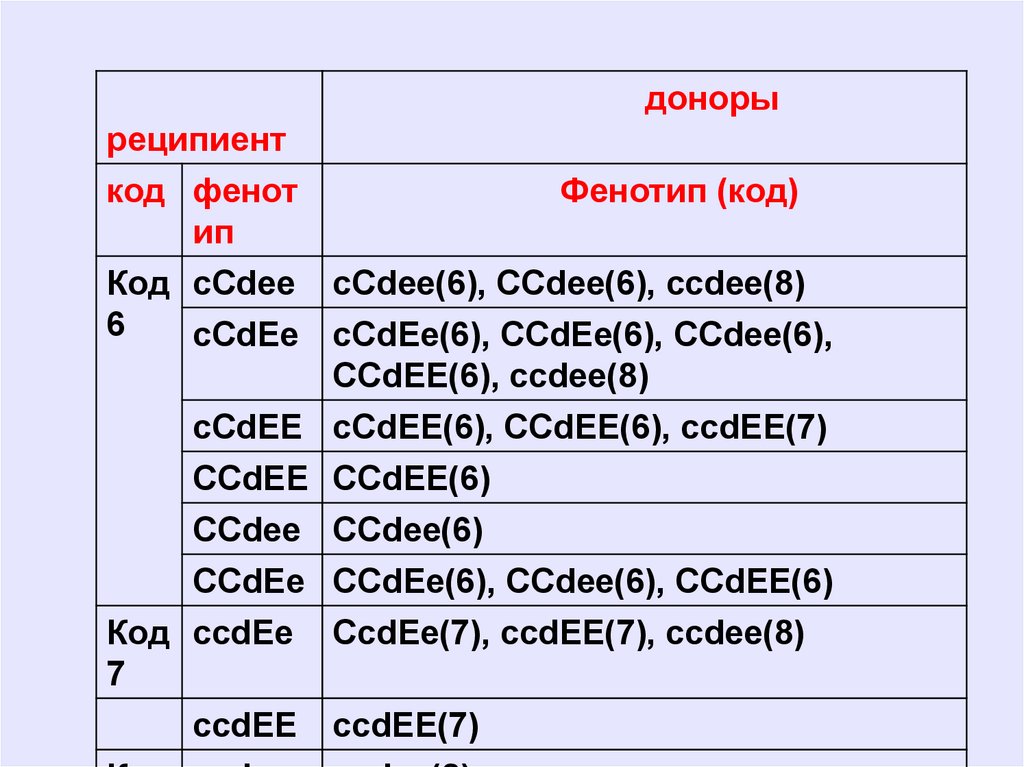
РЕЦИПИЕНТДОНОР
фенот
Фенотип (код)
код ип
Код cCDee CCDee(1), CCDee(4), ccDee(9), ccdee(8),
1
cCdee(6), CCdee(6)
Код ccDEe CcDEE(2), ccDEE(2), ccDee(9), ccdee(8),
2
ccdEE(7), ccdEe(7)
ccDEE ccDEE(2)
Код cCDE cCDEe(3), cCdEE(3), cCDee(1), ccDEe(2),
3
e
ccDEE(2), CCDee(4), CCDEe(5), CCDEE(5),
ccDee(9), cCdee(6), cCdEe(6), cCdEE(6),
CCdEE(6), CCdee(6), CCdEe(6), ccdEE(7),
ccdEe(7)
cCDE cCDEE(3), ccDEE(3), CCDEE(5), CCdEE(6),
E
cCdEE(6), ccdEE(7)
7.
донорыреципиент
код фенот
Фенотип (код)
ип
Код cCdee cCdee(6), CCdee(6), ccdee(8)
6
cCdEe cCdEe(6), CCdEe(6), CCdee(6),
CCdEE(6), ccdee(8)
cCdEE cCdEE(6), CCdEE(6), ccdEE(7)
CCdEE CCdEE(6)
CCdee CCdee(6)
CCdEe CCdEe(6), CCdee(6), CCdEE(6)
Код ccdEe
7
ccdEE
CcdEe(7), ccdEE(7), ccdee(8)
ccdEE(7)
8.
Фенотипирование крови.•Эритроцитарный фенотип – совокупность всех
антигенов эритроцитов индивидуума.
•Фенотипирование дает возможность специального
подбора крови – выбора донорских компонентов крови
с максимальным учетом антигенного соответствия.
Рекомендуется:
•- больным с многократнымии массивными
гемотрансфузиями;
•- онкологическим больным;
•- гематологическим больным;
•- больным отделения реанимации;
•- женщинам фертильного возраста;
• - детям.
9.
Требования к назначению фенотипированиякрови больных:
• Назначать определение фенотипа до
переливания донорских эритроцитов.
• Фенотип определяется при каждой госпитализации в
дневное время.
• В бланке в резус-лабораторию следует указать
«определение фенотипа» и диагноз, отражающий
возможную гемотрансфузию.
• При заявке донорских эритроцитов в КПК указывать
эритроцитарный код больного из бланка резуслаборатории.
•После переливании компонентов крови в дежурное
время без определения фенотипа, на утро отправить
пробирку с кровью для его определения.
10.
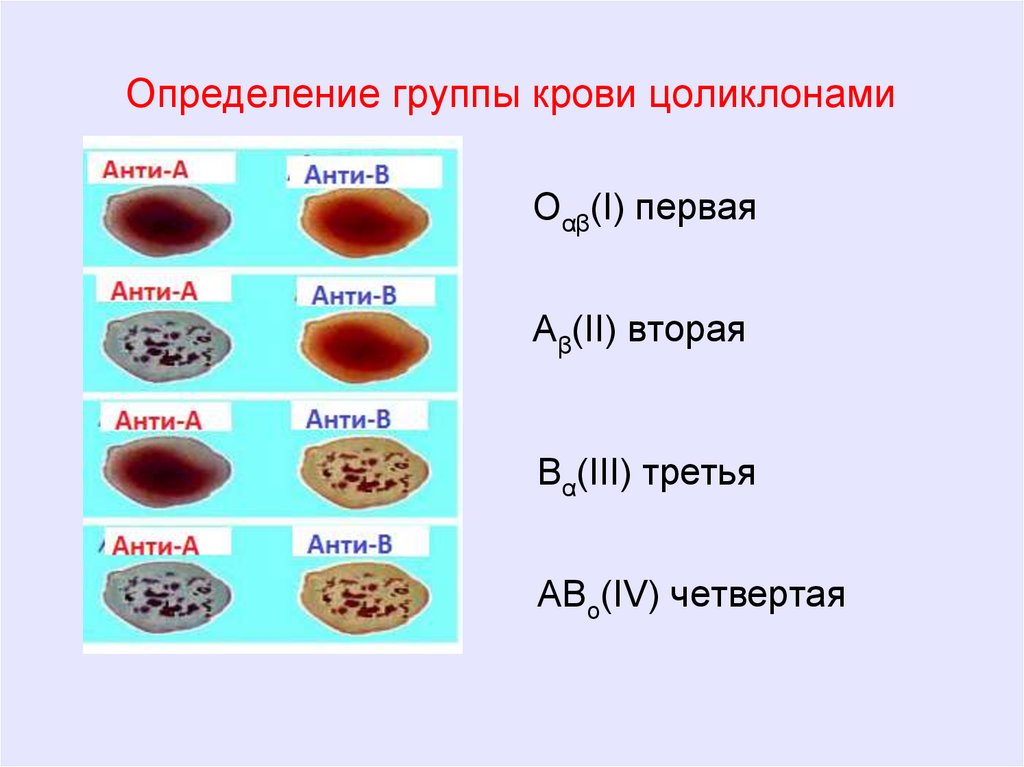
Определение группы крови при помощи цоликлоновЦоликло́н - это солевой раствор моноклональных антител к
антигенам эритроцитов человека, расположенных на
поверхности эритроцитов.
Цоликлоны производят с помощью методов генной
инженерии.
Цоликлоны на практике применяются для определения
группы крови. В время существует большое количество
цоликлонов к разным антигенам, которые предназначены для
определения групп крови по различным системам.
•Наиболее часто используются цоликлоны анти-А (красная
жидкость), анти-B (синяя жидкость) и анти-D (прозрачная
жидкость). Первые два цоликлона предназначены для
определения группы крови по системе AB0, последний - для
определения группы крови по системе Rh-Hr.
11.
Определение группы крови при помощи цоликлонов•Проводить исследование при температуре от + 15 до + 25 С
•На верхнем крае плоскости указать фамилию и инициалы пациента
•На плоскости написать Анти – А и Анти – В
•На плоскость под соответствующими надписями нанести по 1
большой капле (0,1 мл) цоликлонов Анти – А и Анти – В.
•Рядом с каждой каплей цоликлонов нанести по 1 маленькой капле
(около 0,03 мл) исследуемой крови. Соотношение цоликлонов к
эритроцитам – 10 :1-3.
•Смешать отдельными чистыми палочками каждую каплю крови
(эритроцитов) с соответствующим реагентом. Физ. раствор к
содержимому лунок не добавляют.
•Наблюдать за ходом реакции, периодически покачивая плоскость.
Несмотря на то, что при использовании цоликлонов чёткая
агглютинация наступает уже в первые секунды, результаты реакции
учитывают через 3 минуты после окончания смешивания, чтобы не
пропустить слабые формы антигенов.
•Записать результаты реакции немедленно после определения.
•Наличие агглютинатов на фоне обесцвеченной жидкости –
положительный результат.
•Равномерно окрашенные в красный цвет капли – отрицательный
результат
12.
Определение группы крови при помощи цоликлонов.Учет результатов
•Если цоликлоны Анти – А и Анти – В дали отрицательный результат (отсутствие
агглютинации) – это указывает на отсутствие групповых антигенов.
Значит,
исследуемая кровь принадлежит к группе 0(I)
•Если цоликлон Анти – А дал положительную реакцию (агглютинация), а
цоликлон Анти – В дал отрицательную реакцию (отсутствие агглютинации), это
указывает на наличие антигена А.
Значит исследуемая кровь принадлежит к группе А(II).
•Если цоликлон Анти – А дал отрицательную реакцию (отсутствие агглютинации),
а цоликлон Анти – В дал положительную реакцию (агглютинация), это указывает
на наличие антигена В.
Значит исследуемая кровь принадлежит к группе В(III).
•Если цоликлоны Анти – А и Анти – В дали положительную реакцию
(агглютинация), это указывает на наличие антигенов А и В.
Можно предположить, что кровь принадлежит к группе АВ(IV).
Для исключения неспецифической агглютинации необходимо провести
дополнительное контрольное исследование с физиологическим раствором. На
плоскость нанести большую каплю (0,1 мл) физиологического раствора, рядом
нанести маленькую каплю эритроцитов, перемешать, наблюдать 3 минуты.
•Отсутствие агглютинации в этой капле позволяет считать реакцию специфичной
и отнести кровь к группе АВ(IV)
13.
Определение группы крови цоликлонамиOαβ(I) первая
Аβ(II) вторая
Вα(III) третья
АВо(IV) четвертая
14.
Ошибки при проведении изосерологических исследований•Ошибки при определении группы крови, Rh – принадлежности,
проведении проб на индивидуальную совместимость возникают
при нарушении техники выполнения исследования или в случае
трудноопределимых групп крови
•Технические ошибки:
•Ошибочный порядок расположения реагентов
•Температурные условия. (Определение групп крови производят
при температуре не ниже +15С и не выше +25С)
•Соотношение исследуемых эритроцитов и реагентов.
(Оптимально 1-3:10 при использовании цоликлонов)
•Продолжительность наблюдения (3 минуты при использовании
цоликлонов)
•Сроки и условия хранения цоликлонов(с момента вскрытия 1
месяц при +4+6С)
•Использовать чистые планшетки и отдельные палочки
•Определение группы крови сразу у нескольких б-х,
перепутывание, неправильная маркировка пробирок, прочтение
результатов как по сывороткам АВО.
15.
Ошибки при проведении изосерологических исследованийТрудноопределимые группы крови
Из-за слабой агглютинабельности эритроцитов А2,
недостаточной продолжительностью наблюдения за реакцией
агглютинации, кровь подгруппы А2 В(IV) может быть
ошибочно отнесена к группе В (III), а кровь подгруппы А2 (II)
может быть ошибочно отнесена к группе 0 (I)
Неспецифическая агглютинация эритроцитов
Если цоликлоны Анти – А и Анти – В дали положительную
реакцию, для исключения неспецифической агглютинации
необходимо провести дополнительное контрольное
исследование с физиологическим раствором.
Если в дополнительном контрольном исследовании с
физиологическим раствором произошла агглютинация, то ее
считают неспецифической, заключение о групповой
принадлежности крови не выдают, образец крови направляют
в специализированную лабораторию
16.
Ошибки при проведении изосерологических исследованийКровяные химеры
Кровяными химерами называют одновременное пребывание
в кровяном русле двух популяций эритроцитов,
отличающихся по группе крови и другим антигенам. Могут
возникнуть в результате многократных переливаний крови
0(I) группы реципиентам другой группы, или существовать
у гетерозиготных близнецов или после пересадки
аллогенного костного мозга.
Установление группы крови при кровяных химерах
затруднено, поскольку часть эритроцитов в кровяном русле
имеет одну группу крови, а другая часть другую
Другие особенности:
Определение группы крови и Rh-принадлежности может быть
затруднено при некоторых патологических состояниях.
(Цирроз печени, ожогах, сепсисе, лейкозах)
17.
Первичное определение резус-принадлежностибольного(согласно приказа МЗ РФ № 183н)
Процедура проводится при Т+15+25 С.
•На верхнем крае плоскости указать Ф.И.О.больного.
•На плоскости надписать анти-Д супер.
•Произвести забор капиллярной крови стерильным
одноразовым скарификатором на плоскость.
•На плоскость под соответствующую надпись нанести одну
большую каплю (0,1мл) цоликлона анти-Дсупер.
•Рядом нанести одну маленькую каплю (0,01-0,05мл)
исследуемых эритроцитов.
•Цоликлоны и эритроциты смешать чистой палочкой.
•Плоскость начинать покачивать через 20-30 сек (для
получения крупной агглютинации).
•Наблюдать за ходом реакции с цоликлоном в течение 3
минут.
18.
Учет результата определения резус-фактораРезультат реакции оценить через 3 минуты визуально по
наличию или отсутствию агглютинации эритроцитов.
Положительный результат – наличие агглютинатов
(склеенных эритроцитов) на фоне обесцвеченной жидкости.
Отрицательный результат – равномерно окрашенные капли
в красный цвет.
Если цоликлон анти-Д супер дал положительную реакцию,
это указывает на наличие антигена Д.
Исследуемая кровь резус-положительная.
Если цоликлон анти-Д супер дал отрицательную реакцию,
это указывает на отсутствие антигена Д.
Исследуемая кровь резус-отрицательная.
Необходимо дополнительное тестирование с помощью
анти-Д (Ig G) в лаборатории.
19.
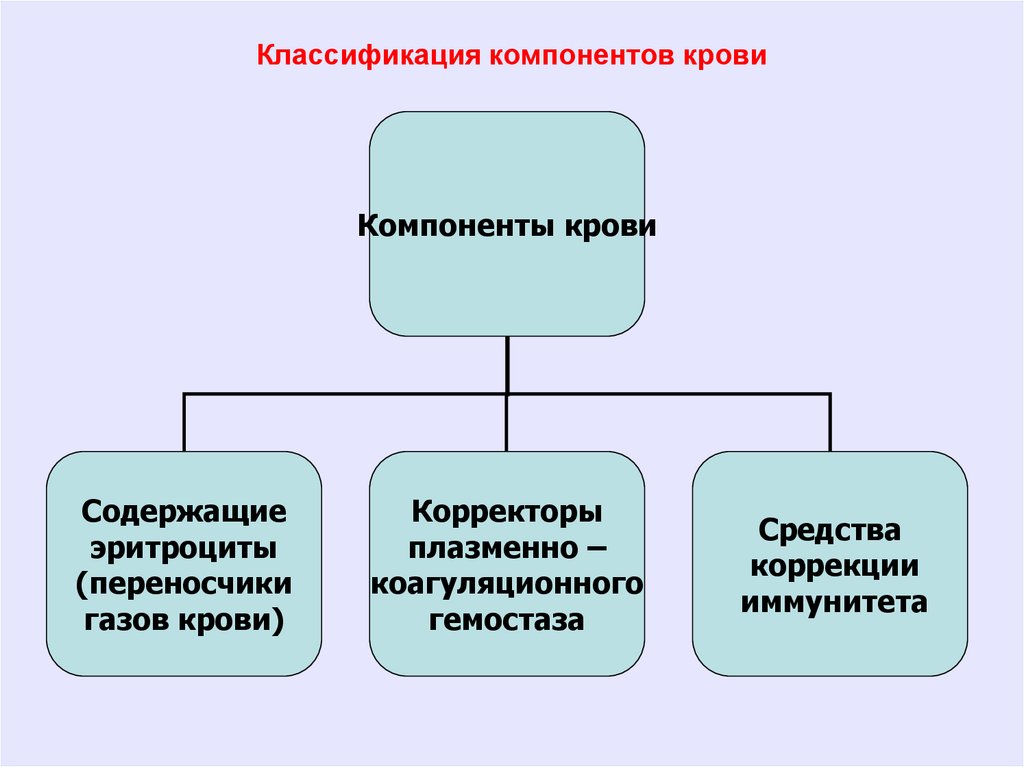
Классификация компонентов кровиКомпоненты крови
Содержащие
эритроциты
(переносчики
газов крови)
Корректоры
плазменно –
коагуляционного
гемостаза
Средства
коррекции
иммунитета
20.
Методы повышения безопасности компонентов крови.• Фильтрование – микрофильтрация,
лейкофильтрация .
• Отмывание.
• Карантинизация – мероприятие по
хранению плазмы в низкотемпературном
холодильном оборудовании при температуре
ниже -25°С, с запретом ее использования с
лечебной целью на протяжении 6 месяцев, с
повторным обследованием донора на
гемотрансмиссивные инфекции в 7 и далее
месяце хранения. По результатам этого
обследования плазма выдается в лечебную
сеть.
• Вирусинактивация. Инактивация
производится путем фотооблучения плазмы
(фотодинамический метод) в совокупности с
обработкой метиленовым синим. Метиленовая
21.
Компоненты кровиСодержащие эритроциты (переносчики газов крови)
Эритромасса - компонент, получаемый путем центрифугирования и
отделения плазмы ( т.е. в ней меньше а/т, цитрата, продуктов
распада белков, внеклеточного калия),
гематокрит 0,65-0,8 (65-80%), одна доза эритромассы( 250,0)
повышает уровень гемоглобина на 10 г/л, гематокрит на 3%
Срок хранения при t +4 +6С зависит от стабилизирующего раствора:
21 день (Глюгицир, Цитроглюкофосфат)
35 дней (Циглюфад), 51 день (Фаглюцид)
от дня заготовки крови
Показания к переливанию определяются
клинически
индивидуально
( по приказу МЗ РФ №363 - потеря 25 – 30% объема
циркулирующей крови, сопровождающаяся снижением
гемоглобина ниже 70 – 80 г/л и гематокрита ниже 25% и
возникновением циркуляторных нарушений.
Относительные противопоказания: почечно-печеночная
недостаточность, декомпенсированные заболевания сердца,
выраженный атеросклероз сосудов головного мозга
22.
Эритроцитсодержащие компонентыЭритроцитная масса фильтрованная – сроки и условия
хранения как у эритроцитной массы. Фильтры «Интероко»,
«Лейкосепт» -снижение лейкоцитов на 95%,профилактика
пирогенных реакций, легочного дистрессиндрома, БТПХ,
HLA- иммунизации
Эритроцитная взвесь в ресуспендирующем
растворе, который добавляют, чтобы сохранить структуру
эритроцита, уменьшить гемолиз. Срок от консерванта.
ЭМОЛТ (эритроцитная масса обедненная лейкоцитами и
тромбоцитами)- среда по предварительным заявкам.
Эта среда со сниженной реактогенностью.
Срок хранения 24 часа при t +4 +6С. Для приготовления
используется эрмасса 2-7 суток, отмывается трижды физ.р-ром,
удаляются 95% тромбоцитов, лейкоцитов, микросгустки, остатки
консерванта. Гематокрит 50%
РОЭ (Эритроцитная масса размороженная и отмытая) –наименее
реактогенная среда. Эритроцита замораживают при Т-196С на
5 лет. При Т -80С три года, при Т -30С один год. Затем эритроциты
отмывают физ.р-ром 3-5 раз , добавляют ресуспендирующий
р-р. Срок хранения – 24 часа с момента разморозки при t +4 +6С
23.
Компоненты крови.Корректоры плазменно- коагуляционного гемостаза
Плазма свежезамороженная – замороженная в первые
4-6 ч с момента забора в спец.замораживателях при Т-45С.
Сохраняются лабильные (5,8) и стабильные(1,2,7,9)факторы
свертывания крови
Согласно пр№193 МЗ РФ от 2005г вся плазма д/быть
карантинизирована.
Карантинизованная плазма – это плазма, находившаяся на
карантинном хранении не менее 180 дней, прошедшая сверку с
картотеками и при наличии отрицательного результата
подтверждающего анализа на инфекции, полученного при
повторной явке донора в течение 7-го, 8-го или 9-го месяцев со
дня заготовки этой плазмы.
Срок хранения – 36 месяцев при t от -25 C и ниже
(согласно Техрегламента 2010г)
Перед переливанием необходимо повторное определение группы
крови реципиента из пальца и проведение биологической
пробы
24.
Компоненты крови.Корректоры плазменно- коагуляционного гемостаза
Показания к применению СЗП : изменение показателей коагулограммы
МНО больше 1,6; АЧТВ больше 45 сек.
ДВС –15-20 мл/кг массы тела, 25-30% объема всех трансф. сред
острая массивная кровопотеря – СЗП более 30% ОЦК,
болезни печени с дефицитом факторов свертывания,
передозировка антикоагулянтов, коагулопатии.
Учет массы тела: 50кг -2дозы, 50-80кг -3д, более 80кг-4д.
Непосредственно перед переливанием СЗП размораживают в специальном
оборудовании (размораживатель или термостат)
при t +36 +37 С в течение 20-30 минут.
После размораживания плазма должна быть использована в течение часа,
обязательно использование фильтра,струйно.
Если предшествовало переливание ГЭК, то эффект от СЗП лучше.
Повторному замораживанию плазма не подлежит.
25.
Компоненты крови.Корректоры плазменно-коагуляционного гемостаза
Тромбоцитный концентрат
Переливается с индивид. подбором по HLA-ситеме,
тромбоцитарным АГ, с учетом АВО и резус систем.
В 1 мл содержится 180-300 тыс. тромбоцитов, лечебная суточная
доза 250-300мл. Живут тромбоциты 10-11 дней.
Заготавливаются аппаратным ферезом ( «Гемонетик») сразу
лечебная доза от одного донора– это преимущество перед
пулированными тромбоцитами, тромбомассой из дозы крови.
Процедура около 2часов.
Показания к применению: тромбоцитопения 50х109 и наличие
геморрагического синдрома при
•недостат. образование тромбоцитов при лейкозах, лучевой
болезни, применении цитостатиков
•Повышенной потребление тромбоцитов (ДВС, кровопотеря,
гемодилюция, АИК)
•Повышенное разрушение тромбоцитов (иммунные заболевания)переливание ТК не эффективно
26.
Компоненты крови.Корректоры плазменно-коагуляционного гемостаза
Тромбоконцентрат
• Допустимый срок хранения в специальном
устройстве-помешивателе (миксере) при постоянной
температуре +22°С до 5-ти суток, при невозможности
обеспечить постоянное нетравматичное перемешивание
тромбоцитного концентрата допустимый срок его
хранения при регламентированной температуре
хранения (от +20°С до +24°С) – 24 часа.
• Оптимальный режимом переливани ТК - длительность
кровотечения в норме, а тромбоциты выше 40х 10в 9/л
27.
Оборудование рабочего места для переливания крови•Процедурный столик
• Холодильник с 2-мя
термометрами +4 +6
•Комплект цоликлонов
•Штатив с пробирками
•Планшетки для определения
•Песочные часы 3 и 5 минут
•Водяная баня
•Центрифуга
•Стеклянные палочки
•Стеклограф
•Пипетки
•Контейнеры для компонентов
•Системы для переливания
•Комнатный термометр
•Лупа
•10% желатин
•Физиологический раствор
•Спиртовые шарики
•Скарификатор
•Лейкопластырь
•Штативы для вливаний
•Стерильные одноразовые
иглы
•Емкость с дезинфицирующим
средством
•Набор медикаментов при
гемотрансфузионном шоке
•Размораживатель плазмы
Бланки направления
в резус-лабораторию (ф№207/у)
Бланки для пробирок
на совместимость
Протоколы гемотрансфузий
Бланки согласий на переливание
Крови
Трансфузионные карты
28.
Проба на выявление скрытого гемолиза.•Проба проводится с каждой дозой эритромассы
для выявления гемолиза, который может возникнуть при
неправильной заготовке, хранении, транспортировки
эритросодержащей среды.
•Техника проведения:
•В пробирку поместить 2-3 мл эр массы из гемакона. В эту же
пробирку добавить 8– 10 мл физиологического раствора.
•Поместить пробирку в центрифугу.
•Установить режим работы: 1500 оборотов. Время вращения – 10
минут.
(При использовании пробирок они должны быть установлены в
гнезда соответствующей формы. При неполной загрузке
центрифуги каждую пару пробирок с разностью масс не более 0,5г
располагать в диаметрально противоположных гнездах
пробиркодержателя)
Результат:
После центрифугирования в пробирке должно быть два слоя: темно
красный внизу (эритроциты) и бесцветный прозрачный сверху –
проба отрицательна, гемолиза нет.
При розовом окрашивании верхнего слоя раствора (над
эритроцитами) – в эритросодержащей среде возможен гемолиз!
Такую эритросодержащую среду переливать нельзя!
29.
Проба на индивидуальную совместимостьПроба на индивидуальную совместимость позволяет убедиться в том,
что у реципиента
нет антител, направленных против
эритроцитов донора и таким образом предотвратить трансфузию
эритроцитов, несовместимых с кровью больного
•Техника проведения:
На пластинку наносят 2-3 капли сыворотки реципиента и добавляют
небольшое количество эритроцитов донора с таким расчетом,
чтобы соотношение эритроцитов и сыворотки было 1:10. Далее
эритроциты перемешивают с сывороткой палочкой. Пластинку
слегка покачивают в течение 5-ти минут, после чего в смесь можно
добавить 1-2 капли физ.раствора для снятия возможной
неспецифической агрегации эритроцитов.
•Учет результатов
Наличие агглютинации эритроцитов — проба положительная и
означает, что кровь донора несовместима с кровью реципиента и
не должна быть ему перелита.
Если по истечении 5 –ти минут агглютинация эритроцитов отсутствует
— проба отрицательная, то это означает что кровь донора
совместима с кровью реципиента по групповым агглютиногенам.
30.
Проведение пробы на совместимость крови донора и реципиента посистеме Резус
Достать из холодильника раствор желатина 10%, произвести его
макрооценку. (Желатин должен быть прозрачный, в виде плотного
геля). Подогреть желатин на водяной бане до разжижения.
Поместить
в маркированную пробирку одну маленькую каплю
эритроцитов донора.
Накапать в пробирку с эритроцитами две капли подогретого до
разжижения раствора желатина 10%.
Добавить 2 капли сыворотки больного.
Содержимое пробирки перемешать путем встряхивания и поместить
в штативе в водяную баню при температуре +46 + 48 на 15 минут.
После инкубации долить в пробирку 5 – 8 мл подогретого в этой же
бане физиологического раствора.
Содержимое пробирки перемешать 1 – 2 кратным ее
перевертыванием.
Посмотреть на свет невооруженным глазом, при необходимости
путем микроскопирования.
31.
Проведение пробы на совместимость крови донора иреципиента по системе Резус.
Оценка результата.
•Если в пробирке наблюдается агглютинация эритроцитов –
эритроциты видны в виде взвеси мелких, реже крупных
комочков на фоне просветленной или полностью
обесцвеченной жидкости – это значит, что проба
положительная, кровь донора не совместима с кровью
больного и не должна быть ему перелита
•Если содержимое пробирки остается равномерно
окрашенным и в нем не наблюдается каких – либо признаков
агглютинации, это значит, что проба отрицательная, кровь
донора совместима с кровью реципиента
32.
Биологическая пробаБиологическую пробу проводят независимо от объема
гемотрансфузионной среды и скорости ее введения
При необходимости переливания нескольких доз компонентов
крови, биологическую пробу проводят перед началом
переливания каждой новой дозы
Техника:
Однократно переливают 10 мл среды со скоростью 2-3 мл (40
-60 капель) в минуту в течение 3-3,5 минут,
затем переливание прекращают и в течение 3-х минут
наблюдают за реципиентом, контролируя у него пульс,
дыхание, артериальное давление, общее состояние, цвет
кожи. Такую процедуру повторяют еще дважды.
Появление в этот момент даже одного из таких клинических
симптомов как озноб, боли в пояснице, чувство жара,
стеснения в груди, головной боли, тошноты или рвоты,
требует немедленного прекращения трансфузии и отказа от
переливания данной трансфузионной среды.
33.
Правила проведения гемотрансфузии• Назначается лишь тогда,когда нельзя обойтись
•Совместимость по группе, резус и фенотипу
• Учет трансфузионного и акушерско-гинекологического
анамнеза
• Ограничение переливания девочкам и женщинам
фертильного возраста
• Макроскопичекую оценку,пробы и трансфузию
непосредственно делает врач
• Запрещено переливать необследованную кровь, вводить
медикаменты и др. растворы в гемакон с эрмассой, кроме
физ.раствора натрия хлорида
• Рекомендовано предшествующее переливание солевых
растворов
• Следить за динамикой ОАК и ОАМ, поддерживать диурез(д/б
выше 1,0мл на кг/час)
• После переливания 500,0мл эр.массы - в/в глюконат кальция
10,0-10%
34.
После каждой гемотрансфузии проводитсяоценка ее эффективности, которая должна
быть отражена в дневнике истории болезни.
Критериями являются клинические данные
и лабораторные исследования.
35.
Показания к индивидуальному подбору(категории «опасных реципиентов»):
•больные с выявленными антиэритроцитарными
антителами,
•больные после трансфузионных реакций и
осложнений,
•больные с отягощенным акушерскогинекологическим анамнезом,
•больные, у которых сыворотка обладает ярко
выраженной неспецифической агглютинацией.
Есть специальный подбор – с учетом фенотипа
36.
Оформление заявки на индивидуальныйподбор, ЭМОЛТ, тромбоконцентрат
Индивидуальный подбор компонентов требуется так
называемым «опасным реципиентам».
Заполнить бланк направление на индивидуальный
подбор на ЧОСПК, подписать у начмеда, поставить
печать.
В две вакуэты (чистую и с гепарином) набрать по 8мл
крови. Маркировать (ФИО, отделение, группа крови,
Rh фактор, дата).
Доставить бланк и пробирки в КПК до 8.30 утра
37.
Организация работы КПК•Принимает заявки на плановые операции и переливание
компонентов крови в отделении до 14.00
•В экстренных случаях заявки делать как можно раньше(
группу крови узнавать активно)
•Компоненты крови выдаются среднему мед.персоналу
только при наличии правильно оформленной истории и
требования
•Транспортировка компонентов крови осуществляется
средним мед.персоналом в разных контейнерах с
соблюдением «холодовой цепи»
38.
Порядок получения и транспортировки крови вдежурное время
1. Узнать по телефону 268-23-65 (приемное отделение) о наличии
необходимых
компонентов
крови.
Заполнить
стандартное
требование в КПК на компоненты крови с подписью дежурного
врача.
2. При отсутствии необходимых компонентов крови в КПК сделать
предварительную заявку:
в
СПК ФМБА по тел. 268-25-44, при отсутствии там требуемого
компонента
в ЧОСПК по тел. 232-78-95( в критических ситуациях)
3. Оформить:
накладную-требование уч.ф №434 (по образцу в двух экземплярах) и
бланк заявки в ФГБУЗ СПК ФМБА,
в ЧОСПК только накладную-требование №434 (по образцу в двух
экземплярах.
39.
Порядок получения и транспортировки кровив дежурное время
4. Получить в СПК компоненты и документы (счет-фактуру,
товарную накладную, акт приема-передачи, накладную-требование
с подписью экспедитора).
Обязательно проводить макрооценку сред, обращая внимание на
этикетку (название, групповая и резус-принадлежность, фенотип,
марки с номерами, срок годности, обследование на ВИЧ, гепатиты В
и С, сифилис).
5 .Транспортировать компоненты в контейнерах ( находятся в КПК).
Отдельно эр. массу при t +4 +6
Отдельно с \ з плазму при t - 20 с хладоэлементами.
Отметить в журналах температурный режим транспортировки.
На обратной стороне требования в КПК записать номер с марки и
федеральный номер донации со штрих кода, фамилию/код
донора, наименование, групповую и резус-принадлежность,
фенотип, количество среды, срок заготовки — срок годности.
Оставить требование в КПК.
40.
Организация трансфузий в операционной• На каждую операцию назначается врач-трансфузиолог
(любой врач, не участвующий в операции), имеющий допуск к
проведению гемотрансфузии. Он организует получение,
регистрацию,проводит макрооценку компонентов крови и все
пробы.
• Тактику трансфузионной терапии определяет
анестезиолог,совместно с оперирующим хирургом и
трансфузиологом (предтрансфузионный эпикриз с двумя
подписями врачей).
• При проведении аутогемотрансфузии д/б оформлены
соответствующие документы(согласие больного на эксфузию
крови,протоколы эксфузии, реифузии и переливания
аутокрови, этикетки для маркировки аутокрови).
41.
Методы трансфузий•Прямой метод - запрещен
•Непрямой метод (от донора реципиенту)
•Аутогемотрансфузия (переливание собственной крови)
- Реинфузия (переливание излившейся при операции крови)
-Интраоперационная нормоволемическая гемодилюция (забор
аутокрови после вводного наркоза, возмещение ОЦК
гемодинамическими
и
солевыми
растворами,
переливание аутокрови после основного этапа операции)
Обменное переливание крови (полная замена крови на
донорскую)
Переливание модифицированной крови (облученной УФО,
лазером, пропущенной через сорбент)
42.
Аутогемотрансфузия - переливание больномусобственной крови.
Осуществляется двумя способами: трансфузия собственной крови,
заготовленной на консервирующем растворе заблаговременно
до операции и реинфузия крови, собранной из серозных
полостей, операционных ран при массивных кровотечениях.
Для аутотрансфузий можно использовать ступенчато - поэтапный
метод накопления значительных (800 мл и более) объемов крови.
Путем чередования эксфузии и трансфузии ранее заготовленной
аутокрови. Экономически не оправдан.
Преимущества метода аутогемотрансфузий перед переливанием
донорской крови следующие: исключается опасность
осложнений,
•связанных с несовместимостью,
• с переносом инфекционных и вирусных заболеваний (гепатит,
СПИД и др.),
• с риском аллоиммунизации,
•развития синдрома массивных трансфузий,
•при этом обеспечивается лучшая функциональная активность и
приживаемость эритроцитов в сосудистом русле больного.
43.
Аутокровь – самая оптимальная среда в иммунологическомотношении.
Использование метода аутогемотрансфузии показано у
больных с редкой группой крови и невозможностью
подбора донора,
при оперативных вмешательствах у больных с ожидаемой
большой кровопотерей при наличии у них нарушений
функций печени и почек, существенно повышающих риск
возможных посттрансфузионных осложнений.
Противопоказано применение метода аутогемотрансфузии
при выраженных воспалительных процессах, сепсисе,
тяжелых поражениях печени и почек
44.
Реинфузия крови с помощью устройствдля реинфузии однократного
применения
производства НПК
«Интероко-Урал»
45.
АЛГОРИТМ ГЕМОТРАНСФУЗИИМЕТОДИЧЕСКИЕ РЕКОМЕНДАЦИИ
46.
1.ОпределитьI этап
показания
для проведения
гемотрансфузии.
Подготовительный этап.
гемотрансфузионной
терапии с учетом
противопоказаний.
2.
Принять
коллегиальное
решение
о
необходимости гемотрансфузии за подписью
не менее двух врачей.
3.
Собрать трансфузионный, акушерскогинекологический,
аллергологический
анамнез.
4. Назначить клинический анализ крови, мочи.
5. Получить информированное добровольное
согласие реципиента или его законного
представителя
на
проведение
гемотрансфузионной
терапии
по
установленной форме.
6.
Подшить бланк «Согласие пациента на
47.
9. Провести первичное определение групповойпринадлежности крови больного по
системам АВО и резус из пальца.
10.
Зафиксировать на лицевой стороне
титульного листа медицинской карты
стационарного
больного
результат
первичного определения групповой и резуспринадлежности
крови
больного
с
указанием даты определения и фамилии
врача, проводившего исследование.
Действия врача
Действия медсестры
УКАЗАТЬ СЕРИИ ДИАГНОСТИКУМОВ ИЛИ В МЕДИЦИНСКОЙ КАРТЕ БОЛЬНОГО,
ИЛИ В ФОРМЕ № 207/у.
КАТЕГОРИЧЕСКИ ЗАПРЕЩАЕТСЯ ИСПОЛЬЗОВАТЬ ДАННЫЕ О ГРУППОВОЙ
ПРИНАДЛЕЖНОСТИ ПО СИСТЕМАМ АВО И РЕЗУС ИЗ ПАСПОРТА, ОБМЕННОЙ
КАРТЫ БЕРЕМЕННОЙ, ПРЕДШЕСТВУЮЩЕЙ ИСТОРИИ БОЛЕЗНИ И ДРУГИХ
ДОКУМЕНТОВ.
11.
Оформить по данным медицинской
карты
стационарного
больного
паспортную часть направления в
клинико-диагностическую
48.
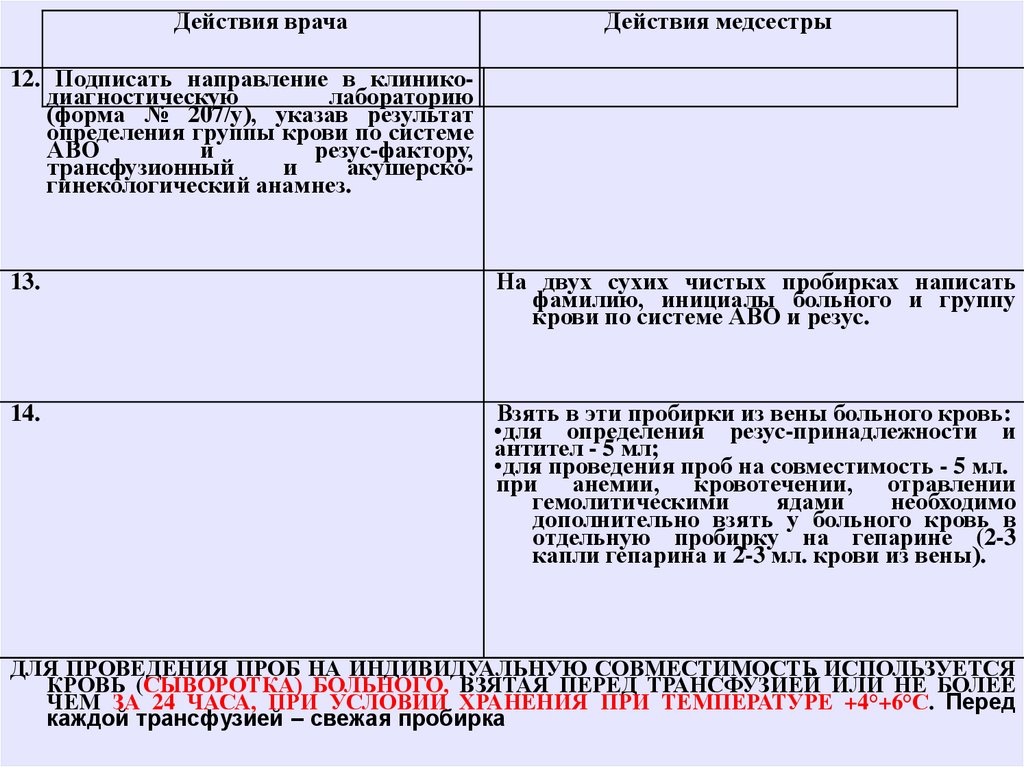
Действия врачаДействия медсестры
12. Подписать направление в клиникодиагностическую
лабораторию
(форма № 207/у), указав результат
определения группы крови по системе
АВО
и
резус-фактору,
трансфузионный
и
акушерскогинекологический анамнез.
13.
На двух сухих чистых пробирках написать
фамилию, инициалы больного и группу
крови по системе АВО и резус.
14.
Взять в эти пробирки из вены больного кровь:
•для определения резус-принадлежности и
антител - 5 мл;
•для проведения проб на совместимость - 5 мл.
при анемии, кровотечении, отравлении
гемолитическими
ядами
необходимо
дополнительно взять у больного кровь в
отдельную пробирку на гепарине (2-3
капли гепарина и 2-3 мл. крови из вены).
ДЛЯ ПРОВЕДЕНИЯ ПРОБ НА ИНДИВИДУАЛЬНУЮ СОВМЕСТИМОСТЬ ИСПОЛЬЗУЕТСЯ
КРОВЬ (СЫВОРОТКА) БОЛЬНОГО, ВЗЯТАЯ ПЕРЕД ТРАНСФУЗИЕЙ ИЛИ НЕ БОЛЕЕ
ЧЕМ ЗА 24 ЧАСА, ПРИ УСЛОВИИ ХРАНЕНИЯ ПРИ ТЕМПЕРАТУРЕ +4°+6°С. Перед
каждой трансфузией – свежая пробирка
49.
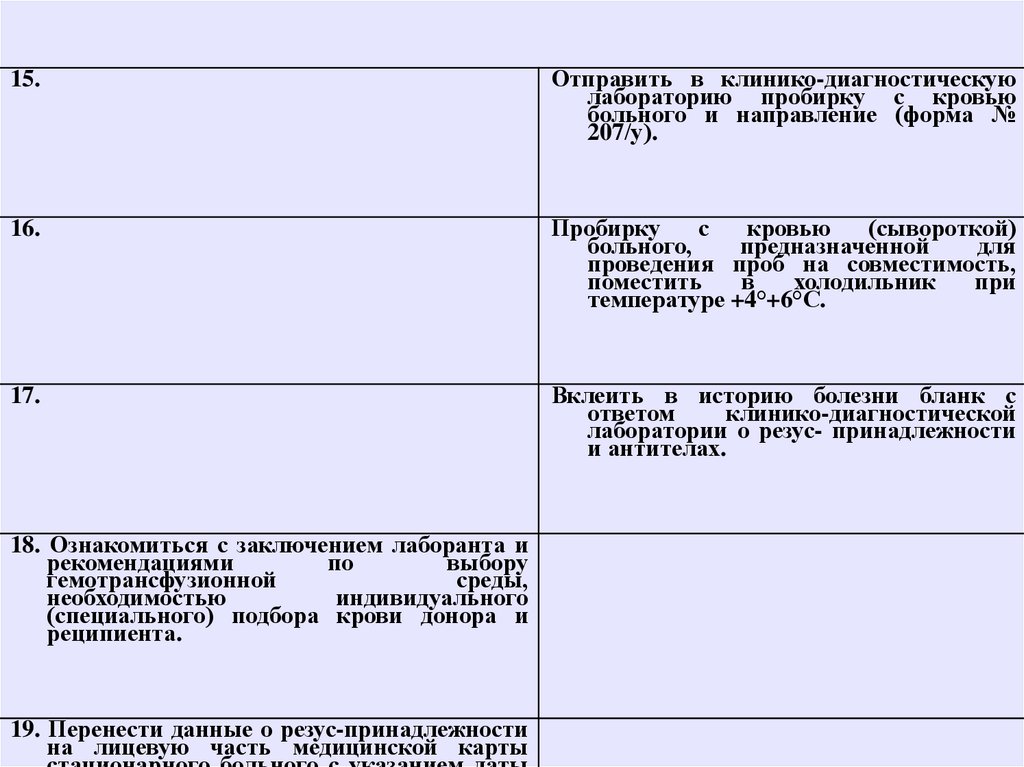
15.Отправить в клинико-диагностическую
лабораторию пробирку с кровью
больного и направление (форма №
207/у).
16.
Пробирку
с
кровью
(сывороткой)
больного,
предназначенной
для
проведения проб на совместимость,
поместить
в
холодильник
при
температуре +4°+6°С.
17.
Вклеить в историю болезни бланк с
ответом
клинико-диагностической
лаборатории о резус- принадлежности
и антителах.
18. Ознакомиться с заключением лаборанта и
рекомендациями
по
выбору
гемотрансфузионной
среды,
необходимостью
индивидуального
(специального) подбора крови донора и
реципиента.
19. Перенести данные о резус-принадлежности
на лицевую часть медицинской карты
50.
Оформитьпредтрансфузионный
эпикриз за подписями не менее двух
врачей:
-с подробным обоснованием показаний для
назначения гемотрансфузии;
-с указанием названия трансфузионной
среды;
-принадлежности по системе АВО и резус;
-дозы, темпа введения.
20.
Выписать
требование
на
гемотрансфузионную среду по данным
медицинской
карты
стационарного
больного.
21.
22.
Проконтролировать правильность
оформления
требования
на
гемотрансфузионную среду, подписать
его.
МЕДСЕСТРА НЕ ИМЕЕТ ПРАВА ВЫПИСЫВАТЬ, ПОЛУЧАТЬ, ПЕРЕЛИВАТЬ КРОВЬ И ЕЁ
КОМПОНЕНТЫ И ПРЕПАРАТЫ ПО УСТНОМУ РАСПОРЯЖЕНИЮ ИЛИ ТЕЛЕФОННОМУ
ЗВОНКУ
23.
Подготовить оборудование для проведения врачом
этапа изосерологических исследований:
•включить термобаню;
•извлечь из холодильника рабочий комплект
диагностикумов и пробирку с кровью (сывороткой)
51.
24. Провести макроскопическую оценкулабораторного
желатина
и
диагностикумов.
25.
На основании требования и с историей
болезни
получить
в
кабинете
трансфузионной
терапии
гемотрансфузионную среду, провести её
макроскопическую оценку.
26.
Доставить в отделение трансфу-зионную
среду в термоизоляционной таре:
эритроцитную
массу
отдельно
от
свежезамороженной плазмы, в разных
контейнерах.
27. Провести макроскопическую оценку
каждой дозы гемотрансфузионной
среды.
28.
Заполнить в протоколе операции
переливания крови графы
•из медицинской карты стационарного
больного:
Ф.И.О. реципиента; группа крови; резуспринадлежность;
•с этикетки на контейнере:
данные о гемотрансфузионной среде.
52.
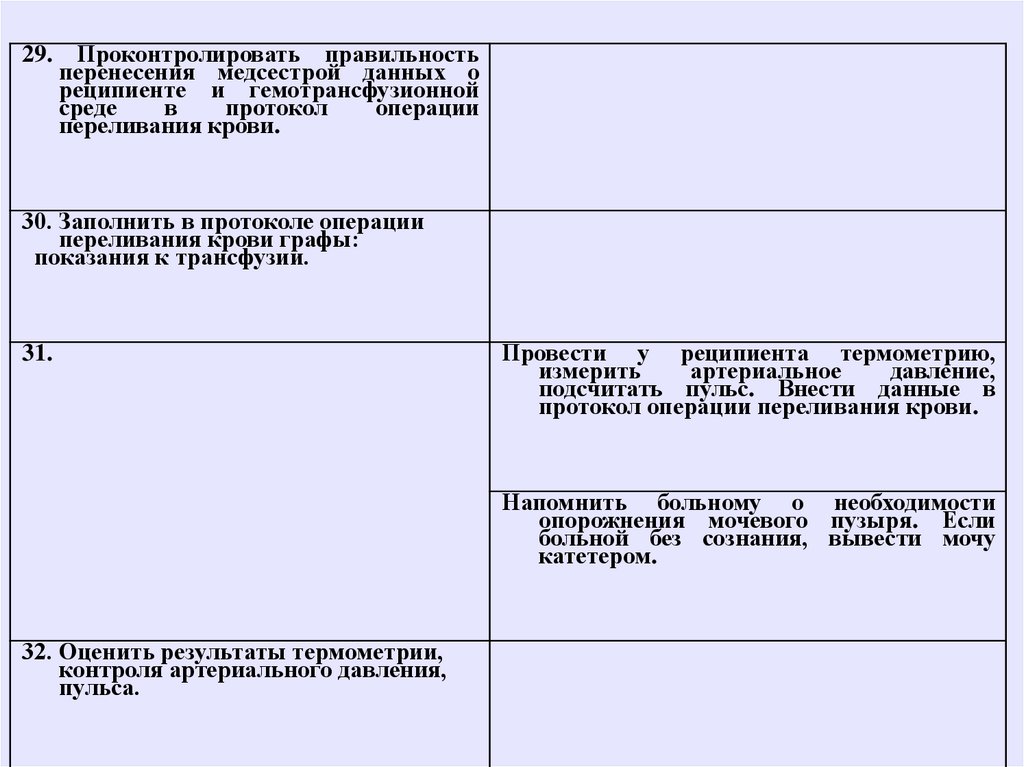
29.Проконтролировать правильность
перенесения медсестрой данных о
реципиенте и гемотрансфузионной
среде
в
протокол
операции
переливания крови.
30. Заполнить в протоколе операции
переливания крови графы:
показания к трансфузии.
31.
Провести у реципиента термометрию,
измерить
артериальное
давление,
подсчитать пульс. Внести данные в
протокол операции переливания крови.
Напомнить больному о необходимости
опорожнения мочевого пузыря. Если
больной без сознания, вывести мочу
катетером.
32. Оценить результаты термометрии,
контроля артериального давления,
пульса.
53.
II этап гемотрансфузии Изосерологические исследованияДействия врача
1.
Повторно непосредственно перед
трансфузией
определить
группу
крови реципиента по системе АВО
(из пальца).
Подготовить компоненты крови к трансфузии:
в контейнер с эритроцитной массой посредством
системы «Магистраль» добавить раствор
натрия хлорида 0,9% изотонический в
количестве 50-100 мл (1/3 от объема
эр.массы), тщательно перемешать, не
взбалтывая;
1.свежезамороженную плазму разморозить при
температуре +35° +37°С;
2.обработать штуцер пластикового контейнера
спиртовым шариком, присоединить к
пластиковому контейнеру систему для
переливания крови, заполнить её;
3.через иглу заполненной системы для
переливания набрать в пробирку 10-15 мл
эритроцитсодержащей среды для проведения
проб:
•на совместимость по системам АВО и резус;
•на выявление скрытого гемолиза.
2.
3.
Действия медсестры
Провести пробу на выявление
скрытого гемолиза эритроцитной
массы.
54.
Действия врачаДействия медсестры
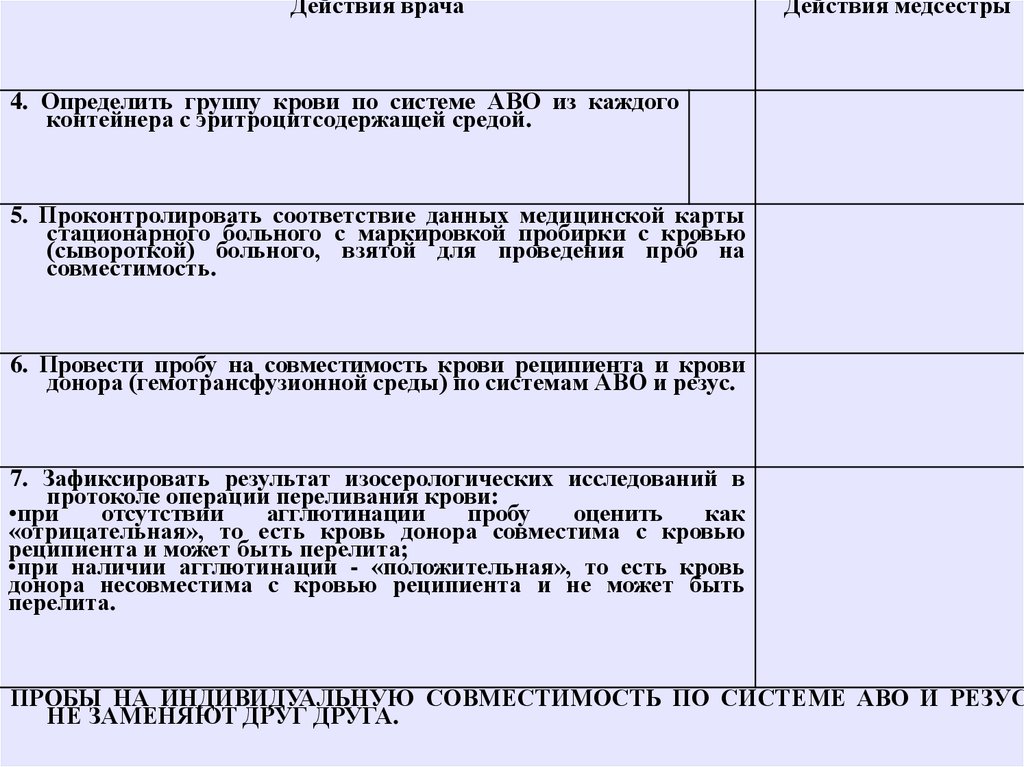
4. Определить группу крови по системе АВО из каждого
контейнера с эритроцитсодержащей средой.
5. Проконтролировать соответствие данных медицинской карты
стационарного больного с маркировкой пробирки с кровью
(сывороткой) больного, взятой для проведения проб на
совместимость.
6. Провести пробу на совместимость крови реципиента и крови
донора (гемотрансфузионной среды) по системам АВО и резус.
7. Зафиксировать результат изосерологических исследований в
протоколе операции переливания крови:
•при
отсутствии
агглютинации
пробу
оценить
как
«отрицательная», то есть кровь донора совместима с кровью
реципиента и может быть перелита;
•при наличии агглютинации - «положительная», то есть кровь
донора несовместима с кровью реципиента и не может быть
перелита.
ПРОБЫ НА ИНДИВИДУАЛЬНУЮ СОВМЕСТИМОСТЬ ПО СИСТЕМЕ АВО И РЕЗУС
НЕ ЗАМЕНЯЮТ ДРУГ ДРУГА.
55.
8.Обработать
кожу
локтевого
сгиба
реципиента. Присоединить заполненную
систему для переливания крови.
56.
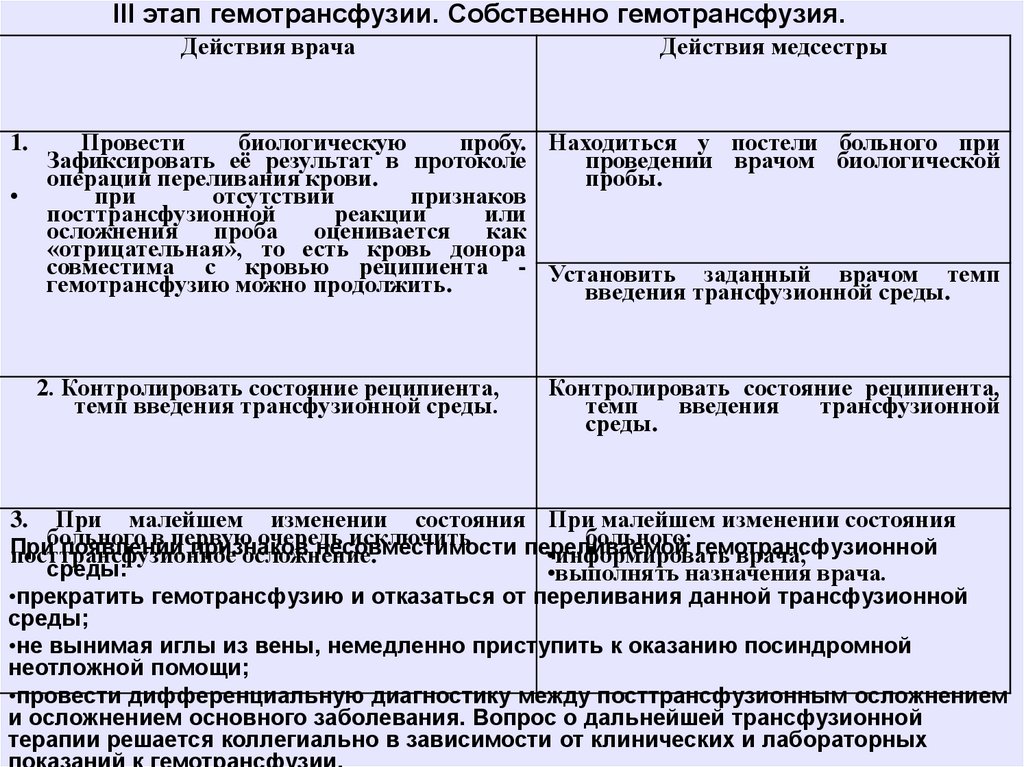
III этап гемотрансфузии. Собственно гемотрансфузия.Действия врача
1.
Действия медсестры
Провести
биологическую
пробу. Находиться у постели больного при
Зафиксировать её результат в протоколе
проведении врачом биологической
операции переливания крови.
пробы.
при
отсутствии
признаков
посттрансфузионной
реакции
или
осложнения проба оценивается как
«отрицательная», то есть кровь донора
совместима с кровью реципиента - Установить заданный врачом темп
гемотрансфузию можно продолжить.
введения трансфузионной среды.
2. Контролировать состояние реципиента,
темп введения трансфузионной среды.
Контролировать состояние реципиента,
темп
введения
трансфузионной
среды.
3. При малейшем изменении состояния При малейшем изменении состояния
больного
в первую
очередь
исключить
больного: гемотрансфузионной
При
появлении
признаков
несовместимости
переливаемой
посттрансфузионное
осложнение.
•информировать
врача;
среды:
•выполнять назначения врача.
•прекратить гемотрансфузию и отказаться от переливания данной трансфузионной
среды;
•не вынимая иглы из вены, немедленно приступить к оказанию посиндромной
неотложной помощи;
•провести дифференциальную диагностику между посттрансфузионным осложнением
и осложнением основного заболевания. Вопрос о дальнейшей трансфузионной
терапии решается коллегиально в зависимости от клинических и лабораторных
показаний к гемотрансфузии.
57.
Действия врачаДействия медсестры
4. При посттрансфузионном осложнении
(реакции):
•повторно определить группу крови реципиента
и донора (гемотрансфузионной среды) по
системе
АВО
и
провести
пробы
на
индивидуальную совместимость крови донора
и реципиента;
•взять кровь из вены реципиента для:
-проведения
пробы
на
гемолиз
крови
реципиента;
-направления в клинико- диагностическую
лабораторию ЛПУ для определения уровня
свободного
гемоглобина,
билирубина,
креатинина, мочевины;
•назначить общий анализ крови;
5. Направить в учреждение службы крови:
Собрать порцию мочи реципиента и
-кровь реципиента, взятую после трансфузии;
отправить в лабораторию на общий анализ
-пробирку с кровью (сывороткой) реципиента, с мочи.
которой проводились пробы на совместимость;
-контейнер с остатками гемотрансфузионной
среды.
6. Сообщить о случае посттрансфузионного
осложнения врачу КПК, должностным лицам
ЛПУ.
58.
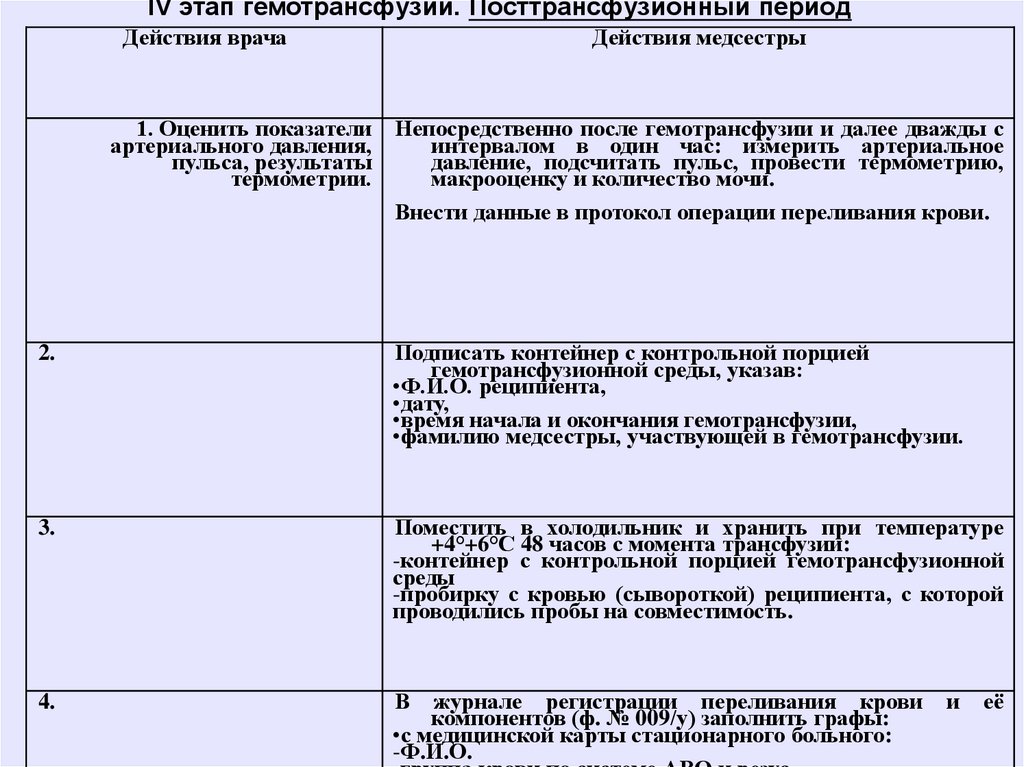
IV этап гемотрансфузии. Посттрансфузионный периодДействия врача
Действия медсестры
1. Оценить показатели Непосредственно после гемотрансфузии и далее дважды с
артериального давления,
интервалом в один час: измерить артериальное
пульса, результаты
давление, подсчитать пульс, провести термометрию,
термометрии.
макрооценку и количество мочи.
Внести данные в протокол операции переливания крови.
2.
Подписать контейнер с контрольной порцией
гемотрансфузионной среды, указав:
•Ф.И.О. реципиента,
•дату,
•время начала и окончания гемотрансфузии,
•фамилию медсестры, участвующей в гемотрансфузии.
3.
Поместить в холодильник и хранить при температуре
+4°+6°С 48 часов с момента трансфузии:
-контейнер с контрольной порцией гемотрансфузионной
среды
-пробирку с кровью (сывороткой) реципиента, с которой
проводились пробы на совместимость.
4.
В журнале регистрации переливания крови
компонентов (ф. № 009/у) заполнить графы:
•с медицинской карты стационарного больного:
-Ф.И.О.
и
её
59.
5. Зарегистрировать гемотрансфузию:•в дневнике наблюдений медицинской карты
стационарного больного;
•в журнале регистрации переливаний крови и её
компонентов (форма № 009/у):
-проконтролировать правильность внесенных
данных о реципиенте и гемотрансфузионной
среде
-заполнить графы:
■показания для гемотрансфузии;
■наличие посттрансфузионных реакций;
■наличие посттрансфузионного осложнения.
6.
Привести в порядок рабочее место после
проведения трансфузионной терапии.
Дезинфицировать предметы медицинского
назначения в соответствии с действующими
инструкциями и приказами.
7.
Собрать первую порцию мочи.
8. Провести макрооценку первой порции мочи.
9.
Направить первую
лабораторию
с
гемотрансфузии».
порцию
пометкой
мочи в
«после
60.
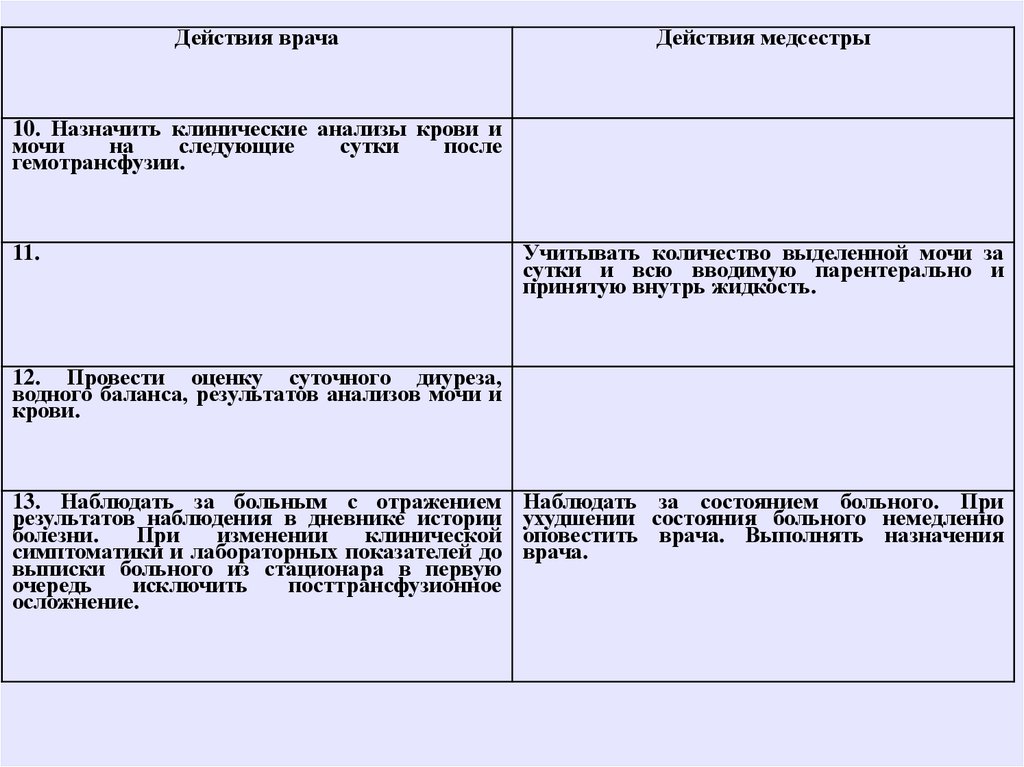
Действия врачаДействия медсестры
10. Назначить клинические анализы крови и
мочи
на
следующие
сутки
после
гемотрансфузии.
11.
Учитывать количество выделенной мочи за
сутки и всю вводимую парентерально и
принятую внутрь жидкость.
12. Провести оценку суточного диуреза,
водного баланса, результатов анализов мочи и
крови.
13. Наблюдать за больным с отражением
результатов наблюдения в дневнике истории
болезни.
При
изменении
клинической
симптоматики и лабораторных показателей до
выписки больного из стационара в первую
очередь
исключить
посттрансфузионное
осложнение.
Наблюдать за состоянием больного. При
ухудшении состояния больного немедленно
оповестить врача. Выполнять назначения
врача.
61.
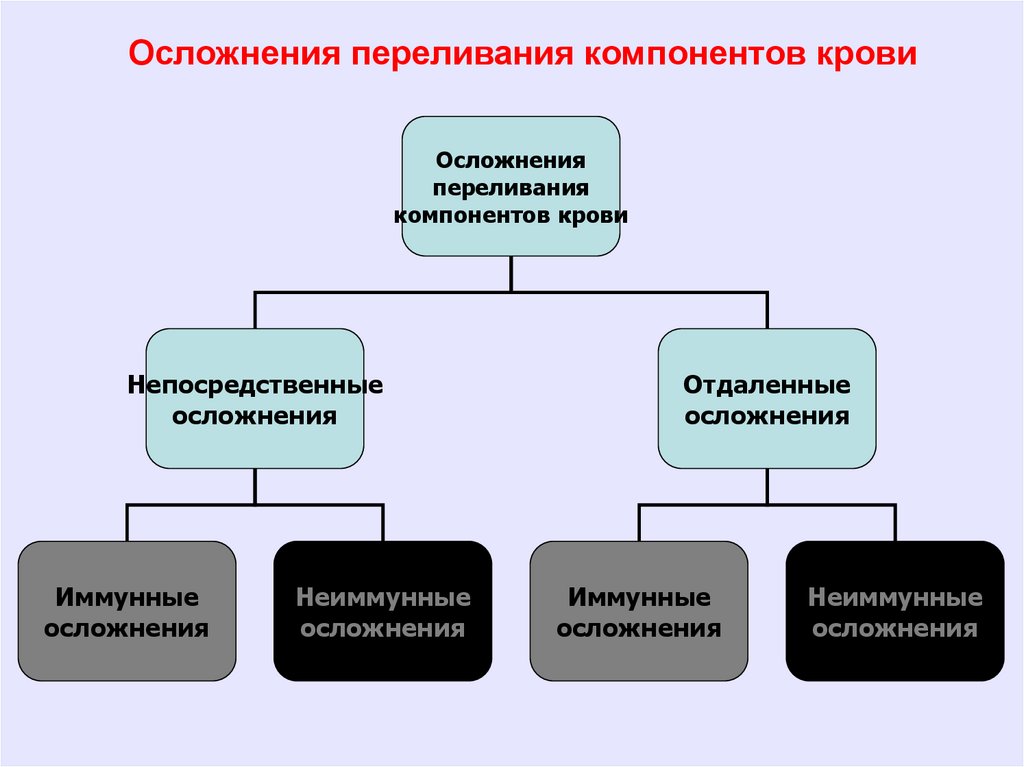
Осложнения переливания компонентов кровиОсложнения
переливания
компонентов крови
Непосредственные
осложнения
Иммунные
осложнения
Неиммунные
осложнения
Отдаленные
осложнения
Иммунные
осложнения
Неиммунные
осложнения
62.
Осложнения переливания компонентов крови(приказ № 363). Непосредственные иммунные осложнения
•Причина
•Вид осложнения
Острый гемолиз --
Групповая несовместимость
эритроцитов донора и
реципиента
Гипертермическая
негемолитическая реакция
(легкая, средняя, тяжелая) --
Взаимодействие гранулоцитов
донора в переливаемой
среде и цитотоксических а/т
в плазме больного
Анафилактический шок
(Анафилактические реакции) --
Дефицит Ig А и наличие антител
класса Ig А у реципиента
после предшествущих
гемотрансфузий и
беременносте
Крапивница -(аллергические реакции)
Некардиогенный отек легких --
Антитела к белкам плазмы
Антитела к лейкоцитам или
активация комплемента
63.
Осложнения переливания компонентов кровиНепосредственные неиммунные осложнения
•Вид осложнения
Острый гемолиз --
Бактериальный шок --
Острая сердечно –
сосудистая
недостаточность, отек
легких -
•Причина
Разрушение эритроцитов донора
вследствие нарушения
температурного режима
хранения или сроков хранения,
подготовки к переливанию,
смешивания с гипотоничным
раствором
Бактериальное инфицирование
переливаемой среды
Волемическая перегрузка
64.
Осложнения переливания компонентов кровиотдаленные иммунные осложнения
•Вид осложнения
Гемолиз --
Реакция «трансплантат
против хозяина» --
Посттрансфузионная пурпура
-Аллоиммунизация
антигенами эритроцитов,
лейкоцитов, тромбоцитов
или плазменными белками
--
•Причина
Повторные трансфузии с
образованием антител к
антигенам эритроцитов
Переливание стволовых
клеток необлученных
Развитие
антитромбоцитарных
антител
Действие антигенов
донорского
происхождения
65.
Осложнения переливания компонентов кровиотдаленные неиммунные осложнения
•Вид осложнения
Перегрузка железом –
гемосидероз органов
-ГепатитСиндром
приобретенного
иммунодефицита -Паразитарные инфекции
•Причина
Многочисленные
переливания
эритроцитов
Чаще вирус С, реже В,
очень редко А
Вирус иммунодефицита
человека
Малярия
66.
Осложнения переливания компонентов крови(приказ № 363). Непосредственные иммунные осложнения
•Гемолиз определяется в первые часы
•Билирубинемия,желтуха
•Анемия (угнетение костно-мозгового кроветворение и
разрушение донорских эритроцитов)
•Повышение креатинина и мочевины, гиперкалиемия
•Геморрагический синдром, ДВС
•Полиорганная недостаточность, снижение почасового
диуреза до анурии и развития ОПН
•Тяжесть состояния зависит от объема перелитых
компонентов, исходного состояния больного и может
быть уменьшена своевременной терапией,
направленной на нормализацию АД и почечного
кровотока (не менее 100мл/ч у взрослых в первые сутки)
67.
Алгоритм действий мед. персонала пригемотрансфузионном шоке
•Вызвать врача, вторую мед. сестру.
•Прекратить введение эритроцитной массы. Сохранить
остаток трансфузионной среды
•Не теряя венозного доступа, заменить трансфузионную
систему и одновременно начать инфузионную терапию,
под контролем ЦВД.
•Уложить пациента, приподняв ножной конец, повернуть
его голову в сторону и выдвинуть челюсть для
предупреждения западения языка и асфиксии.
•Измерить артериальное давление
•Ввести препараты по назначению врача
–Адреналин (0,1% - 0,5 – 1,0 мл в\м или в\в на 10 мл физ р-ра)
–Преднизолон 30 мг на 10 мл физ р-ра
–Гемодинамические препараты, кристаллоиды в\в капельно
–Димедрол 1% - 5,0 мл на 10 мл физ р-ра
–При наличии бронхоспазма – эуфиллин 2,4% - 10,0 в\в
68.
Терапия острого гемолиза•Форсированный диурез, диуретики
•Лечебный плазмаферез (1,5л с целью удаления
свободного гемоглобина в плазме) с замещением СЗП
•Гепарин под контролем АЧТВ
•Допамин для усиления почечного кровотока
•При анемии( 60г/л и ниже) – переливание
индивидуально подобранного ЭМОЛТа.
•При анурии более суток, уремии, гиперкалиемии
показано проведение экстренного гемодиализа (на 2-3
сутки)
69.
При посттрансфузионном осложнении(реакции):
• повторно определить группу крови реципиента и донора
(гемотрансфузионной среды) по системе АВО и провести пробы
на индивидуальную совместимость крови донора и реципиента;
•взять кровь из вены реципиента для:
•проведения пробы на гемолиз крови реципиента;
•направления в клинико- диагностическую лабораторию ЛПУ для
определения уровня свободного гемоглобина, билирубина,
креатинина, мочевины, электролитов;
•назначить общий анализ крови;
• Направить в учреждение службы крови:
•кровь реципиента, взятую после трансфузии;
•пробирку с кровью (сывороткой) реципиента, с которой
проводились пробы на совместимость;
•контейнер с остатками гемотрансфузионной среды.
• Сообщить о случае посттрансфузионного осложнения
должностным лицам ЛПУ.
70.
Синдром массивных трансфузий – переливание1 ОЦК (3,5-5,0л крови) в течение 24 часов
•Риск передачи гемотрансмиссивных инфекций и
имунного конфликта при большем числе доноров
•Цитратная интоксикация при быстром введении
донорской крови
•Нарушение гемостаза, связанного с разведением
плазменных факторов гемостаза, тромбоцитопенией, ДВС
•Временный метаболический ацидоз
•Гиперкалиемия
•Гипотермия
71.
Препараты кровиПрепараты комплексного
действия
Альбумин. Протеин
Корректоры
свертывающей
системы
Протромбиновый комплекс.
Фибриновая губка.
Гемостатическая губка.
Факторы свертывания крови.
Препараты
Иммуноглобулины (
иммунологического противостолбнячный,
действия
противооспенный и т.д.)
Препараты
стимулирующего
действия
Глюнат
72.
Плазмозамещающие растворы(кровезаменители)
гемодинамические
Препараты декстрана
(реополиглюкин, полиглюкин), ГЭК
(рефортан, стабизол, ХАЕС-стерил,
волювен),
Препараты желатина( гелоплазма,
гелофузин)
Препараты
Смеси
для
аминокислот(нутрифлекс,гепасол,ам
парентераль иносол, аминоплазмаль т. д.),
ного питания Жировые эмульсии( липоплюс,
липофундин, интралипид)
А/К+ жир/эмульс+глюкоза(кабивен)
Регуляторы водносолевого баланса и
кислотно-основного
баланса
Солевые растворы. Осмодиуретики
73.
Кровезаменители•Переливание кровезаменителей может вызвать
аллергическую реакцию разной степени выраженности.
•Для предупреждения необходимо проводить
•пробу на реактогенность.
•Вводим 5-10 капель/мин препарата. Перерыв 2-3 минуты
•10-15 капель/мин. Перерыв 2-3 минуты
•15-20 капель/мин. Перерыв 2-3 минуты
•Во время перерыва следим за состоянием больного. При
появлении симптомов – чувство стеснения в груди,
затрудненное дыхание, гиперемия лица, тахикардия,
снижение А/Д, - переливание не начинаем
•При неизмененном состоянии больного процедура
повторяется еще дважды, затем переливаем все с
выбранной скоростью.
74.
Перечень необходимой документацииВ истории болезни
•На лицевой стороне – группа крови и Rh – фактор, дата определения,
фамилия врача.
•Заключение резус – лаборатории о результатах исследования на группу
крови, Rh – фактор, фенотип и антитела (бланк ф№207/у)
•Согласие больного с росписью на официальном бланке, или заключение
консилиума с подписями не менее 3-х врачей.
•В листе назначений – название трансфузионной среды, доза, способ
введения, дата и подпись врача. Назначения ОАК и ОАМ на следующий день.
•Наличие ОАК и ОАМ перед переливанием не позднее 3-х дневного срока.
•В день трансфузии – дневник с показаниями к переливанию крови за
подписями двух врачей.
•Протокол переливания эритросодержащих сред и С\З плазмы. В протоколе
переливания паспортная часть и данные о трансфузионной среде,
трехразовое почасовое измерение t и отметка о диурезе заполняются
медсестрой. Приклеивается дубликат этикетки с гемакона.
•Лист регистрации переливания трансфузионных сред.
75.
Перечень необходимой документации•В процедурном кабинете
•Журнал регистрации трансфузий.
•Папка с документами:
–Инструкции по переливанию компонентов крови
–Приказы по больнице и службе крови
–Инструкция при гемотрансфузионном шоке с перечнем
медикаментов в противошоковом наборе.
–Бланки протоколов переливания, согласия больного на
переливание компонентов крови, трансфузионные карты,
бланки в резус-лабораторию
•Температурный журнал холодильника с отметкой t 3 раза в
сутки
76.
Что нужно знать:1. Организация трансфузионной терапии в ЛПУ.
2. Документация, связанная с трансфузионной терапией.
3. Антигенная система АВО. Способы определения групп
крови.
4. Антигенная система Rh-Hr. Фенотипирование крови.
Категории «опасных» реципиентов.
5. Техника проведения гемотрансфузии.
6. Компоненты крови (заготовка, характеристика, механизм
действия, показания и противопоказания для применения,
макрооценка, условия и сроки хранения, условия
транспортировки, подготовка к трансфузии).
7. Препараты крови.
8. Кровезаменители.
9. Посттрансфузионные реакции и осложнения.
10. Аутогемотрансфузии.
77.
Нормативные документы потрансфузионной терапии
•Приказ МЗ РФ от 09.01.1998 г. N 2 «Об утверждении
инструкций по иммуносерологии»
•Приказ МЗ РФ от 25.11.2002 года № 363 «Об
утверждении инструкции по применению компонентов
крови»
•Приказ МЗ России от 02.04.2013 г. №183н «Об
утверждении правил клинического использования
донорской крови и (или) её компонентов»
•Приказ МЗ Челяб.обл.№409 от 06.12.05г. «Об
утверждении нормативных документов стандартизации
в трансфузиологии».
•Приказ НУЗ«ДКБ» об организации трансфузионной
терапии.


































































 medicine
medicine








