Similar presentations:
Абсцесс и рак легких. Тема 1. Лекция 8
1. АБСЦЕСС И РАК ЛЕГКИХ
ГБПОУ Медицинский колледж №2Департамента здравоохранения города Москвы
АБСЦЕСС И РАК
ЛЕГКИХ
ПМ.02. Участие в лечебно-диагностическом и реабилитационном
процессах
МДК.02.01. Сестринский уход при различных заболеваниях и
состояниях
Специальность 34.02.01 СД, базовый уровень
Москва 2022 г
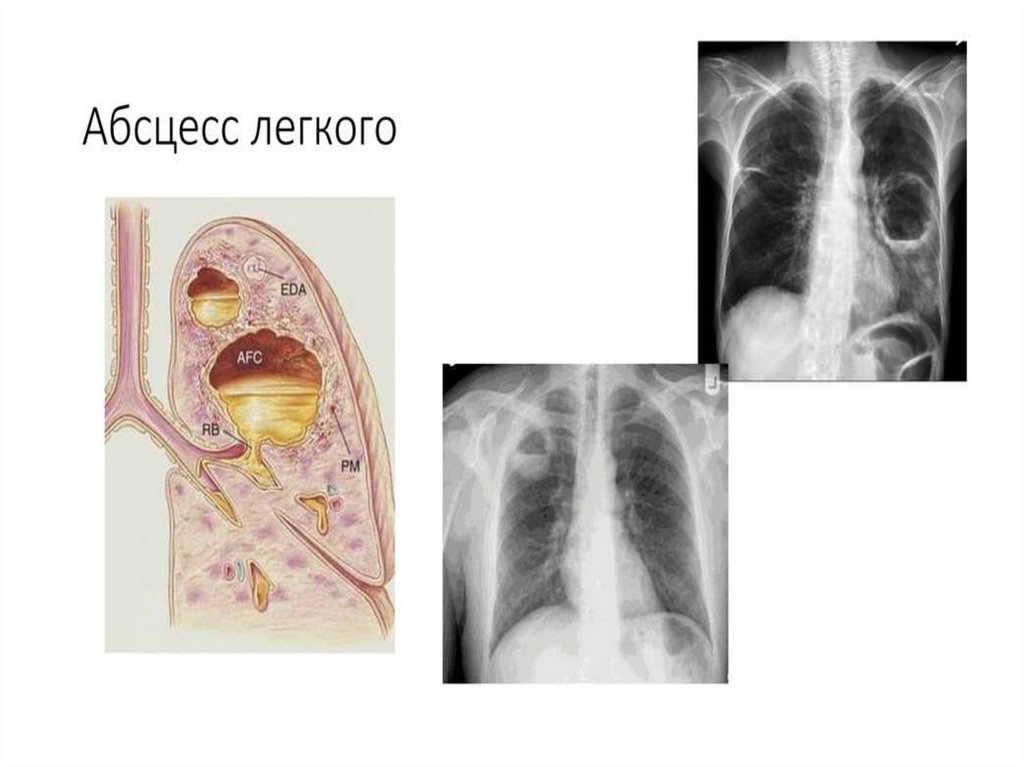
2. АБСЦЕСС ЛЕГКОГО
тяжелое неспецифическоевоспалительное заболевание легких,
сопровождающееся гнойным
расплавлением пневмонического
инфильтрата с образованием одной или
нескольких ограниченных полостей.
3. Этиология
• Осложнение пневмонии - чаще аспирационной,пневмококковой, стафилокковой;
• Механическая обтурация бронхов – инородное тело,
бронхогенный рак, стеноз бронхов;
• Инфаркт легкого, ТЭЛА;
• Тромбофлебит глубоких вен голени, таза;
• Остеомиелит;
• Посттравматические изменения при тупых или
проникающих травмах грудной клетки;
• Метастазы септических эмболов из внелегочных
источников: средостения (инфекционный эндокардит),
поддиафрагмальной области (абсцесс печени).
4. Предрасполагающие факторы
• Курение• Алкоголизм
• Челюстно-лицевая травма
• Хронический бронхит
• Сахарный диабет
• Грипп
• Иммунодефицитное состояние
• Длительное пребывание на холоде
5. Клиника
Выделяют три периода:• I период – инфильтрации (до вскрытия
абсцесса)
• II период – вскрытия (прорыва) абсцесса
в бронх с образованием полости.
• III период – исхода абсцесса.
6. ПЕРВЫЙ ПЕРИОД
Длится в среднем 7 – 10 дней.• Начало острое,
• Лихорадка, нередко гектического типа.
• Кашель сухой или с небольшим количеством мокроты с
неприятным запахом.
• Боли в грудной клетке, усиливающиеся на вдохе.
• Затрудненное дыхание или одышка.
• Интоксикационный синдром.
• Состояние пациента средней тяжести или тяжелое,
бледность кожных покровов, цианотичный румянец
на лице, больше выраженный на стороне поражения,
вынужденное положение, лежа на больном боку.
• Отмечаются тахикардия, артериальная гипотония.
7. ВТОРОЙ ПЕРИОД
Прорыв абсцесса:• В бронх – отхождение большого количества
гнойной, зловонной мокроты во время
приступа кашля (100 – 500мл).
• Мокрота при стоянии образует три слоя:
- верхний – пенистый,
- средний – жидкий,
- нижний – плотный с остатками
распадающейся ткани.
Состояние пациента улучшается – снижается
температура, уменьшается одышка, появляется
аппетит, кашель умеренный со слизисто-гнойной
мокротой, иногда кровохарканье.
8. ПЕРИОД ИСХОДА
Выздоровление пациента• При благоприятном течении – полость очищается и
облитерируется. На месте абсцесса формируется
локальный пневмосклероз.
Переход в хроническую форму с периодами обострения
и длительной ремиссии
• В период обострения – появляется/усиливается
кашель, увеличивается объем мокроты, она гнойная с
неприятным запахом, субфебрилитет, симптомы
интоксикации, иногда кровохарканье.
• Возможны похудание, изменение формы концевых
фаланг пальцев, ногтей (симптом «барабанные
палочки», «часовые стекла»).
9. Осложнения
• Прорыв гнойного процесса в плевальнуюполость – гнойный плеврит
(эмпиема), пиопневмоторакс;
• Кровохарканье, легочное кровотечение;
• Гнойный медиастенит и подкожная
эмфизема;
• Бактериемия с развитием септического
шока.
10.
11. Обязательные лабораторные исследования
• Анализ крови клинический: в первом периоде –лейкоцитоз, значительное ускорение СОЭ,
может быть анемия при тяжелом течении;
после прорыва в бронх – постепенное
уменьшение изменений.
• Анализ мокроты: гнойная мокрота с
неприятным запахом, 2 – 3 слоя, при
микроскопии – лейкоциты в большом
количестве, эластические волокна, обрывки
легочной ткани.
• Анализ мокроты бактериологический.
• Анализ мокроты на чувствительность к
антибиотикам.
12. Инструментальные исследования
• Бронхоскопия: гиперемия, отек слизистойоболочки, сужение просвета бронха, наличие в
нем гнойных пробок, сгустков крови, эрозий,
грануляций.
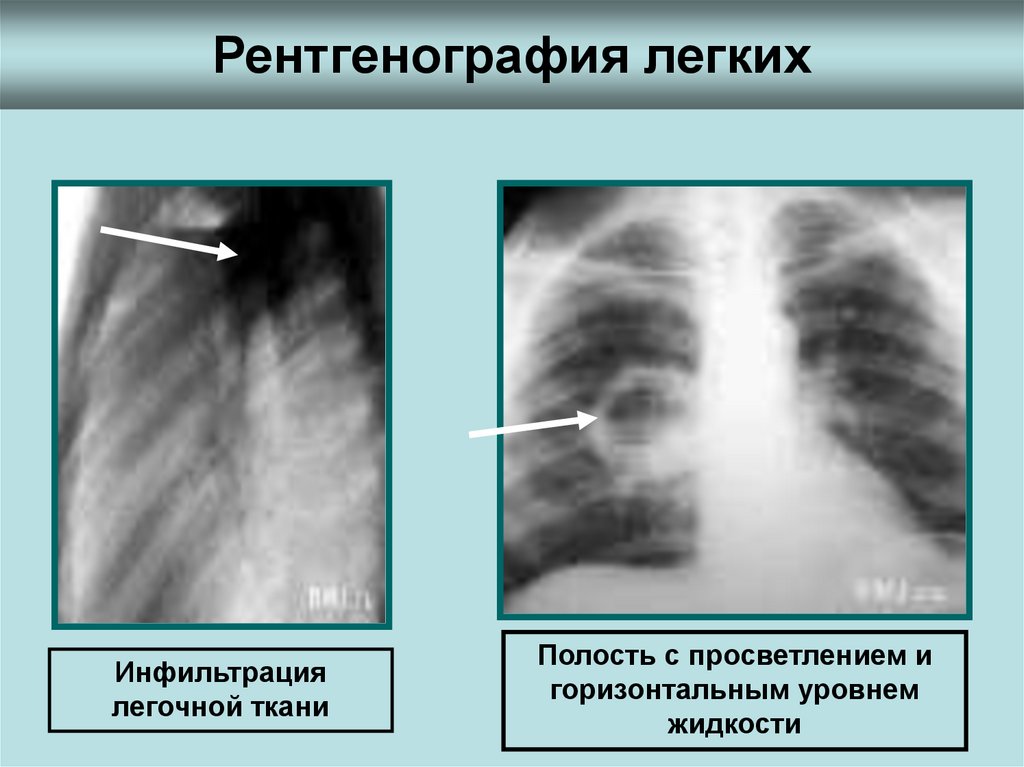
• Рентгенография легких: в первый период –
инфильтрация легочной ткани.
• После прорыва – образование полости с
просветлением и горизонтальным уровнем
жидкости.
13. Рентгенография легких
Инфильтрациялегочной ткани
Полость с просветлением и
горизонтальным уровнем
жидкости
14. ЛЕЧЕНИЕ
ЦЕЛИ ЛЕЧЕНИЯ:1. оптимальное дренирование гнойного
очага деструкции;
2. восстановление общего состояния;
3. поддержание качества жизни;
4. немедикаментозное лечение.
15. НЕМЕДИКАМЕНТОЗНОЕ ЛЕЧЕНИЕ
Режим:В период лихорадки постельный.
Лечебное питание:
Высококалорийное с большим
количеством витаминов и белка.
Достаточное количество жидкости
2-2,5 л
16. ФАРМАКОТЕРАПИЯ
Антибактериальная терапия.Антибиотики широкого спектра действия.
• Пенициллины: бензилпенициллин, ампициллин,
амоксициллин (в/в, в/м);
• Клиндамицин в/в, затем в таблетках;
• Аминогликозиды: гентамицин, бруламицин в/м,
в/в.
• Фторхинолоны: таривид, ципробай в/в, затем
перорально.
17. Фармакотерапия
• Дезинтоксикационная терапия.• Гемособция, плазмаферез.
• Оптимальное дренирование и санация полости
абсцесса: постуральный дренаж, лечебная
бронхоскопия.
• Муколитические, бронхолитические препараты:
бисольвон, ацетилцистеин, эуфиллин.
• Иммунокорргирующие препараты.
• Симптоматическая терапия: жаропонижающие,
обезболивающие.
• Оксигенотерапия – при наличии признаков
артериальной гипоксемии.
18. Вторичная профилактика
• Рациональная терапия острыхпневмоний.
• Профилактика послеоперационных
осложнений.
19. РАК ЛЕГКИХ
Рак легкого – одна из наиболее сложныхмедицинских, научных и социальных
проблем современности.
Стремительный рост заболеваемости
приобретает характер эпидемического
бедствия.
Поражает преимущественно мужчин в
возрасте 40 – 45 лет.
20. Опухоли легких
Опухоли легких могут быть:• Доброкачественными
• Злокачественными
Клинические проявления при этом
носят общие черты, однако быстрые
темпы развития и сомнительный прогноз
характерен для злокачественных
опухолей.
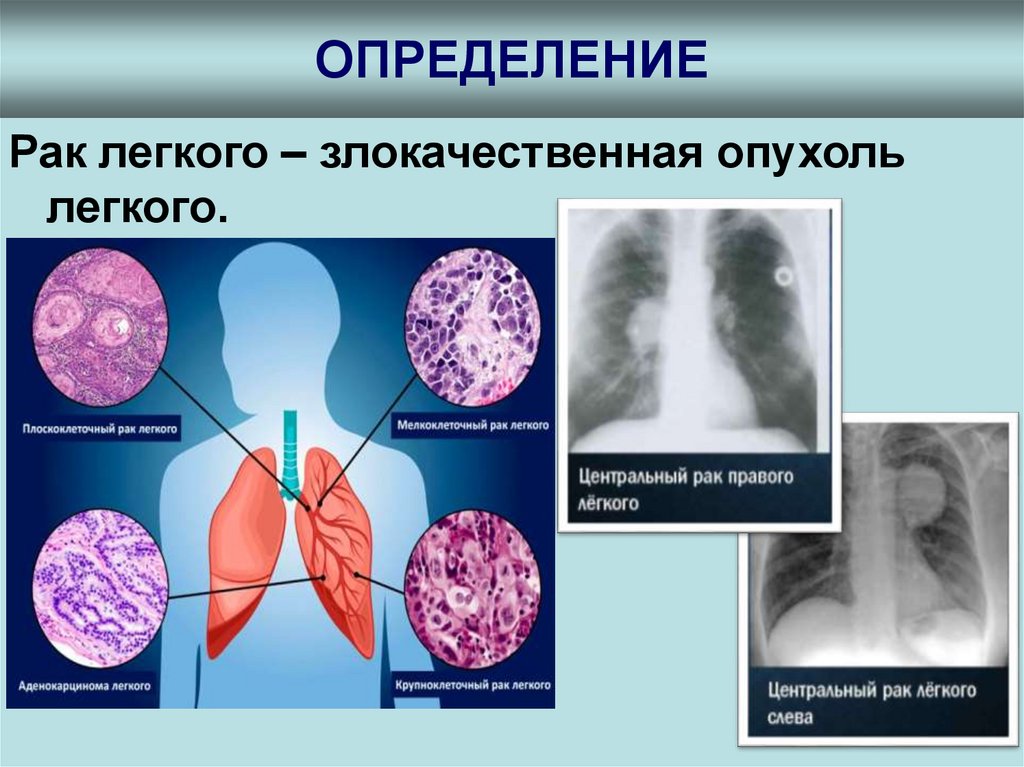
21. ОПРЕДЕЛЕНИЕ
Рак легкого – злокачественная опухольлегкого.
22. ЭТИОЛОГИЯ
Этиология РЛ окончательно не ясна.Факторы, способствующие развитию рака
легких:
• Курение активное и пассивное
• Отягощенная наследственность.
• Воздействие канцерогенных веществ:
продуктов неполного сгорания топлива,
производственной пыли, содержащей асбест,
кобальт, никель, бериллий, уран, кобальт,
ароматические вещества и т.п.
• Хронические воспалительные процессы в
легких.
• Иммунодефицит.
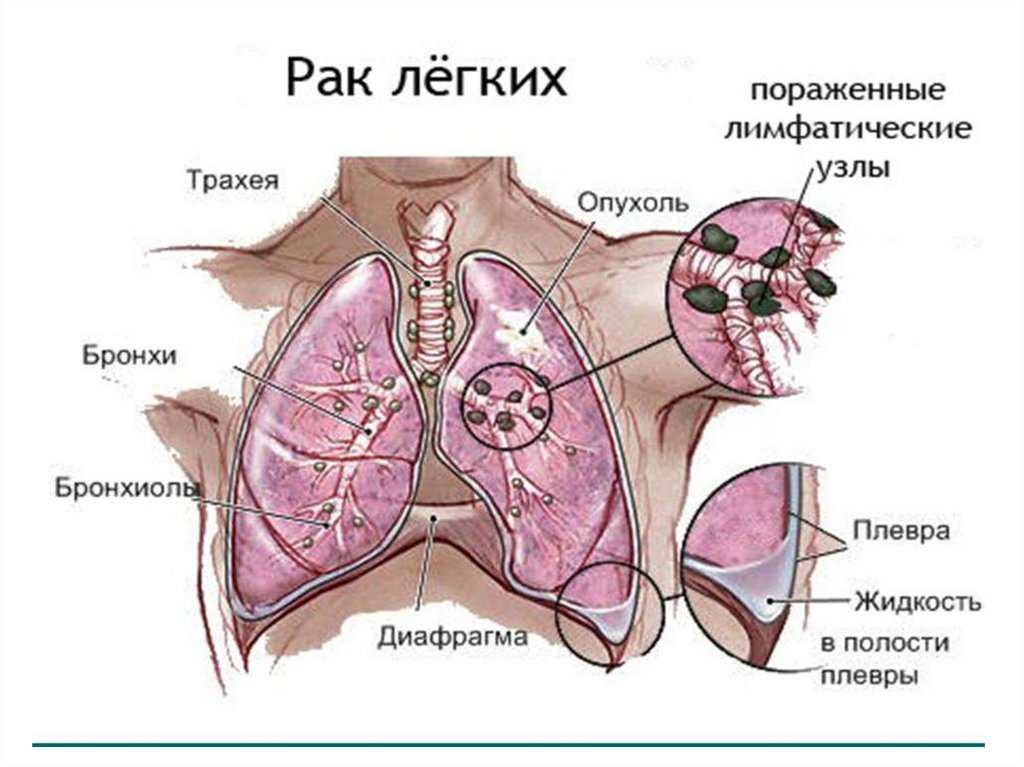
23. Классификация
• Центральный рак (поражение главного,долевого, сегментарного бронха)
• Периферический рак (опухоль из эпителия
мелких бронхов, бронхиол, альвеол)
• Атипичные формы, связанные с
особенностями проявления метастазов
На центральный рак легкого приходится 72%
всех опухолей. Правое легкое поражается
более чем в 50% случаев.
24. КЛИНИКА
Разнообразна.• Кашель, вначале бывает сухим, временами
надсадным, часто постоянным.
• Позднее – продуктивный, отделяется слизистая
или слизисто-гнойная мокрота.
• Кровохарканье встречается примерно у
половины больных. В поздних стадиях
типичным для рака является мокрота цвета
«малинового желе».
• Легочное кровотечение нередко отмечается в
поздних стадиях болезни.
25. КЛИНИКА
• Одышка (инспираторная, экспираторная,смешанная) постепенно нарастает в
зависимости от локализации процесса и
развития осложнений (ателектаза легких,
плеврального выпота, обструкции
бронхов, пневмонии и т.п.).
• Боль в грудной клетке различного
характера и интенсивности, которая
обычно распространяется на пораженную
половину грудной клетки.
26. КЛИНИКА
• Лихорадка – обусловленавоспалительными процессами
бронхолегочной системы (бронхита,
пневмонии, плеврита), раковой
интоксикацией, осложнениями.
• Температура – стабильная,
снижается кратковременно под
влиянием антибактериальной
терапии.
• Слабость, потливость,
похудание, быстрая
утомляемость – при далеко
зашедшем процессе.
27. Поздние стадии
Клиника связана с развитием пневмонии,плеврита, ателектаза легких, поражением
возвратного и диафрагмального нерва, с
распространением в соседние органы.
Метастазирование:
• в лимфатические узлы (шейные,
надключичные, подмышечные)
• другие органы (печень, кости,
надпочечники, почки, головной мозг).
28.
29. КЛИНИКА
При врастании опухоли в соседниеорганы:
• Сдавление верхней полой вены –
набухание вен шеи, отечность лица, шеи,
верхних конечностей.
• Сдавление шейного симпатического
нерва – западение глазного яблока,
опущение верхнего века (птоз), сужение
зрачка.
30. КЛИНИКА
При врастании опухоли в соседниеорганы:
• Врастание в пищевод – дисфагия,
образование бронхо-эзофагальных
свищей.
• Сдавление возвратного нерва –
осиплость голоса.
• Врастание в плевру – плеврит или
спонтанный пневмоторакс.
31. Обязательные лабораторно – инструментальные исследования:
• Клинический анализ крови: анемия, лимфопения,увеличение СОЭ.
• Рентгенография грудной клетки: центральный рак –
затемнение доли или сегмента легкого,
периферический – плотная округлая тень
небольшого диаметра чаще в верхних долях.
• Компьютерная томография.
• Бронхоскопия с биопсией– локализация,
распространенность опухоли, гистологические
особенности опухоли.
• Ангиография бронхиальных артерий.
• Цитологическое исследование мокроты (атипичные
клетки).
• Иммунологическое, цитогенетическое
исследование – выявление опухолевых маркеров
32. ЛЕЧЕНИЕ
Выбор метода лечения зависит отстадии развития, гистологических
особенностей опухоли.
Радикальное лечение – полная
ликвидация всех очагов опухолевого
роста, возможен при I, II, III стадиях
опухоли. Основной метод радикального
лечения – хирургический.
33. Паллиативное лечение
Воздействие на опухоль с цельюуменьшения массы опухоли и задержки
роста, что способствует продлению
жизни пациента.
Основной метод паллиативного лечения
– химиотерапия.
Основные химиотерапевтические
препараты:
• циклофосфан,
• винкристин,
• таксол и др.
34. Симптоматическое лечение
• Обезболивающие: ненаркотические инаркотические аналгетики – анальгин,
баралгин, морфин, промедол и т.п.);
нестероидные противовоспалительные
препараты (кеторол, диклофенак).
• Антибактериальные препараты при
развитии перифокальной пневмонии.
• Коагулянты при кровотечении.
35. Первичная профилактика
• Борьба с активным и пассивнымкурением
• Массовые флюорографические
обследования
• Своевременное лечение хронических
заболеваний легких.
• Уменьшение запыленности,
загазованности атмосферного воздуха
• Борьба с профессиональными
вредностями на промышленных
предприятиях.
36. ЛИТЕРАТУРА
• Сестринский уход в терапии, учебник,В.Г. Лычев, В.К. Карманов, М.: ГЭОТАР – Медиа
2019 г.
• Сестринский уход в терапии
Смолева Э.В.; под ред. Кабарухина Б.В.,
Ростов н/Д: Феникс, 2017г.






























 medicine
medicine








