Similar presentations:
Участие медсестры в медикаментозном лечении
1.
ПМ 04 «Выполнение работ по профессиимладшая медицинская сестра»
МДК 04.03. Оказание простых медицинских
услуг
Тема 3.5. «Участие медсестры в
медикаментозном лечении»
2.
План• Выписывание лекарственных средств для
лечебного отделения
• Хранение лекарственных средств в отделении
• Учет лекарственных средств в отделении
• Пути введения лекарственных средств
• Правила раздачи лекарственных средств
• Шприцы и иглы для инъекций
• Виды инъекций
• Постинъекционные осложнения
3.
Выписывание лекарственных средств длялечебного отделения
Больничные лечебные отделения выписывают лекарственные средства для
пациентов, находящихся на лечении в стационаре, из аптеки.
Врач по результатам осмотра вписывает свои назначения в «Медицинскую
карту стационарного больного» , в лист назначений.
Палатная медицинская сестра ежедневно делает выборку назначений из
медицинской карты стационарного больного, переписывает их в
специальную тетрадь отдельно для каждого пациента.
Старшая медсестра выписывает на русском языке по определенной форме
требование или накладную квитанцию, подписанные заведующим
отделением, на получение лекарственных средств из аптеки лечебного
учреждения.
В отделении находится трехдневный запас необходимых лекарственных
препаратов.
4.
Требования (накладные квитанции) на ядовитые, наркотическиепрепараты и этиловый спирт выписывают на латинском языке на
отдельных бланках с печатью и подписью руководителя лечебного
учреждения или его заместителя по лечебной части.
В требовании указывают путь введения препаратов (например: для
инъекций, глазные капли и др.), а также концентрацию этилового
спирта.
В требованиях на ядовитые, наркотические, остродефицитные и
дорогостоящие средства указывают номер медицинской карты,
фамилию, имя, отчество, диагноз пациента.
5.
Получая лекарственные средства в аптеке, старшая медицинская сестрапроверяет их соответствие заказу:
- названия препаратов, лекарственная форма, дозировка, концентрация
растворов, количество.
Проверке подлежат сроки годности, целостность упаковок,
герметичность флаконов, качество растворов и т.п.
На лекарственных средствах, изготовленных в аптеке, должны быть
определенного цвета этикетки с четким названием препаратов,
обозначением дозы, даты изготовления и подписью фармацевта,
изготовившего лекарственное средство.
6.
Хранение лекарственных средств вотделении
Лекарственные средства хранятся отдельно в зависимости от способа
введения:
- все стерильные растворы в ампулах и флаконах хранят в процедурном
кабинете в стеклянном шкафу.
На одной из полок располагают антибиотики и их растворители, на другой
(нижней) — флаконы для капельного вливания жидкостей
вместительностью 200 и 500 мл, на остальных полках — коробки с
ампулами, не входящими в список А (ядовитые) или Б
(сильнодействующие), т. е. растворы витаминов, дибазола, папаверина,
магния сульфата и др.
На посту палатной медсестры систематизируют по назначению и помещают в
отдельные емкости. Например, все упаковки с антибиотиками складывают
в одну емкость и подписывают «Антибиотики »; средства, снижающие
артериальное давление, помещают в другую емкость с надписью
«Гипотензивные средства» и т. д.
Лекарственные средства, разлагающиеся на свету, выпускают в темных
флаконах и хранят в защищенном от света месте.
Сильнопахнущие лекарственные средства хранят отдельно.
7.
Хранение лекарственных средств вотделении
8.
В холодильнике при
определенной
температуре (от +2 до
+10 °С) хранятся
вакцины, сыворотки,
инсулин, белковые
препараты
9.
Сестринский персонал не имеет права:1) менять форму лекарственных средств и их упаковку;
2) одинаковые лекарственные средства из разных упаковок
объединять в одну;
3) заменять и исправлять надписи на этикетке с
лекарственным средством;
4) хранить лекарственные средства без этикеток.
10.
Лекарственные средства, входящиев список А и Б, хранят
раздельно в специальных
шкафах (в сейфе).
Допускается хранить
лекарственные средства списка
А (наркотические анальгетики,
атропин и др.) и списка Б
(аминазин и др.) в одном сейфе,
но в разных, раздельно
запирающихся отделениях.
В сейфе хранят также
остродефицитные и
дорогостоящие средства.
11.
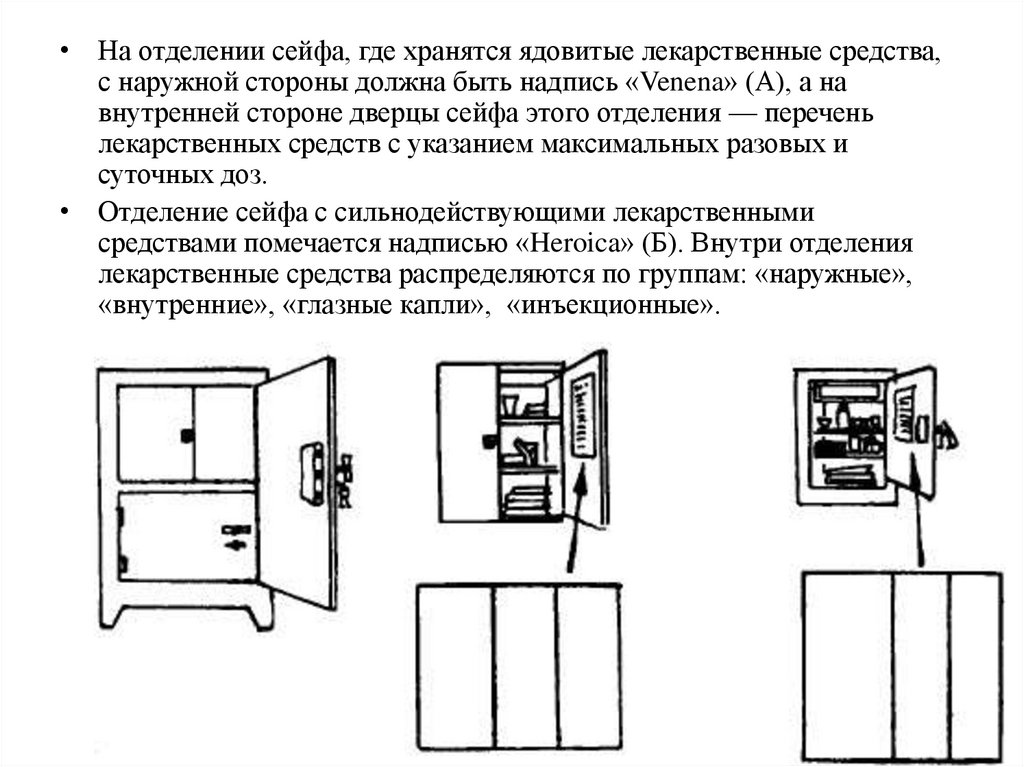
• На отделении сейфа, где хранятся ядовитые лекарственные средства,с наружной стороны должна быть надпись «Venena» (А), а на
внутренней стороне дверцы сейфа этого отделения — перечень
лекарственных средств с указанием максимальных разовых и
суточных доз.
• Отделение сейфа с сильнодействующими лекарственными
средствами помечается надписью «Heroica» (Б). Внутри отделения
лекарственные средства распределяются по группам: «наружные»,
«внутренние», «глазные капли», «инъекционные».
12.
Учет лекарственных средств в отделении• Передача содержимого и ключей от сейфа с наркотическими средствами
регистрируется в специальном журнале.
• Хранят эти журналы также в сейфе
• Учет расходования лекарственных средств списков А и Б, в т. ч.
наркотических, ведет также старшая медицинская сестра отделения.
• За нарушение правил учета и хранения лекарственных средств обоих
списков (А и Б) медицинский персонал привлекается к уголовной
ответственности.
13.
Особенности учета наркотических анальгетиков• Сестринский персонал имеет право вскрыть ампулу и ввести
пациенту наркотический анальгетик только после записи этого
назначения врачом в медицинскую карту и в его присутствии.
• О сделанной инъекции делается соответствующая запись в
«Медицинской карте», удостоверенная подписями лечащего
врача и медицинской сестры с указанием названия, дозы и
времени введения препарата.
• Пустые ампулы и шприц-тюбики из-под наркотических
лекарственных средств процедурная медицинская сестра не
выбрасывает, а хранит их в сейфе процедурного кабинета в
течение суток и ежедневно сдает старшей медицинской сестре
отделения.
• При передаче дежурства проверяется соответствие записей в
журнале учета с фактическим количеством ампул и шприцтюбиков.
• Пустые ампулы и шприц-тюбики из-под наркотических
лекарственных средств уничтожаются только специальной
комиссией, утвержденной руководителем лечебного учреждения.
14.
Пути введения лекарственных средствЛекарственные средства могут действовать на организм через кровь –
резорбтивное действие (после всасывания в кровоток); а также местно
– наружное действие.
Резорбтивное действие осуществляется:
- энтеральным путем (через пищеварительный тракт),
- сублингвальным путем (всасывание под языком)
- парентеральным путем (минуя пищеварительный тракт)
Наружным путем воздействуют на кожу и слизистые.
Сестринский персонал обязан информировать пациента:
• о названии и назначении лекарственного средства;
• о возможных побочных действиях;
• о сроках и признаках наступления эффекта от применяемого
лекарственного средства;
• о способе применения лекарственного средства.
Полную информацию о лекарственном средстве пациенту и/или его
близким дает врач.
15.
Наружное применение ЛСПрименение лекарственных средств на слизистые
• Введение лекарственных средств в нос
• Закапывание масляных растворов в нос
• Введение мази в нос
• Вдыхание порошка в нос
• Закапывание в ухо
• Закапывание в глаз
• Введение мази за нижнее веко из тюбика
• Введение мази за нижнее веко стеклянной палочкой
Применение лекарственных средств на кожу
• Применение присыпки
• Втирание мази
• Нанесение мази на кожу
• Наложение мазевой повязки на поврежденную кожу
Ингаляционный путь
Введение в организм лекарственных средств путем их вдыхания
16.
Энтеральный путьЭнтеральные способы введения лекарственных средств:
• через рот (per os);
•через прямую кишку (per rectum);
• под язык (sub lingua, в некоторых случаях относится к энтеральному
способу).
Прежде чем дать пациенту лекарственное средство:
• внимательно прочитайте лист назначения;
• убедитесь, что перед вами тот пациент, фамилия которого указана в
листе назначения;
• проверьте название лекарственного средства, его дозу и способ
применения;
• проверьте на упаковке соответствие этикетки назначению врача;
• будьте особенно внимательны в случае пациентов с одинаковыми
фамилиями и/или получающими одинаковые лекарственные средства.
17.
Применение лекарственных средств через ротПрименение лекарственных средств через рот наиболее
удобно и широко распространено, так как этим способом
можно вводить различные лекарственные формы
(порошки, таблетки, пилюли, драже, микстуры и др.).
Однако такой способ введения имеет ряд недостатков:
• частичная инактивация лекарственного препарата в печени;
• зависимость действия от возраста, состояния организма,
индивидуальной чувствительности и патологических
процессов в организме;
• медленное и неполное всасывание в пищеварительном
тракте.
• введение лекарственных средств через рот невозможно
при рвоте и в бессознательном состоянии пациента.
18.
Введение лекарственных средств под язык• Сублингвально, как правило, назначают препараты быстрого
действия. Лекарственные формы различны (таблетки, капсулы,
растворы).
• Сестринский персонал (по назначению врача) должен обучить
пациента правилам приема и хранения этих препаратов.
• Сублингвально принимают и растворы валидола, нитроглицерина.
Для этого 5— 6 капель раствора валидола или 2—3 капли раствора
нитроглицерина надо капнуть на небольшой кусочек сахара или хлеба
и держать под языком не проглатывая: сахар — до полного
рассасывания, а хлеб — 10—15 мин. Для ускорения эффекта можно
1— 2 капли 1-процентного раствора нитроглицерина накапать под
язык, а капсулу с нитроглицерином раздавить зубами и держать под
языком.
• Лекарственные средства, принятые под язык, быстро всасываются, не
разрушаются ферментами пищеварительного тракта и поступают в
кровь минуя печень.
19.
Введение лекарственных средств в прямую кишку• В прямую кишку вводят жидкие (отвары, растворы, слизи), а
также твердые (суппозитории) лекарственные формы, которые
становятся жидкими при температуре тела. Эти лекарственные
средства действуют как резорбтивно, всасываясь в кровь через
геморроидальные вены, так и местно (на слизистую оболочку
прямой кишки).
20.
Парентеральный путьПарентерально (минуя пищеварительный тракт)
лекарственные средства вводят инъекционным способом.
Шприцы и иглы для инъекций
По объему одноразовые шприцы делят на малообъемные, стандартного
объема и большого объема.
• Малообъемные (0,3 , 0,5 и 1,0 мл.) - используют для точного введения
лекарственного средства (инсулиновый шприц, туберкулиновый
шприц), в неонатологии, а также для вакцинации и снятия проб в
аллергологии и проведения аллергологических внутрикожных проб.
• Большого объема (30,0 , 50,0 , 100,0 и 150,0 мл.) предназначены для
промывания полостей, введения питательных сред, отсасывания гноя
и других жидкостей
21.
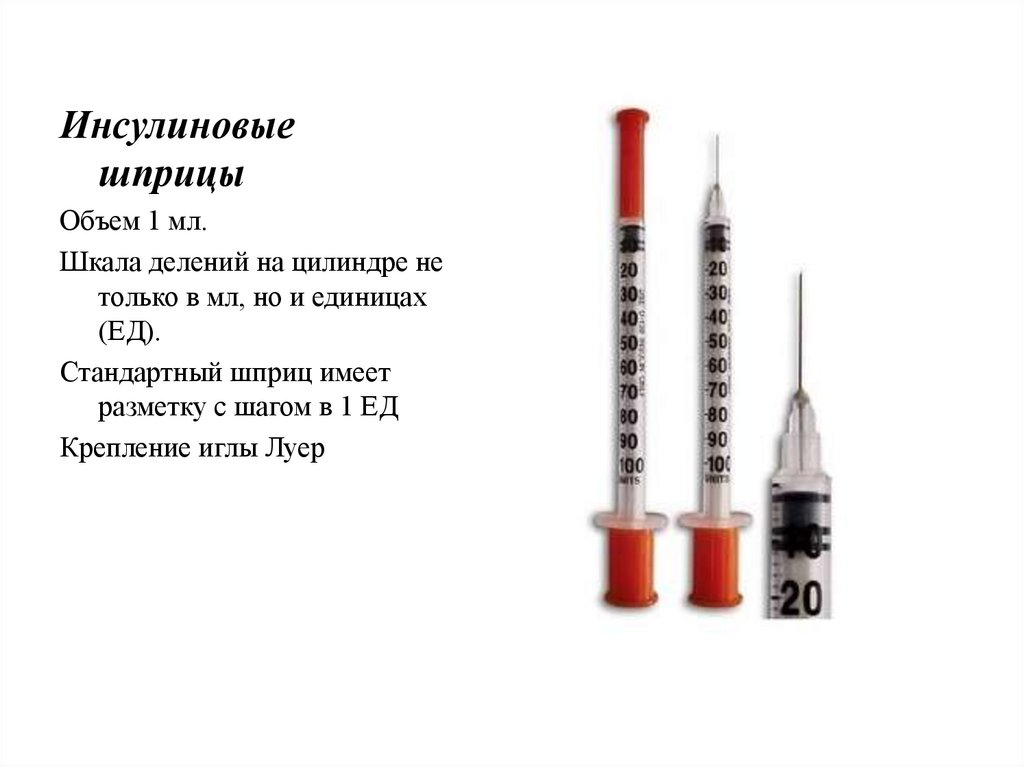
Инсулиновыешприцы
Объем 1 мл.
Шкала делений на цилиндре не
только в мл, но и единицах
(ЕД).
Стандартный шприц имеет
разметку с шагом в 1 ЕД
Крепление иглы Луер
22.
Шприц-тюбикИспользуется для
однократного
введения препарата,
уже содержит дозу,
является
стерильным и
герметичным.
23.
Шприц-ручка.Применяется для
введения инсулина.
Состоит из корпуса,
съемной иглы,
поршневого
механизма, патрона с
инсулином.
Внешне схож с
обычной ручкой, игла
тонкая, есть механизм
дозирования, легкая
замена картриджа.
Температура хранения
– 18-26 градусов.
24.
Карпульные шприцыПрименяются
преимущественно в
стоматологии для
анестезии.
Тонкая игла, ампула.
Многоразовые и
одноразовые.
Крепление
иглы Луер-Лок
25.
Шприц ЖанеОбъем 100, 150 мл.
Применяется для
промывания полостей или
отсасывания жидкостей,
для внутрибрюшинных,
внутривенных или
интратрахеальных
вливаний.
26.
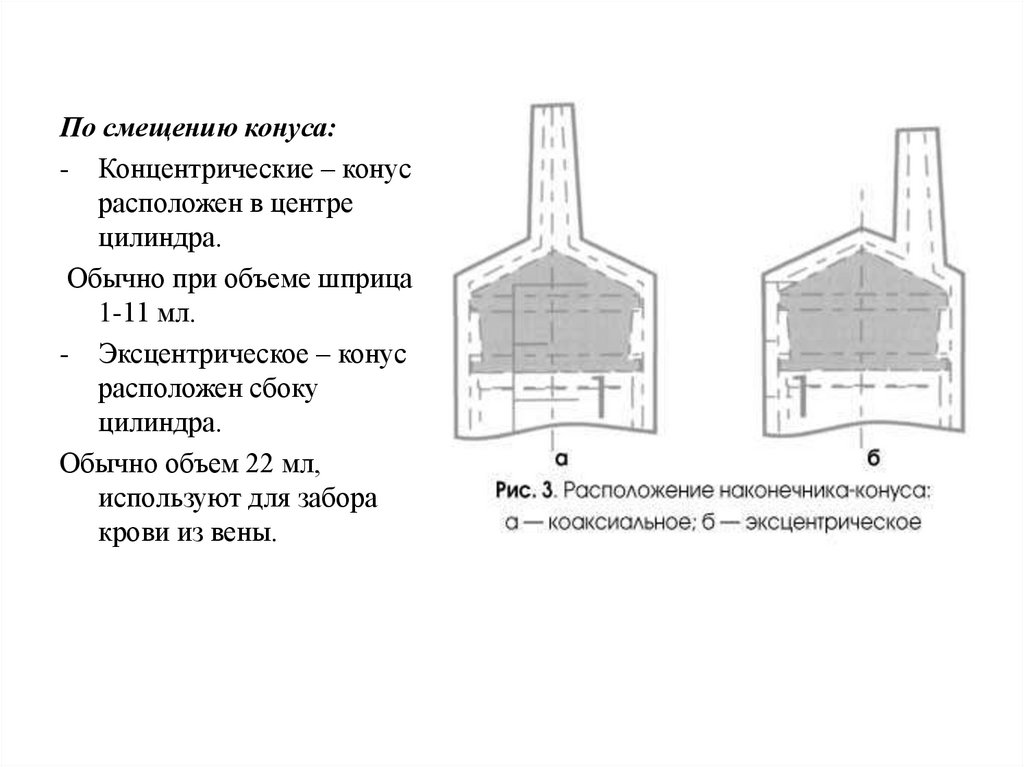
По смещению конуса:- Концентрические – конус
расположен в центре
цилиндра.
Обычно при объеме шприца
1-11 мл.
- Эксцентрическое – конус
расположен сбоку
цилиндра.
Обычно объем 22 мл,
используют для забора
крови из вены.
27.
По длине игл:• Хирургические и инъекционные (полые внутри). Выбор по калибру и
типу острия.
• 1 мл – игла 10 х 0,45 или 0,40 мм;
• 2 мл – игла 30 х 0,6 мм;
• 3 мл – игла 30 х 06 мм;
• 5 мл – игла 40 х 0,7 мм;
• 10 мл – игла 40 х 0,8 мм.
• 20 мл – игла 40 х 0,8 мм.
• 50 мл – игла 40 х 1,2 мм.
• Шприца Жане 150 мл – 400 х 1,2 мм.
Иглы должны применяться строго по назначению.
- для внутримышечной инъекции используется игла длиной 40, 60 мм и
сечением 0 , 8—1, 0 мм,
- для внутривенной — длиной 40 мм и сечением 0,8 мм,
- для подкожной — длиной 20 мм и сечением 0,4—0,6 мм,
- для внутрикожной — длиной 15 мм и сечением 0,4 мм.
28.
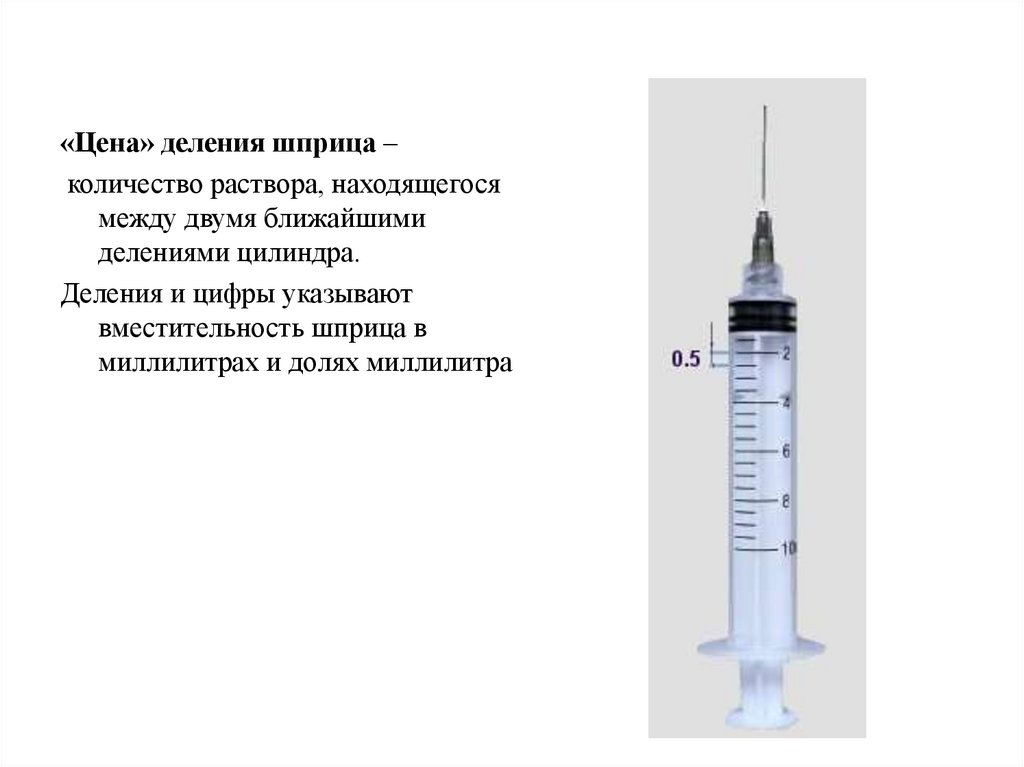
«Цена» деления шприца –количество раствора, находящегося
между двумя ближайшими
делениями цилиндра.
Деления и цифры указывают
вместительность шприца в
миллилитрах и долях миллилитра
29.
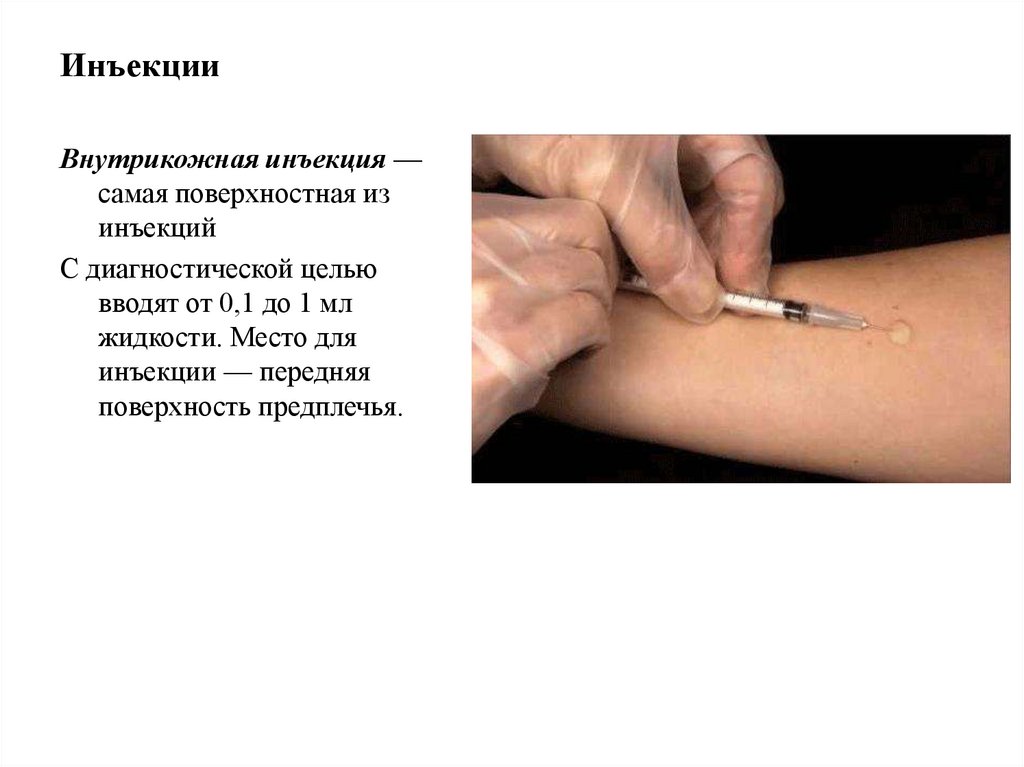
ИнъекцииВнутрикожная инъекция —
самая поверхностная из
инъекций
С диагностической целью
вводят от 0,1 до 1 мл
жидкости. Место для
инъекции — передняя
поверхность предплечья.
30.
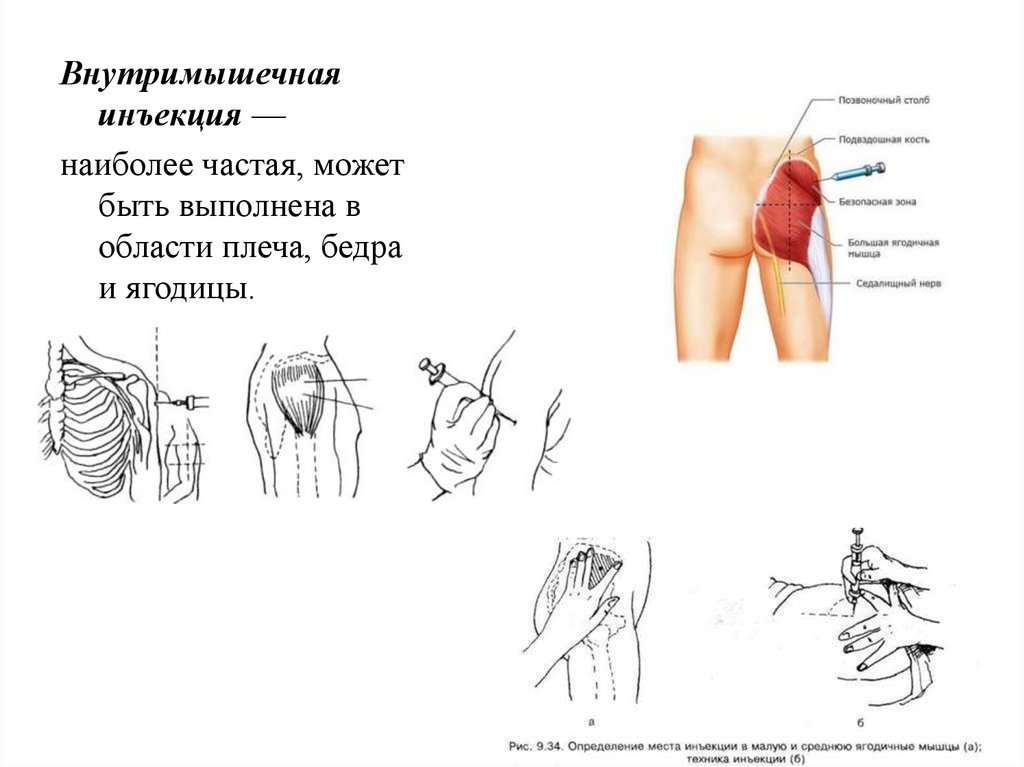
Внутримышечнаяинъекция —
наиболее частая, может
быть выполнена в
области плеча, бедра
и ягодицы.
31.
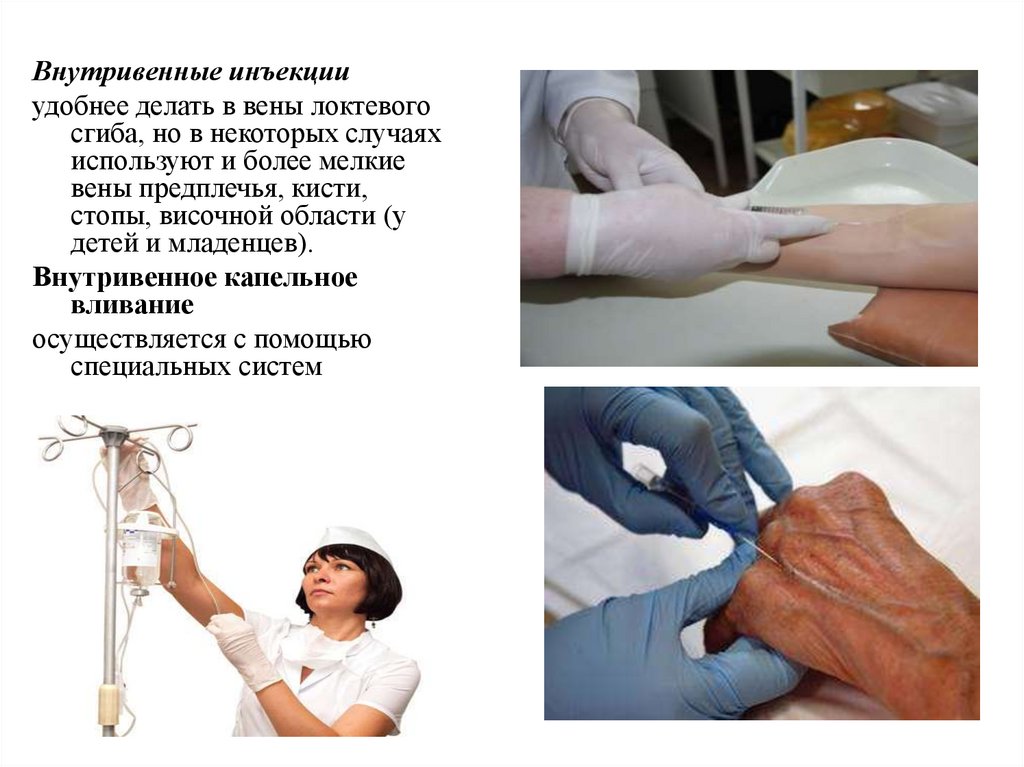
Внутривенные инъекцииудобнее делать в вены локтевого
сгиба, но в некоторых случаях
используют и более мелкие
вены предплечья, кисти,
стопы, височной области (у
детей и младенцев).
Внутривенное капельное
вливание
осуществляется с помощью
специальных систем
32.
Постинъекционные осложненияИнфильтрат — наиболее распространенное осложнение после
подкожной и внутримышечной инъекций
Инфильтрат характеризуется образованием уплотнения в месте
инъекции, которое легко определяется при пальпации
(ощупывании)
а) инъекция выполнена тупой иглой;
б) неправильный выбор иглы
в) неправильное введение ЛС
33.
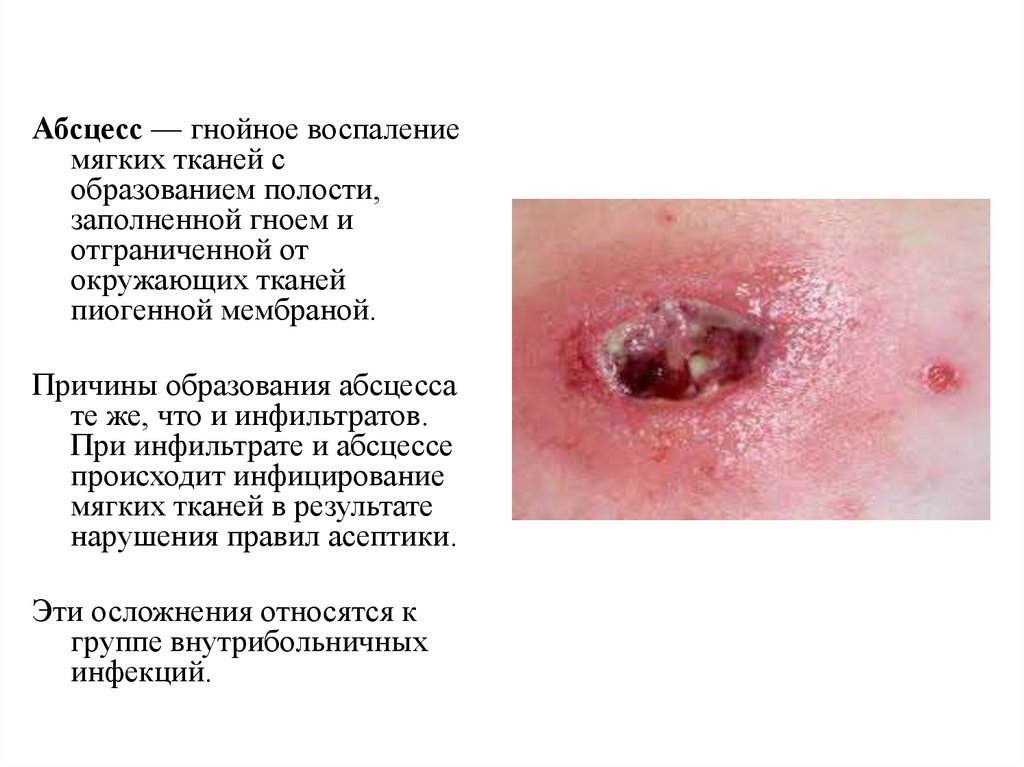
Абсцесс — гнойное воспалениемягких тканей с
образованием полости,
заполненной гноем и
отграниченной от
окружающих тканей
пиогенной мембраной.
Причины образования абсцесса
те же, что и инфильтратов.
При инфильтрате и абсцессе
происходит инфицирование
мягких тканей в результате
нарушения правил асептики.
Эти осложнения относятся к
группе внутрибольничных
инфекций.
34.
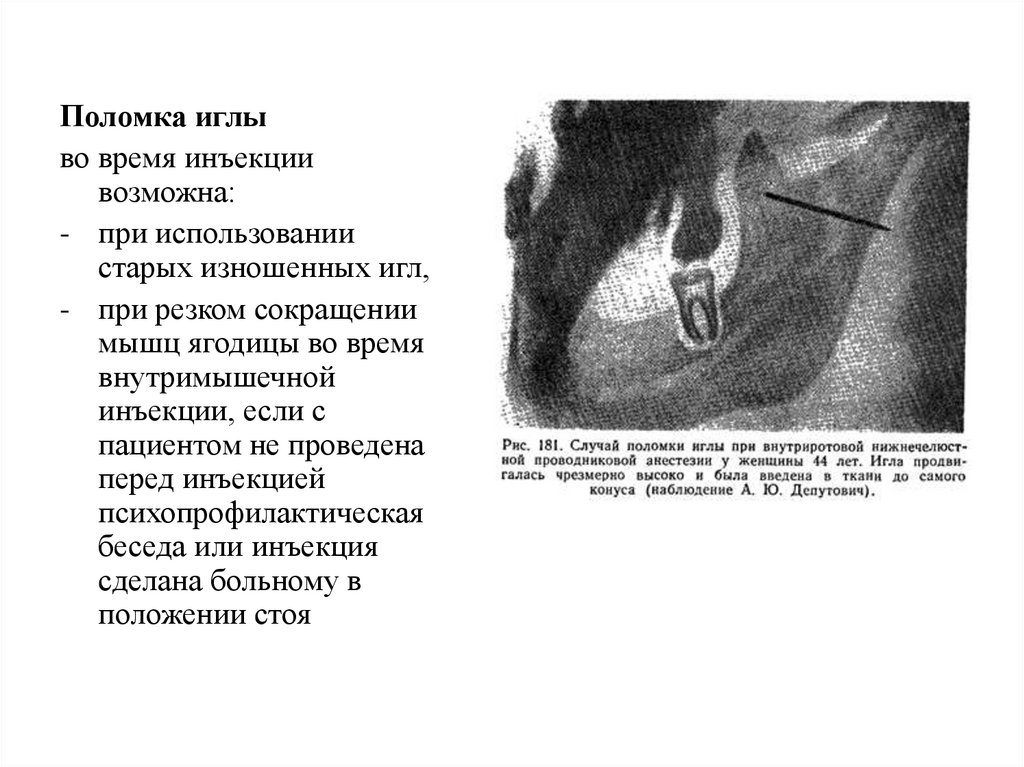
Поломка иглыво время инъекции
возможна:
- при использовании
старых изношенных игл,
- при резком сокращении
мышц ягодицы во время
внутримышечной
инъекции, если с
пациентом не проведена
перед инъекцией
психопрофилактическая
беседа или инъекция
сделана больному в
положении стоя
35.
Медикаментозная эмболия(греч. Embolia — вбрасывание) может произойти при инъекциях
масляных растворов подкожно или внутримышечно при
попадании иглы в сосуд
(внутривенно масляные растворы не вводят!)
Масло, оказавшись в артерии, закупорит ее и это приведет к
нарушению питания окружающих тканей, их некрозу.
Признаки некроза:
- усиливающиеся боли в области инъекции,
- отек,
- покраснение или красно-синюшное окрашивание кожи,
- повышение местной и общей температуры.
Если масло окажется в вене, то с током крови оно попадет в
легочные сосуды.
• Симптомы эмболии легочных сосудов: внезапный приступ
удушья, кашель, посинение верхней половины туловища
(цианоз), чувство стеснения в груди.
36.
Воздушная эмболияпри внутривенных инъекциях и вливаниях является таким же
грозным осложнением, как и масляная.
Признаки воздушной эмболии те же, что и масляной, но
появляются они очень быстро (в течение минуты), так
как локтевая вена крупная и анатомически расположена
близко от легочных сосудов.
37.
Ошибочное введение лекарственного препаратаВ подобных случаях следует немедленно ввести в место инъекции и
вокруг него 0,9% раствор натрия хлорида, всего 50—80 мл. Это
снизит концентрацию введенного ошибочно препарата и уменьшит
его раздражающее действие на ткани.
Для уменьшения раздражающего действия и всасывания препарата на
место инъекции можно положить пузырь со льдом.
Вводить антагонист ошибочно введенного лекарственного средства
можно только по назначению врача.
Следует наложить жгут выше места инъекции (при этом замедляется
всасывание лекарственного средства).
38.
Повреждение нервных стволов- при внутримышечных и внутривенных инъекциях,
- механически (при неправильном выборе места инъекции),
- химически, когда депо лекарственного средства оказывается
рядом с нервом (при внутривенной инъекции часть
лекарственного средства может оказаться под кожей),
- при закупорке сосуда, питающего нерв.
Тяжесть осложнения может быть различна — от неврита
(воспаления нерва) до паралича (выпадение функции)
конечности.
39.
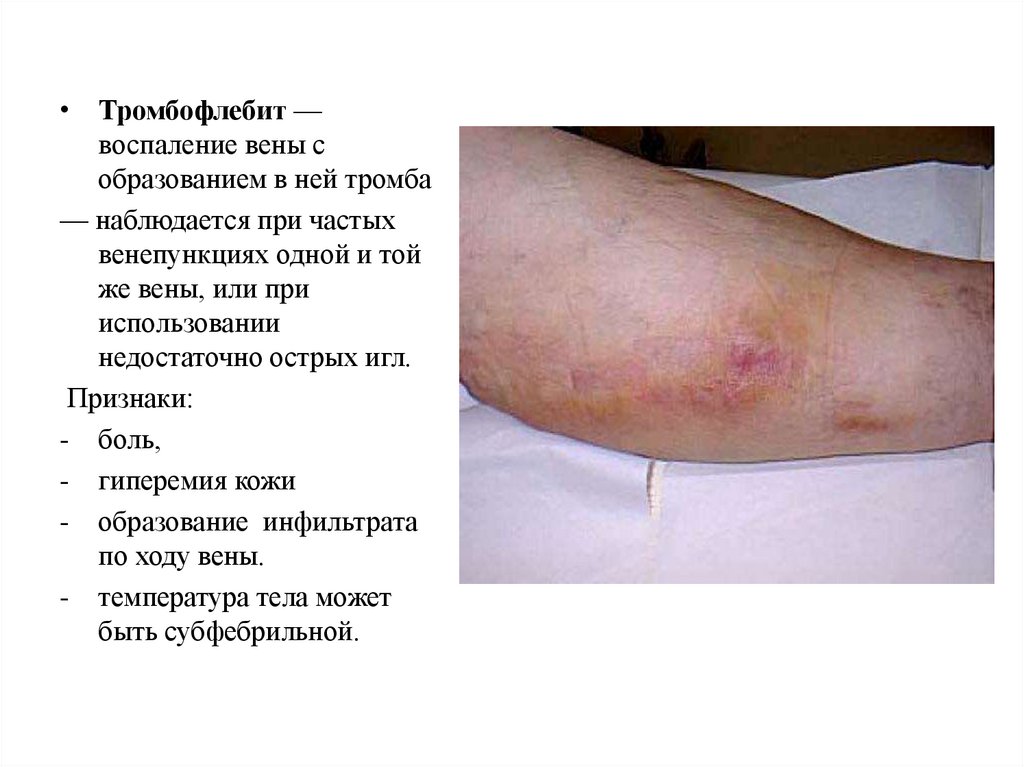
• Тромбофлебит —воспаление вены с
образованием в ней тромба
— наблюдается при частых
венепункциях одной и той
же вены, или при
использовании
недостаточно острых игл.
Признаки:
- боль,
- гиперемия кожи
- образование инфильтрата
по ходу вены.
- температура тела может
быть субфебрильной.
40.
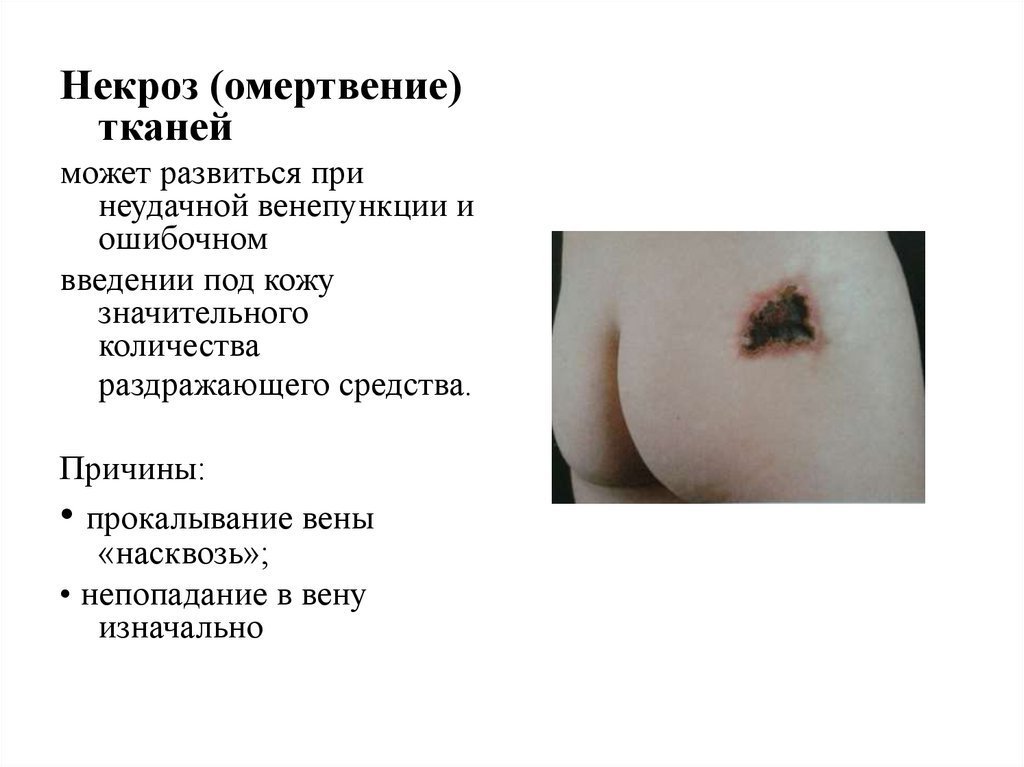
Некроз (омертвение)тканей
может развиться при
неудачной венепункции и
ошибочном
введении под кожу
значительного
количества
раздражающего средства.
Причины:
• прокалывание вены
«насквозь»;
• непопадание в вену
изначально
41.
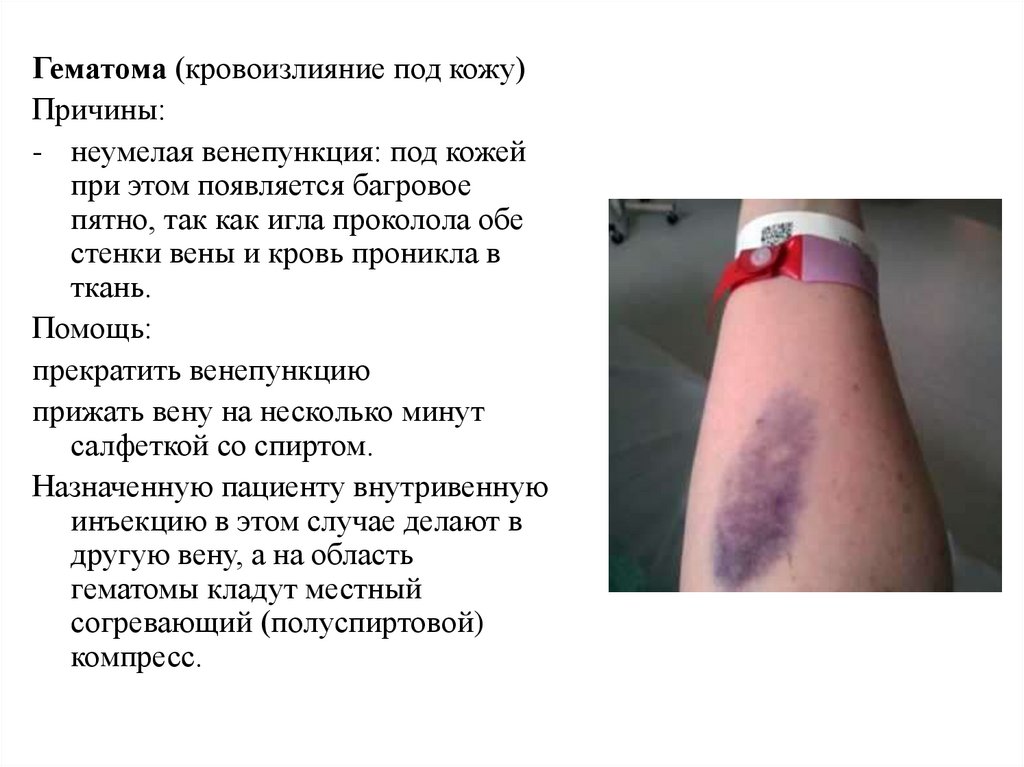
Гематома (кровоизлияние под кожу)Причины:
- неумелая венепункция: под кожей
при этом появляется багровое
пятно, так как игла проколола обе
стенки вены и кровь проникла в
ткань.
Помощь:
прекратить венепункцию
прижать вену на несколько минут
салфеткой со спиртом.
Назначенную пациенту внутривенную
инъекцию в этом случае делают в
другую вену, а на область
гематомы кладут местный
согревающий (полуспиртовой)
компресс.
42.
Сепсис (генерализованная форма инфекции)может возникнуть:
- при грубейших нарушениях правил асептики во время
внутривенной инъекции или вливании,
- при использовании нестерильных растворов.
Сепсис также относится к группе ВБИ.
43.
Аллергические реакции• крапивница
• острый насморк
• острый конъюнктивит
• отек Квинке
• анафилактический шок
О развитии у пациента аллергической реакции надо немедленно
сообщить врачу и приступить к оказанию экстренной помощи.
Анафилактический шок развивается в течение нескольких секунд или
минут с момента введения лекарственного препарата.
Чем быстрее развивается шок, тем хуже прогноз.
Молниеносное течение шока заканчивается летально.
Признаки:
• общее покраснение кожи, сыпь, приступы кашля, выраженное
беспокойство, нарушение ритма дыхания, снижение артериального
давления, аритмия, сердцебиения.































 medicine
medicine








