Similar presentations:
Ультразвуковая диагностика патологии миометрия
1. УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА ПАТОЛОГИИ МИОМЕТРИЯ
2. Патологические процессы миометрия
1.-
Диффузные:
аденомиоз,
фиброматоз?
2. Очаговые:
- Миома матки,
- Липома матки,
- Очаговая форма аденомиоза,
- Саркома матки.
3.
4. Эндометриоз
– патологическийпроцесс, при котором
определяется наличие ткани по
морфологическим и функциональным
свойствам подобной эндометрию вне
полости матки.
5. Частота эндометриоидной болезни
- Диагностируется у2-10% женщин, впервые
обратившихся к гинекологу ,
- У 30% больных, нуждающихся в
гинекологических операциях,
- У 20-50% женщин, страдающих бесплодием
неясного генеза (очаги эндометриоза при
применении лапароскопии)
6. «Упущенное» заболевание
-у 50% пациенток с эндометриоиднойболезнью болевой синдром и остальные
симптомы возникли в возрасте 24 лет,
- у 21% – до 15 лет,
- у 17% – между 15 и 19 годами.
-в среднем проходит 7–8 лет от момента
появления первых
симптомов заболевания до постановки
диагноза.
7. Классификация
За последние 50 лет – 10 классификацийКлинические:
-Генитальный и экстрагенитальный
-Генитальный: наружный и внутренний
(аденомиоз)
8. Теории этиологии
Имплантационная – теория ретрограднойменструации - жизнеспособные элементы
эндометриальной ткани заносятся в другие органы
и ткани и «приживаются» на новом месте, образуя
очаги эндометриоза.
Возможно метастазирование эндометриальных
частиц лимфогенным и гематогенным путем с их
последующей имплантацией.
НО!!! эндометриоз диагностируют в препубертате,
при врожденном отсутствии матки и в
постменопаузе
9. Теории этиологии
Метапластическая - метаплазией мезотелиябрюшины или плевры, эндотелия лимфатических
сосудов, канальцев почек и ряда других тканей под
воздействием различных гормональных и/или
воспалительных нарушений.
Ведущую роль могут играть интерлейкины и
другие провоспалительные медиаторы,
способствуюя эктопическому имплантированию и
последующему росту эндометриоидных
гетеротопий.
10. Теории этиологии
Эмбриональная («врожденная» форма) - источникобразования эндометриоидных гетеротопий –
элементы эмбрионального целомического
эпителия, располагающиеся между зрелыми
клетками мезотелия, из которых в эмбриональном
периоде формируются половые органы, в том числе
эндометрий.
В пользу данной теории: развитие эндометриоза у
детей и подростков 11–12 лет и частое сочетание
эндометриоза с пороками развития половых
органов.
11. Теории этиологии
Генетические и эпигенетические факторы. При эмбриональномразвитии женской половой системы экологические или
генетические факторы вызывают эпигенетические изменения в
эндометриальных стволовых клетках.
Негативное влияние (деметилирование – активация и
чрезмерная экспрессия), на гены, кодирующие стероидогенный
фактор 1 (СФ-1) и эстрогеновый рецептор β (ЭР-β).
Воздействие провоспалительных веществ (особенно ПГЕ2) в
эндометриоидных клетках СФ-1 активирует ген ароматазы, что
приводит к усилению образования Э2.
Э2 с помощью ЭР-β стимулирует активность фермента
циклооксигеназы -2 (ЦОГ-2), приводя к гиперпродукции ПГE2.
Связывание ЭР-β с промоторной зоной прогестероновых
рецепторов (ПР) снижает их экспрессию - одна из причин
развития резистентности к прогестерону.
12. Вопросы
- Ген эндометриоза не обнаружен,- Может существовать и без эстрогенов,
- Ретроградный заброс менструальной крови существует у
70-90% женщин и является вариантом нормы, а
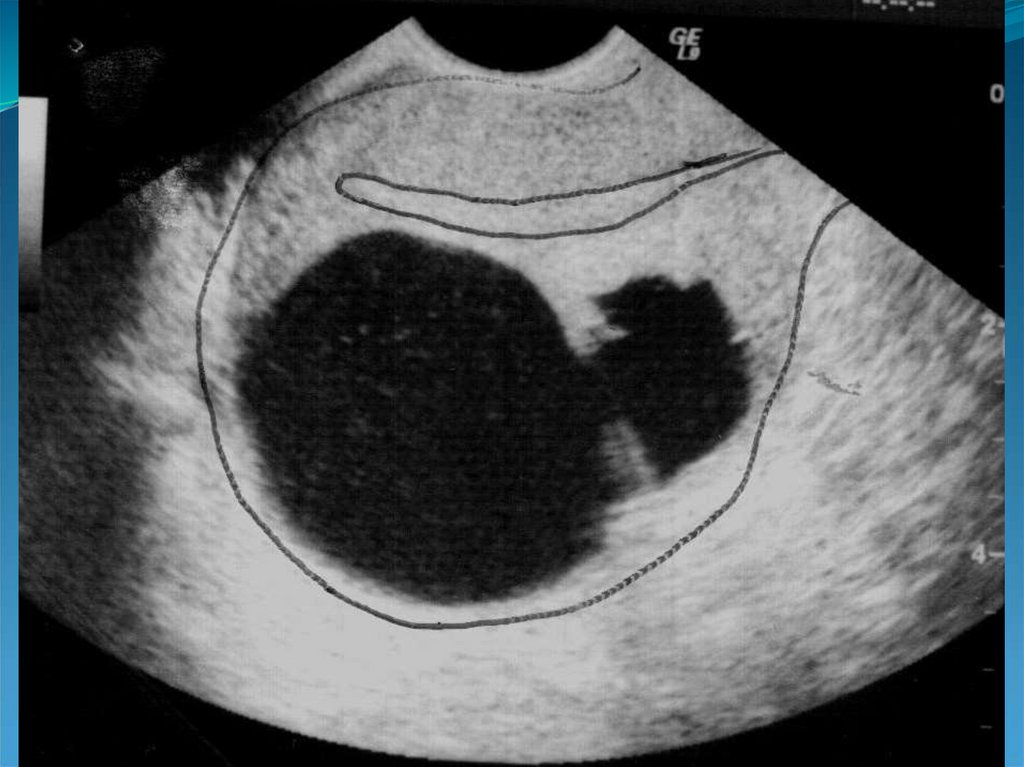
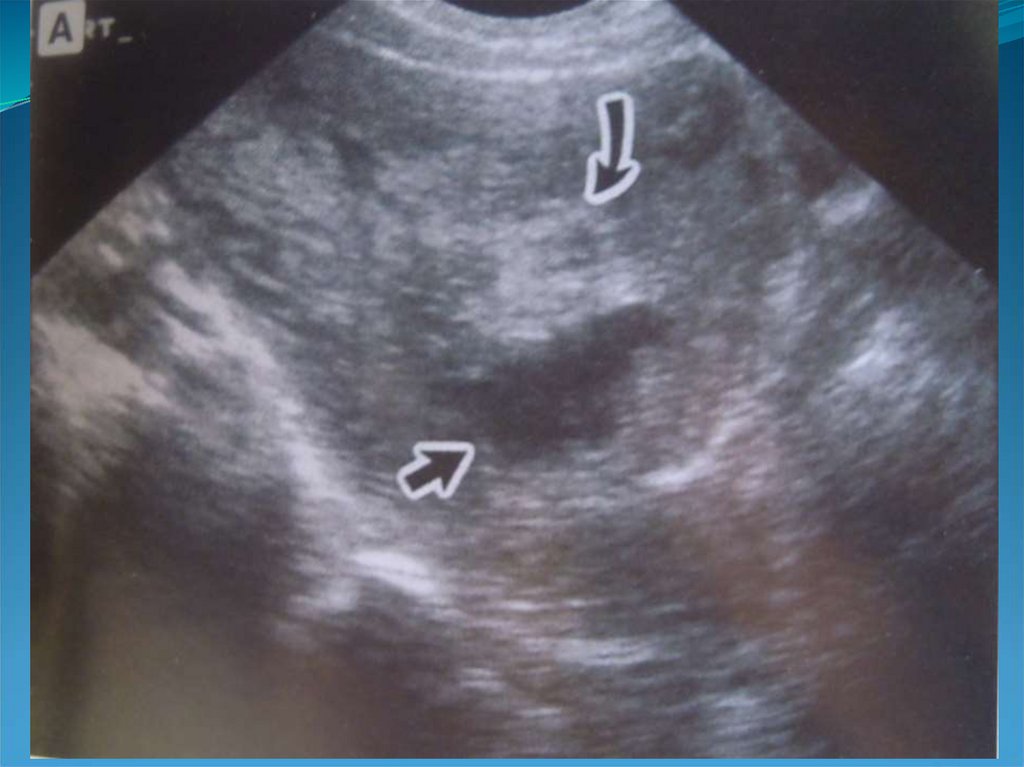
эндометриоидная болезнь развивается только у 10%
-Возможно необходимы: чрезмерная локальная продукция
эстрогенов + резистентность к прогестерону + воспаление
и неоангиогенез (не позволит ингибировать
патологический процесс на начальных стадиях) =
инфильтративный рост, инвазия в окружающие ткани с их
последующей деструкцией и распространением
поражений
13. Ответ
Адекватная мотивация к своевременнойреализации репродуктивной функции.
До 20 века: женщина практически весь
репродуктивный период пребывала в состоянии
физиологической аменореи (беременность и
лактация). На протяжении всей жизни у нее было
около 20-23 (до 60 менструальных циклов).
21 век - 400–600 менструальных циклов.
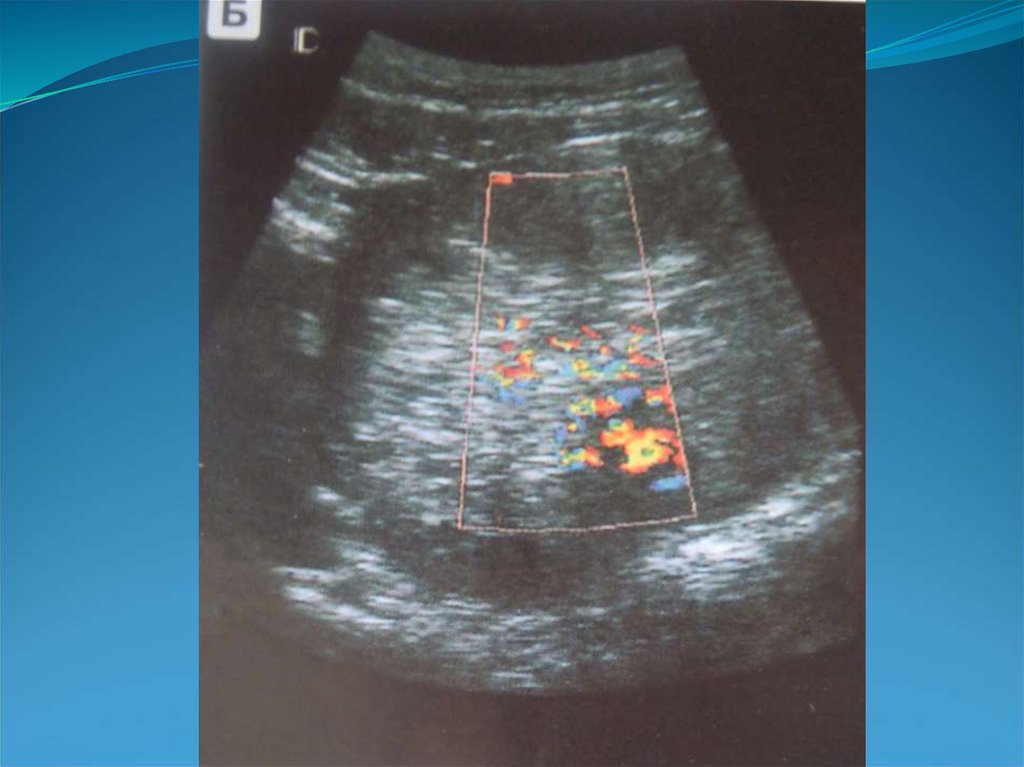
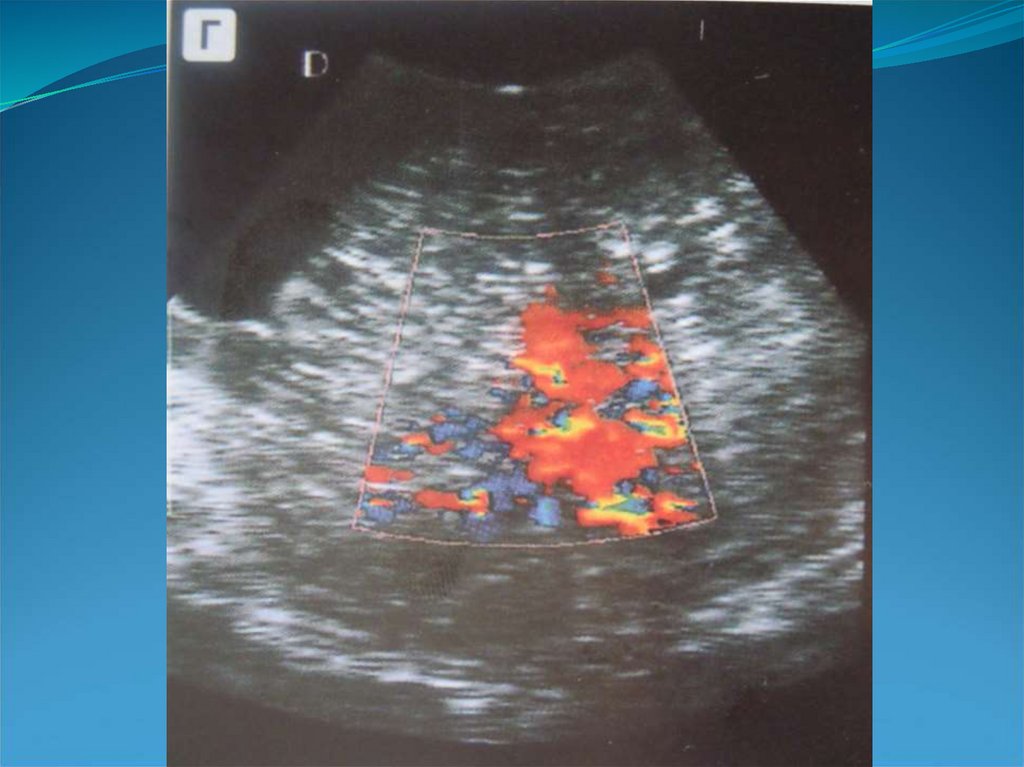
Менструальный рефлюкс - универсальный фактор
агрессии, который при персистирующем воздействии
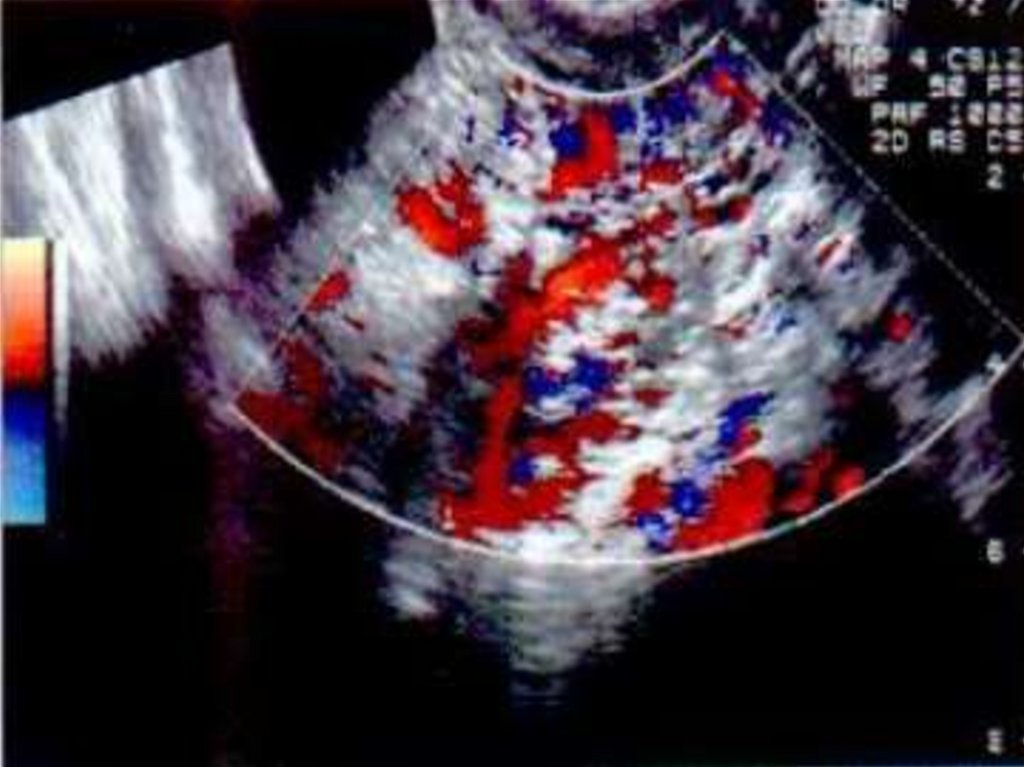
приводит к резкому ослаблению иммунной системы
и возникновению неадекватного ответа.
14. МКБ 10
N80.0 Эндометриоз матки, Аденомиоз,N80.1 Эндометриоз яичников,
N80.2 Эндометриоз маточных труб,
N80.3 Эндометриоз тазовой брюшины,
N80.4 Эндометриоз ректовагинальной
перегородки и влагалища,
N80.5 Эндометриоз кишечника,
N80.6 Эндометриоз кожного рубца,
N80.8 Другой эндометриоз,
N80.9 Эндометриоз неуточненный.
15. Для аденомиоза
диффузный, очаговый, узловой и кистозный(отличие от миомы матки – отсутствие капсулы и
четких границ).
cтадия I – патологический процесс ограничен
подслизистой оболочкой тела матки;
• cтадия II –переходит на мышечные слои;
• cтадия III – распространение на всю толщу
мышечной оболочки матки до ее серозного
покрова;
• cтадия IV – вовлечение, помимо матки,
париетальной брюшины малого таза и соседних
органов.
-
16. Эндометриоидные кисты яичника
• cтадия I – мелкие точечные эндометриоидные образования наповерхности яичников, брюшине прямокишечно-маточного
пространства без образования кистозных полостей;
• cтадия II – эндометриоидная киста одного яичника не более 5–6 см
с мелкими эндометриоидными включениями на брюшине малого
таза. Незначительный спаечный процесс в области придатков матки
без вовлечения кишечника;
• cтадия III – эндометриомы обоих яичников (диаметр кисты одного
яичника более 5–6 см и небольшая эндометриома другого).
Эндометриоидные гетеротопии небольшого размера на
париетальной брюшине малого таза. Выраженный спаечный
процесс в области придатков матки с частичным вовлечением
кишечника;
• cтадия IV – двусторонние эндометриомы яичников больших
размеров (более 6 см) с переходом патологического процесса на
соседние органы – мочевой пузырь, прямую и сигмовидную кишку.
Распространенный спаечный процесс.
17. Ретроцервикальный эндометриоз – клиническая классификация
• стадия I – эндометриоидные очаги располагаются в пределахректовагинальной клетчатки;
• стадия II – прорастание эндометриоидной ткани в шейку матки
и стенку влагалища с образованием мелких кист и
в серозный покров ректосигмоидного отдела и прямой кишки;
• стадия III – распространение патологического процесса на
крестцово-маточные связки, серозный и мышечный
покров прямой кишки;
• стадия IV – вовлечение в патологический процесс слизистой
оболочки прямой кишки с распространением процесса на
брюшину прямокишечно-маточного пространства с
образованием спаечного процесса в области придатков
матки.
18. Классификация Американского общества по репродуктивной медицине
• стадия I – минимальный эндометриоз (1-5 баллов);• стадия II – легкий эндометриоз (6-15 баллов);
• стадия III – умеренный эндометриоз (16-40 баллов);
• стадия IV – тяжелый эндометриоз (более 40 баллов).
19. Факторы, обеспечивающие развитие ЭБ.
1. Гормональные нарушения.2. Дисфункция иммунной системы и извращенная
биологическая реакция клеток эндометрия на
половые гормоны.
3. Недостаточность антиоксидантной системы
организма.
4. Генетическая предрасположенность.
5. Длительное напряжение адаптационных
реакций и снижение неспецифической
сопротивляемости организма.
20. Факторы риска ЭБ.
1.2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
Раннее менархе, длительные менструации, пройоменорея,
Нарушения менструальной функции (с появления менархе),
Малое количество родов (1-2),
Воспалительные заболевания, приводящие к ановуляции
или недостаточности функции желтого тела,
Низкий ИМТ,
Голубые глаза, наличие веснушек, родимые пятна,
Семейный анамнез,
Нарушения функций печени и поджелудочной железы.
Хирургические вмешательства на матке
Длительная негормональная контрацепция, особенно ВМК,
Стрессовые ситуации, частое употребление алкоголя, диеты
Гиподинамия (регулярные физ.упражнения снижают).
21. Онкологические риски
-3% (по новым данным 11%) – риск онкологических заболеваний,- 80% рак яичника, 20-25% экстрагенитальная локализация
(толстый кишечник – 13%, брюшная стенка, плевра),
-Риск рака яичника увеличивается вдвое, при этом с ЭБ связан
светлоклеточный рак и эндометриоидный рак – остальные не
связаны,
-Практически всегда ассоциирован с бесплодием (после родов у
женщины с ЭБ риск рака яичника снижается до популяцонного),
-Специфических маркеров для предсказания рака яичника при эБ
нет (СА-125 не информативен).
22. Клиническая картина.
1. Половая система: боль в нижней части живота, вобласти малого таза, пояснично-крестцовом отделе
2.
3.
4.
5.
позвоночника; прогрессирующая альгоменорея,
обильные менструации (редко), кровомазание до и
после менструации, нерегулярные менструации
(редко), бесплодие.
ЖКТ: тенезмы и ректальные кровотечения,
связанные с менструальным циклом, диарея,
кишечная непроходимость (редко),
МВС: гематурия, обструкция мочеточника,,
Хирургические рубцы, пупок: боль и
кровоточивость,
Легкие: кровохарканье, пневмоторакс.
23. Клиническая картина.
1. Болевой синдром.2. Нарушения менструальной функции
(прогрессирующая альгодисменорея,
менометроррагия, гиперполименорея,
кровомазание до и после менструации,
контактные кровянистые выделения,
нерегулярные менструации.
3. Нарушение функции тазовых органов,
4. Нарушение репродуктивной функции (3040% женщин с эндометриозом страдают
бесплодием).
24. Генитальный эндометриоз
-Дисменорея,-Дизурия,
-Диспареуния,
- Дисхезия
-Бесплодие и невынашивание
беременности
25. Загадочно!
- не всегда есть корреляция между размером очагапоражения, длительностью процесса и клинической
картиной.
-эндометриоидная киста яичников больших размеров –
может быть случайной находкой во время
профилактического осмотра,
- минимальное распространение эндометриоза на
брюшину малого таза, крестцово-маточные связки и/или на
прямокишечно-влагалищную перегородку –сильнейшая
боль, приводящая к потере трудоспособности.
26. Диагностика
- жалобы, анамнез, осмотр – позволяют предположить ЭБ,-Осмотр в зеркалах, гинекологическое обследование
- Кольпоскопия, ректороманоскопия, колоноскопия, экскреторную
урографию и/или цистоскопию (по показаниям).
- Малоинформативны: ГСГ, гистероскопия
- CA-125 (в норме до 20 Ед/мл, при эндометриозе − повышается, но
не превышает 35 Ед/мл), специфичность 97%, чувствительность −
27%. Ценность снижается при сопутствующих ВЭОМТ.
-Раково-эмбриональный антиген (РЭА) (в норме не более 2,5 нг/мл)
- повышается при эндометриозе, раке шейки матки, эндометрия,
яичников и вульвы (при ЭБ в среднем 4,3 нг/мл).
- повышение уровня маркеров – прогностический признак
рецидива эндометриоза, обнаруживаемый за 2 мес. до появления
его клинических симптомов, позволяет своевременно начать
лечение – т. е. только с целью мониторинга за течением ЭБ.
27. Ультразвуковая диагностика
- При подозрении на эндометриоз в качестве первичнойдиагностики заболевания,
- При подозрении на эндометриоз даже в случаях, если
гинекологический осмотр не выявил патологии для диагностики
эндометриомы, инфильтративного эндометриоза, вовлечения
кишечника, мочевого пузыря, мочеточника,
- Если проведение трансвагинального УЗИ затруднено – возможно
проведение трансабдоминального и трансректального
исследования.
- МРТ – не рутинное исследование, показано при сочетанных
заболеваниях, у3зловой или кистозной форме аденомиоза для
дифференциальной диагностики.
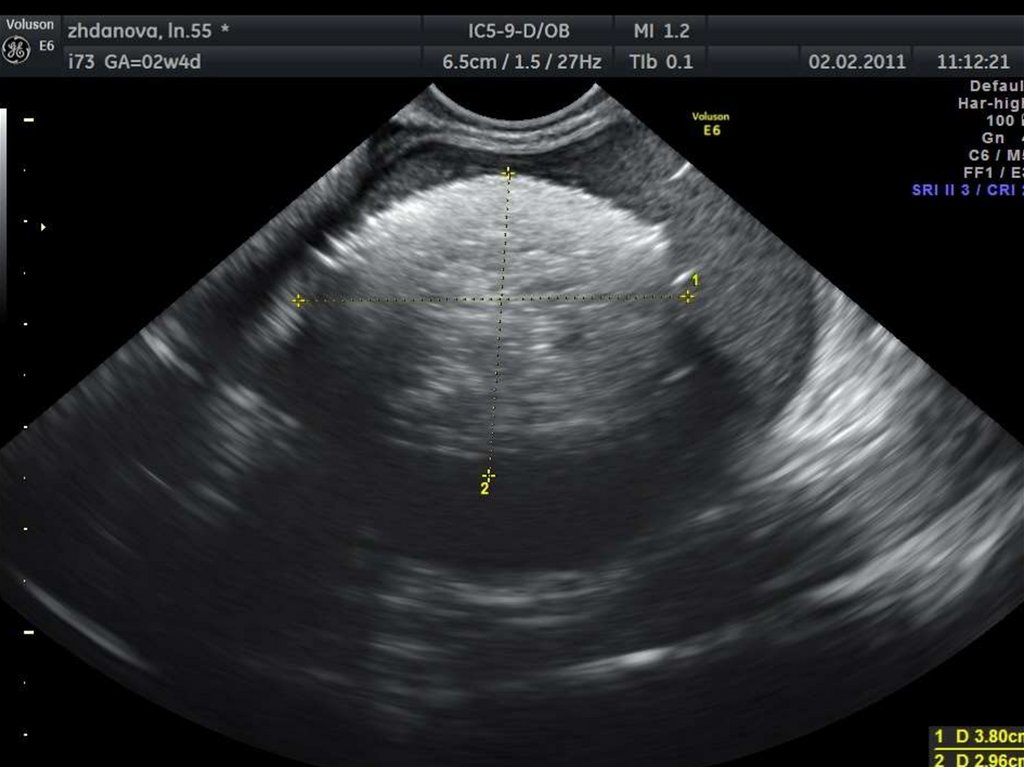
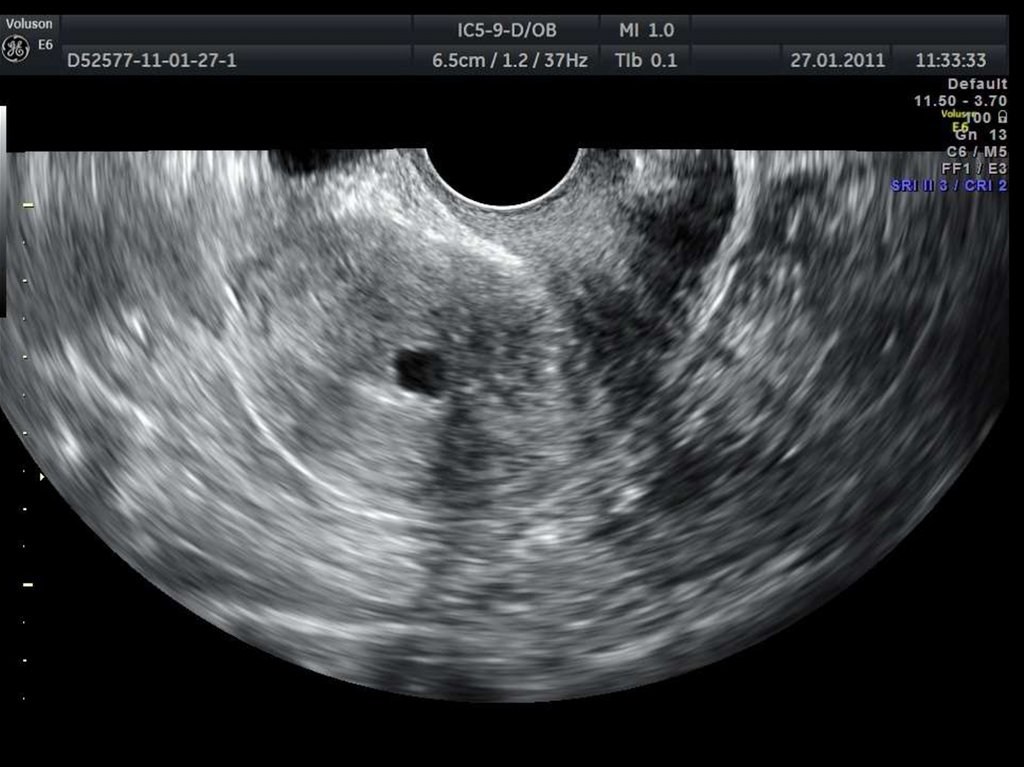
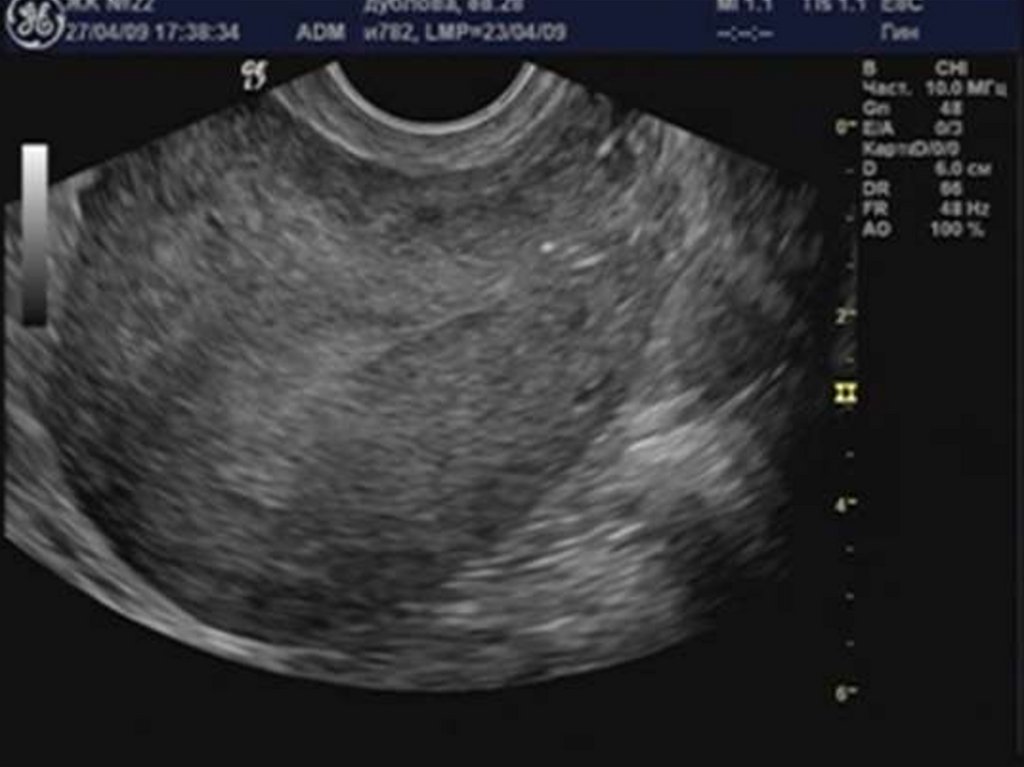
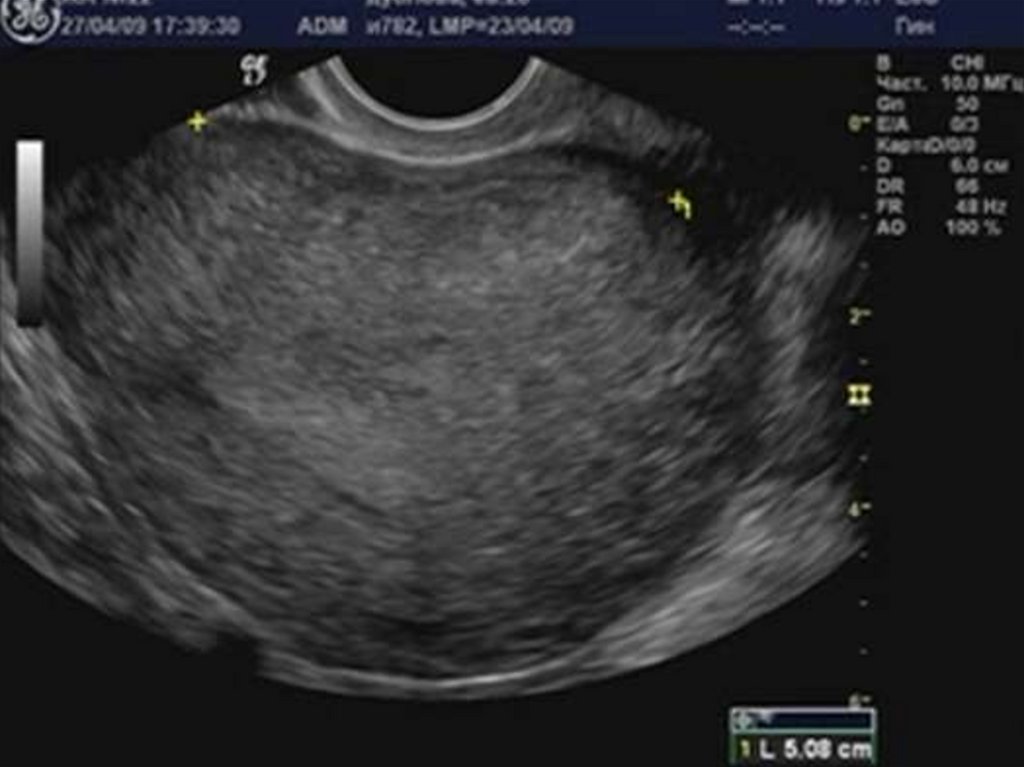
28. УЗ-диагностика эндометриоидной болезни.
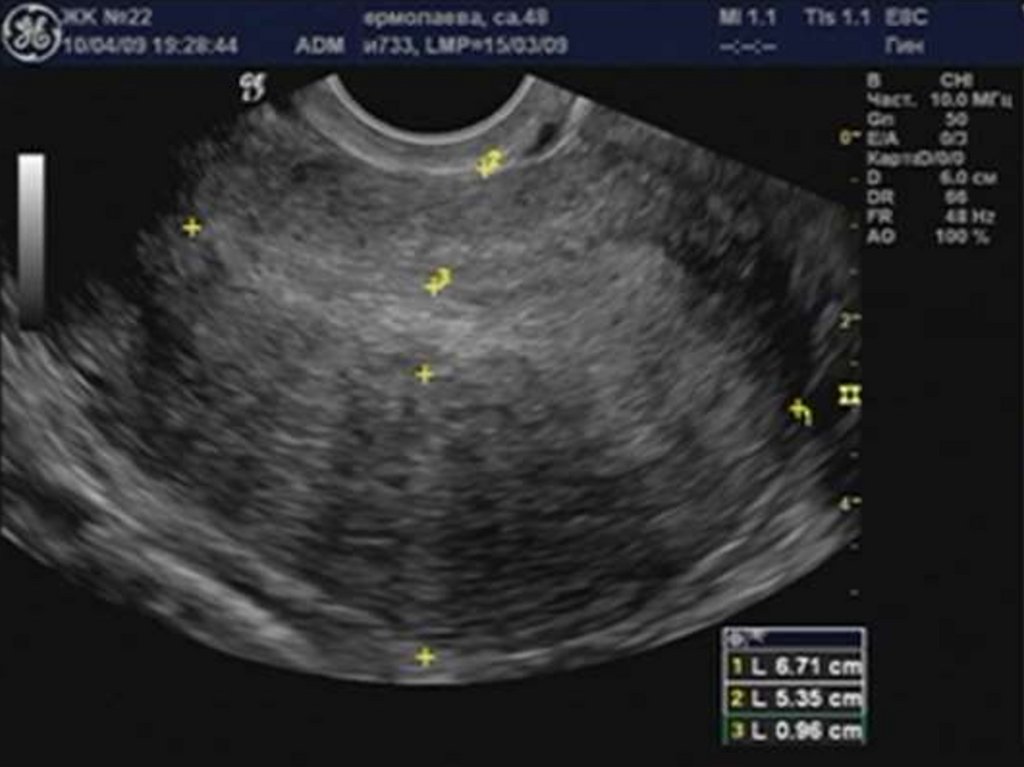
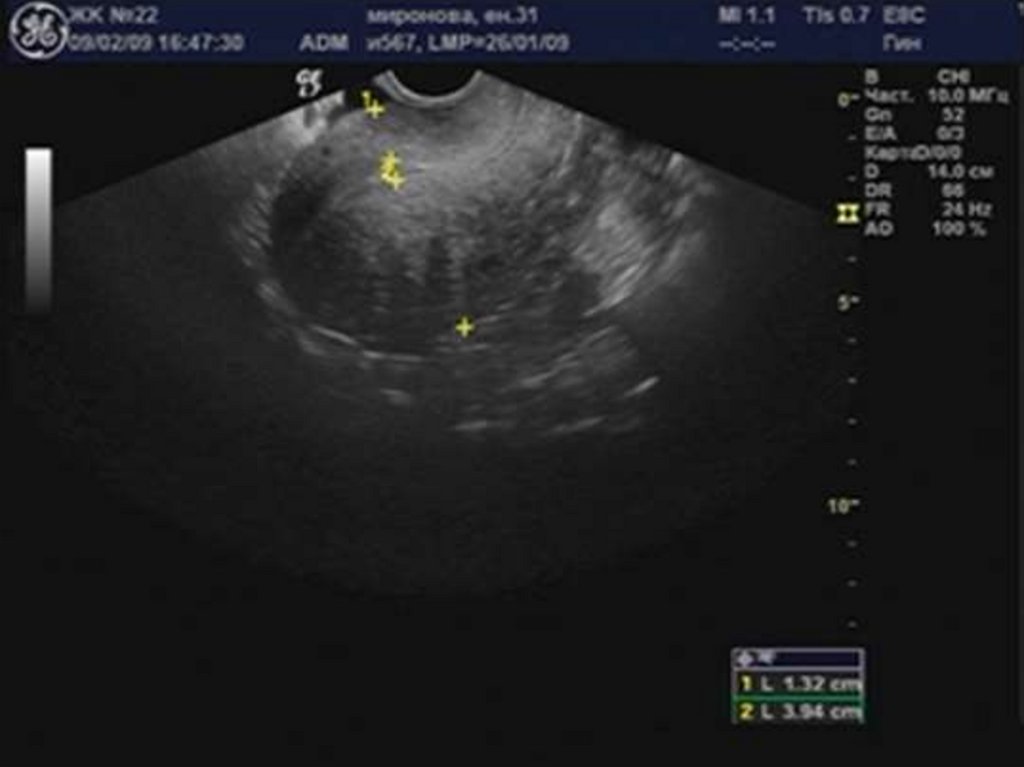
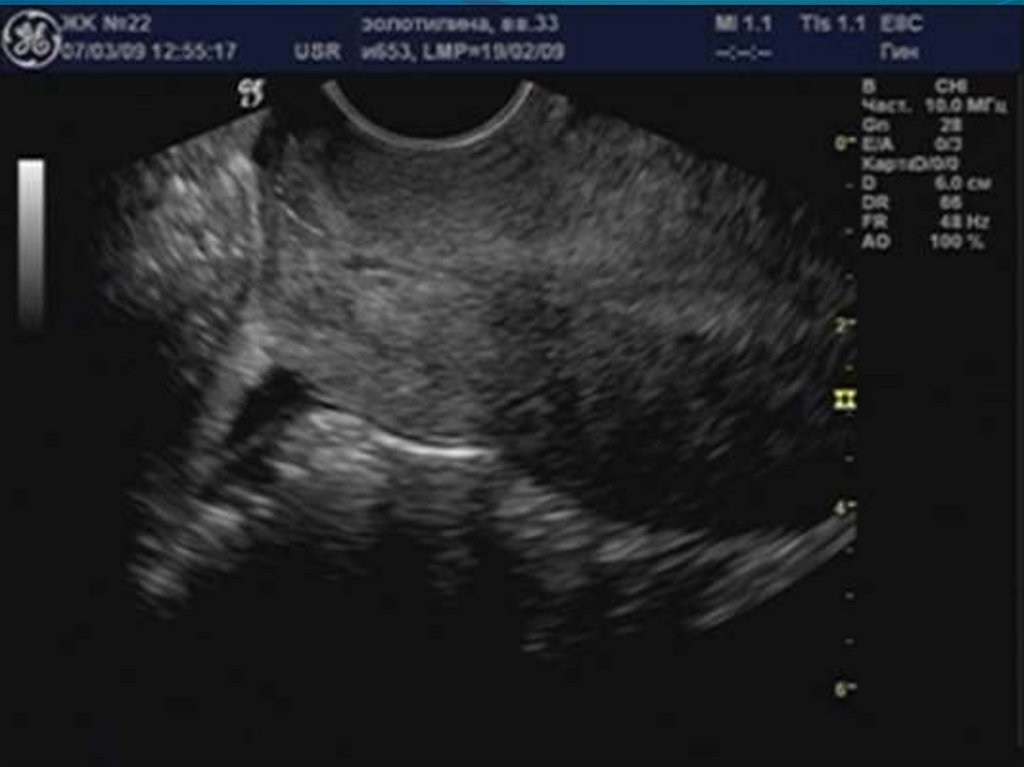
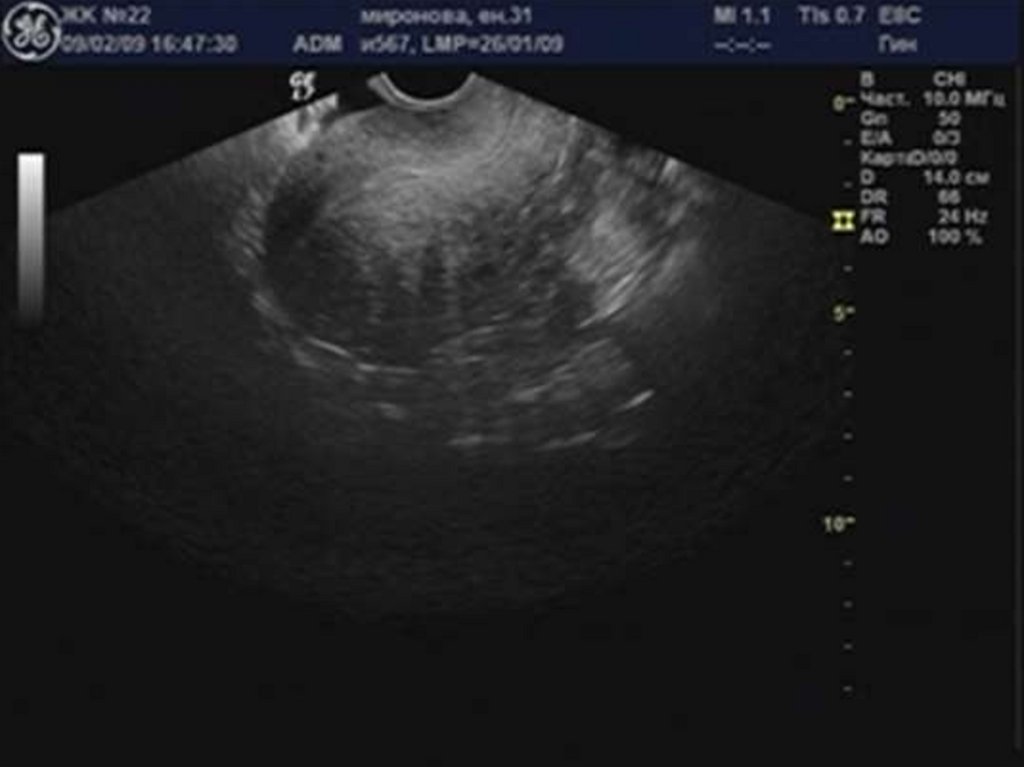
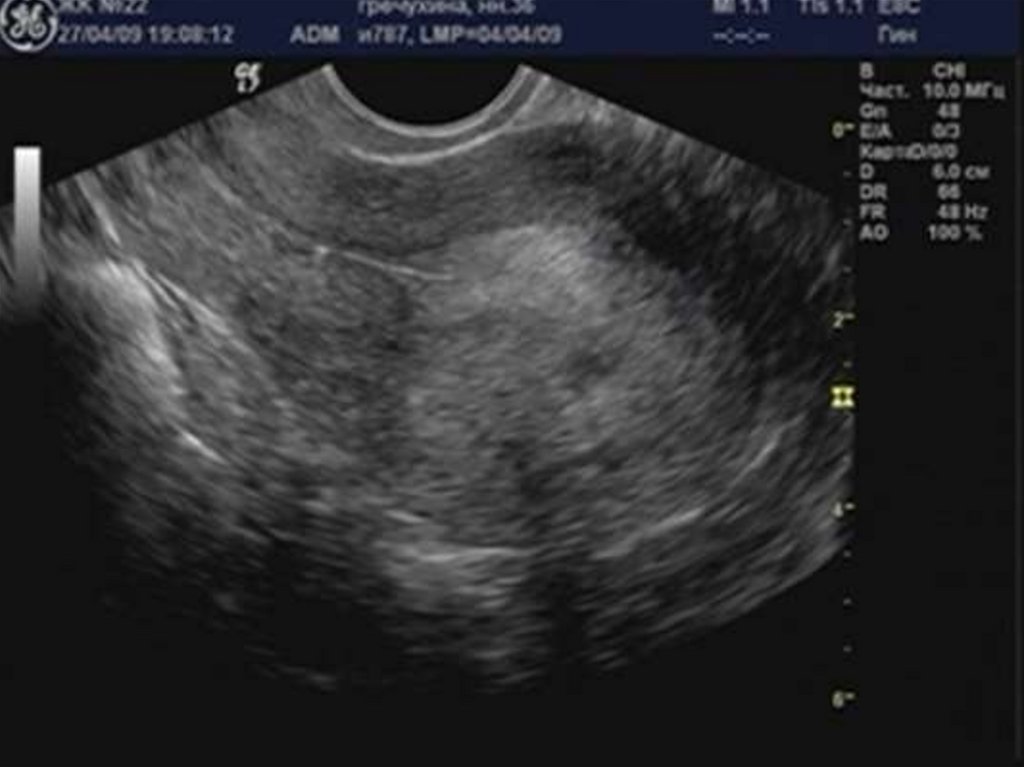
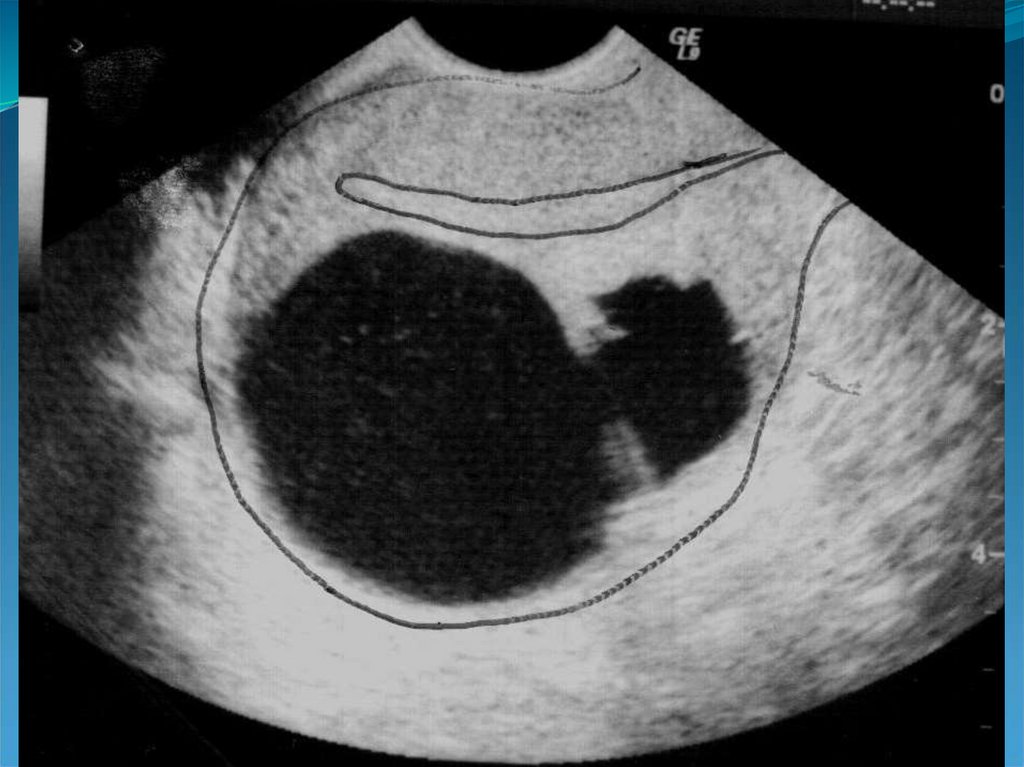
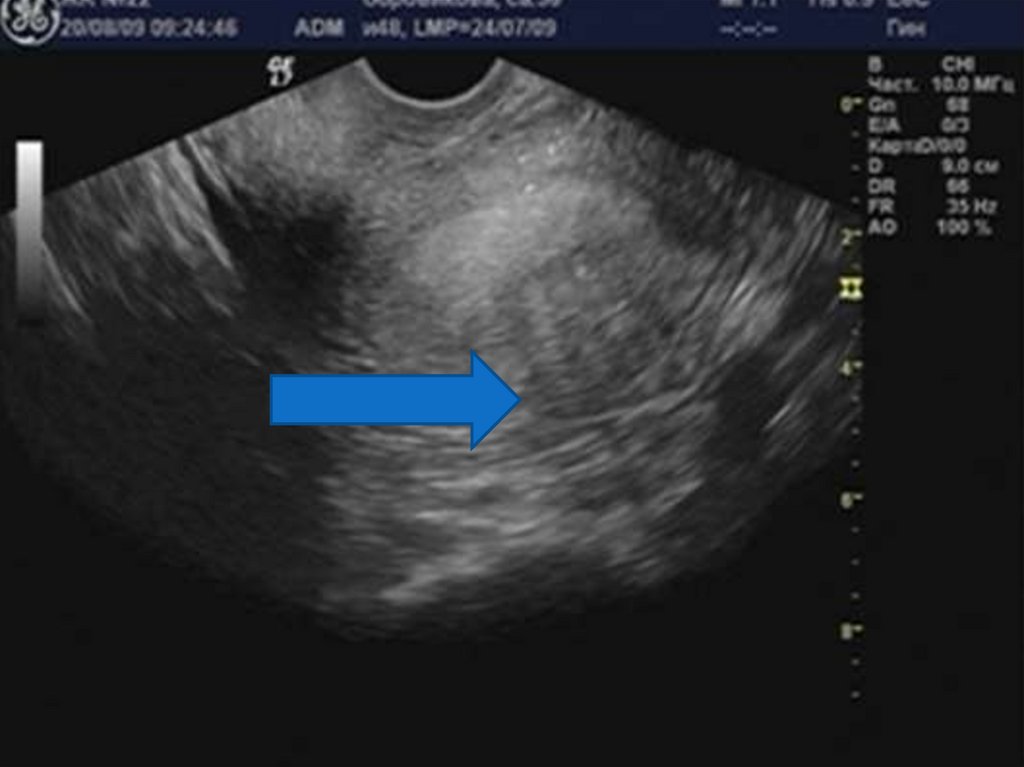
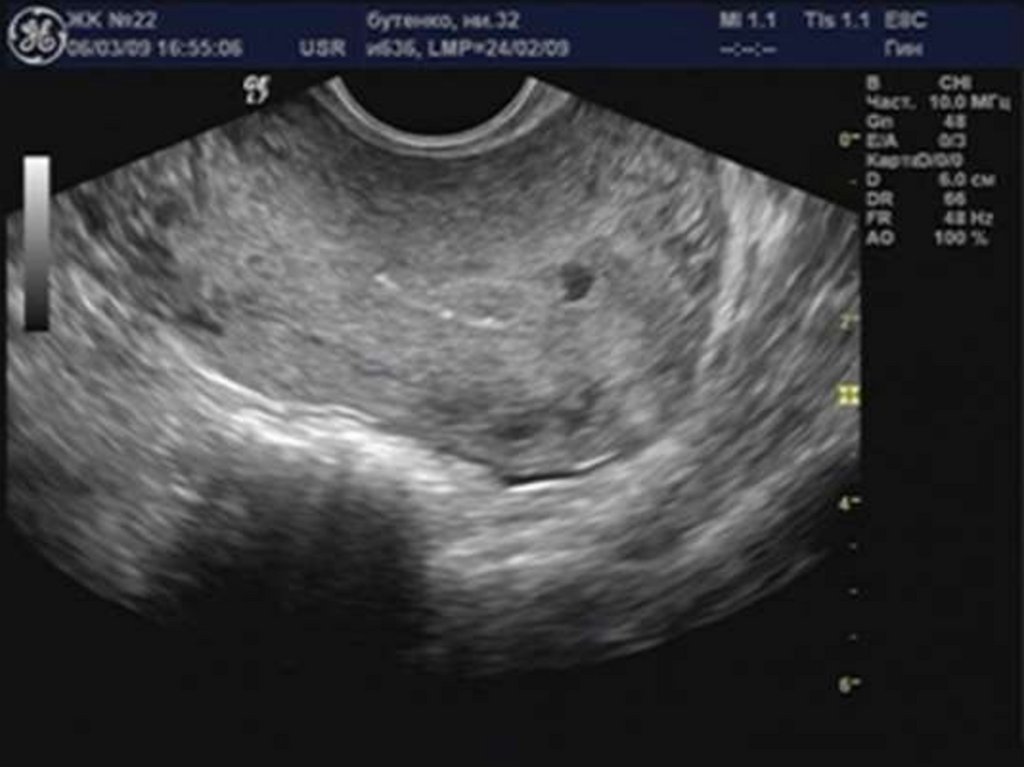
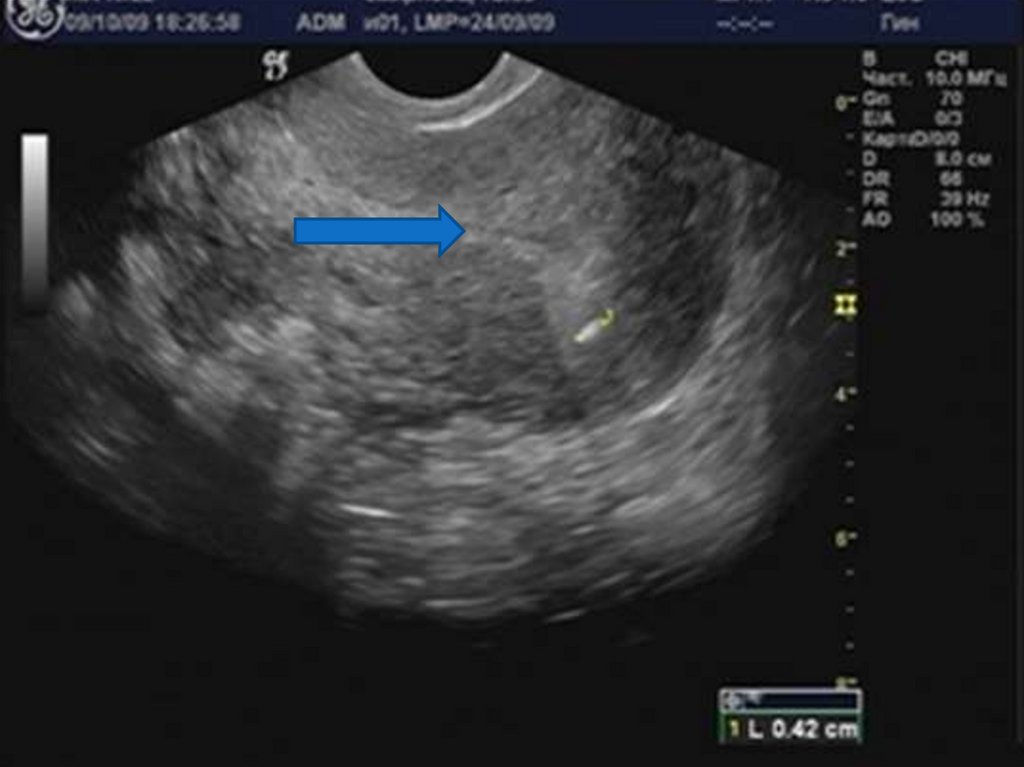
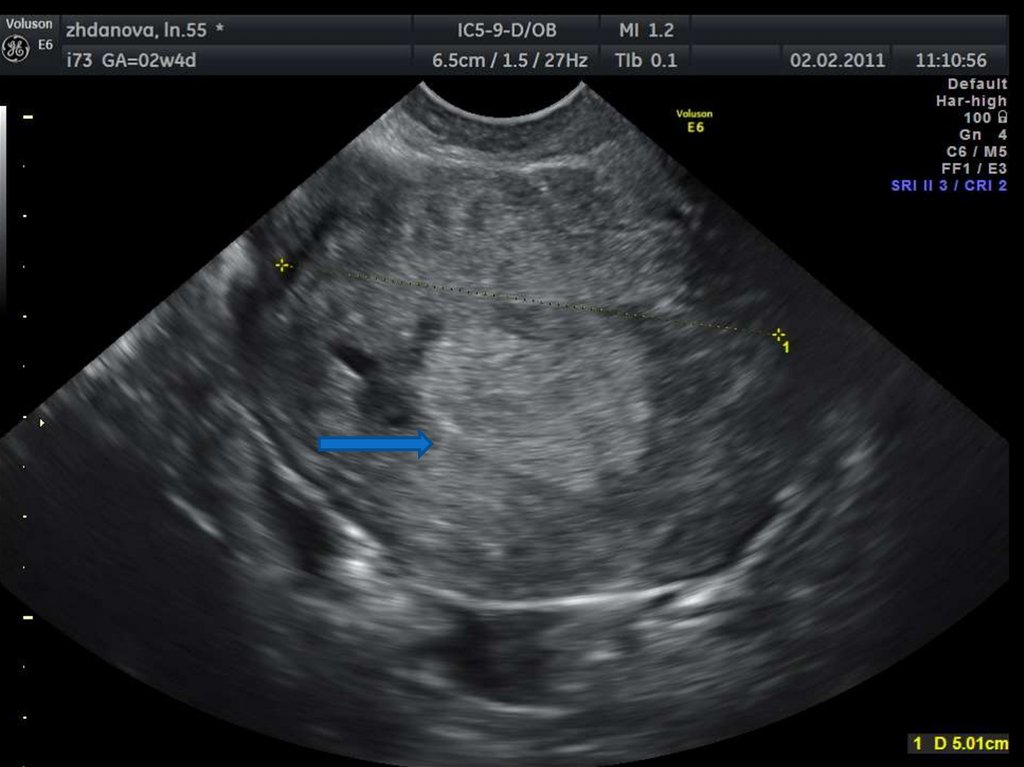
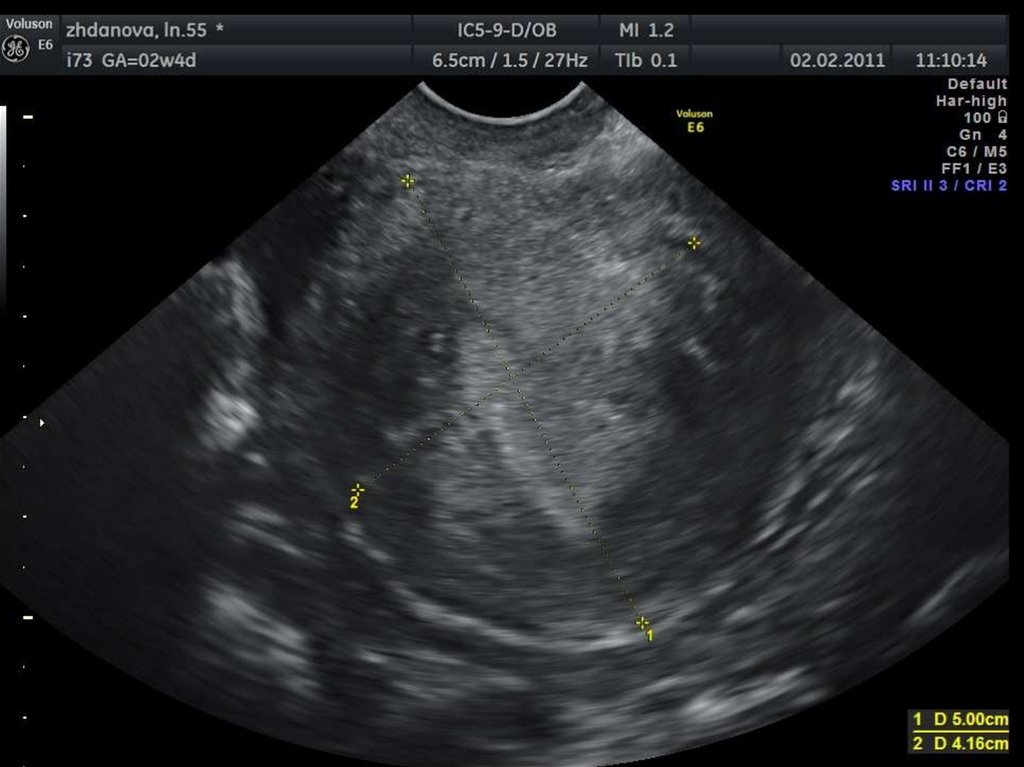
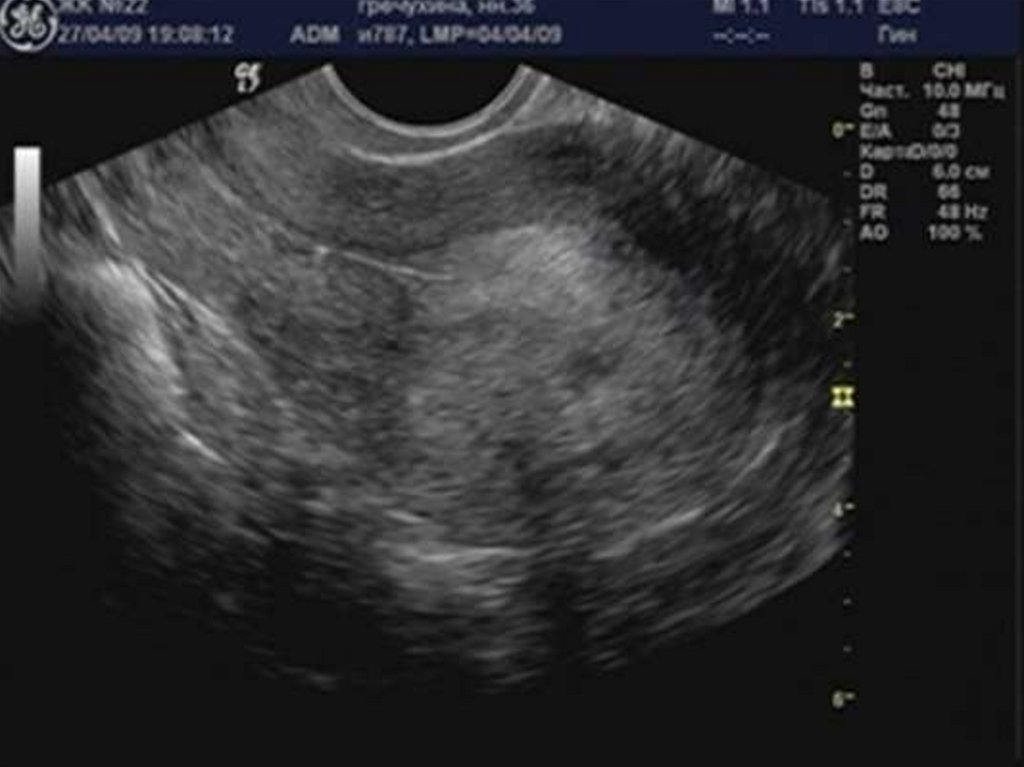
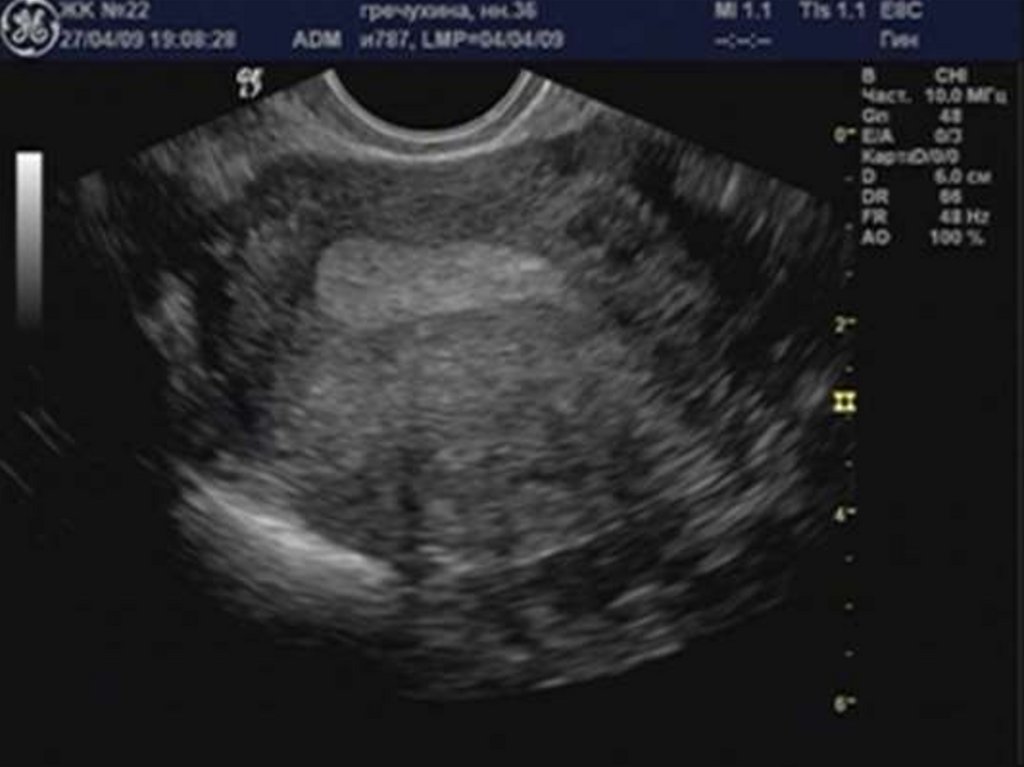
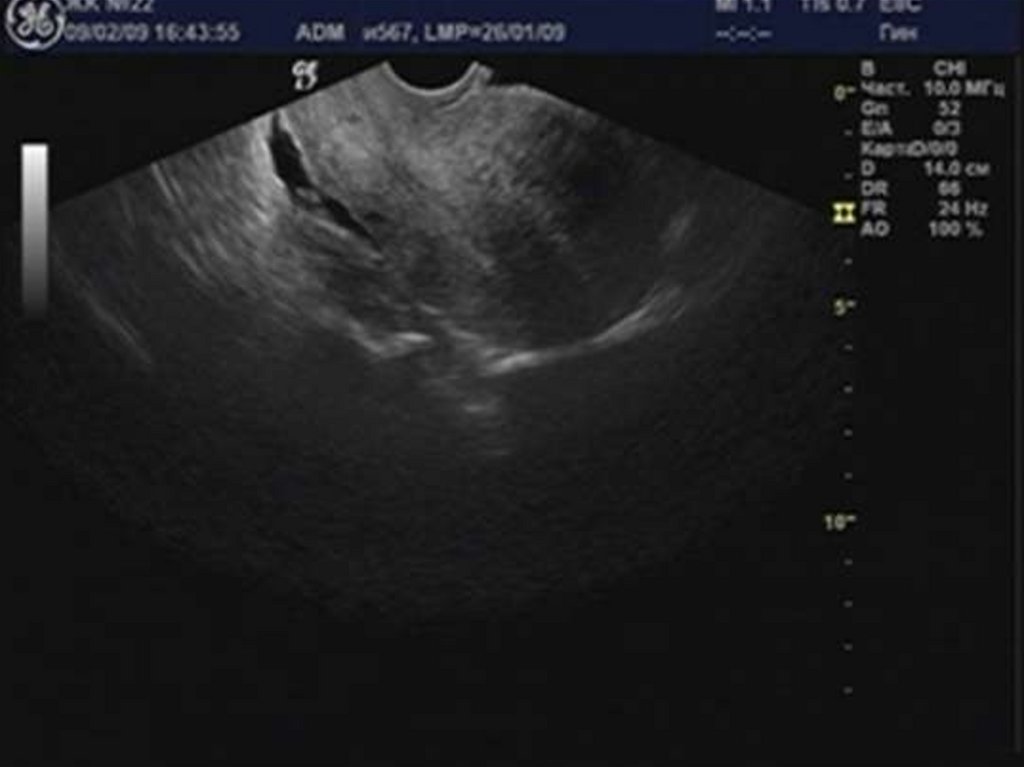
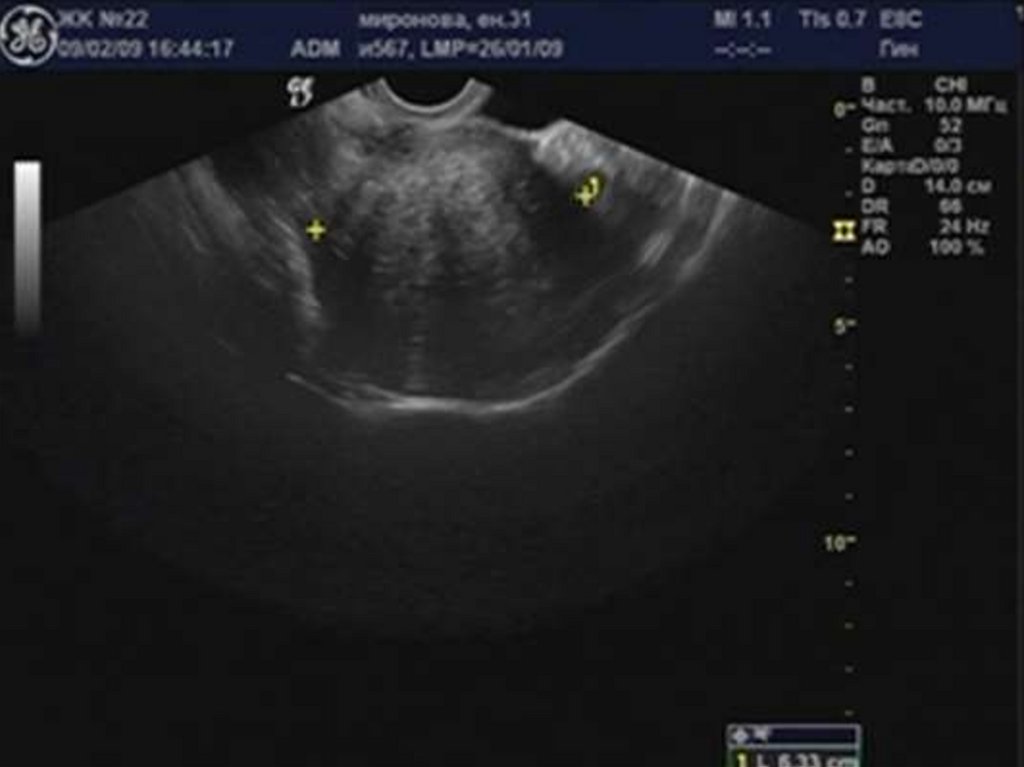
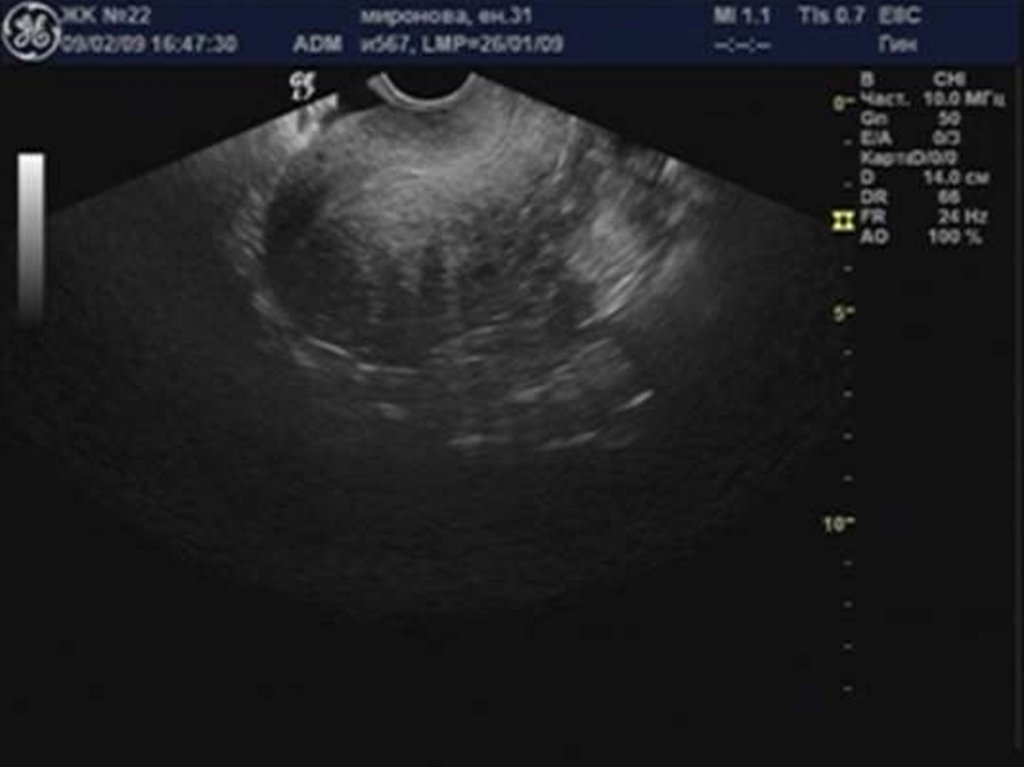
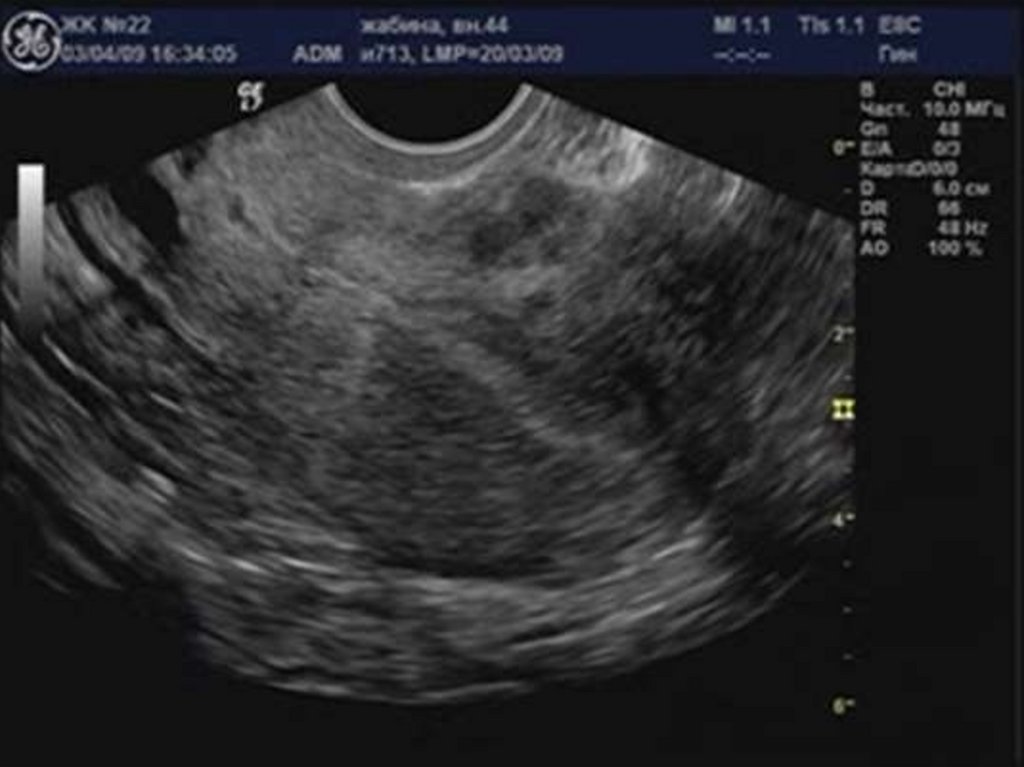
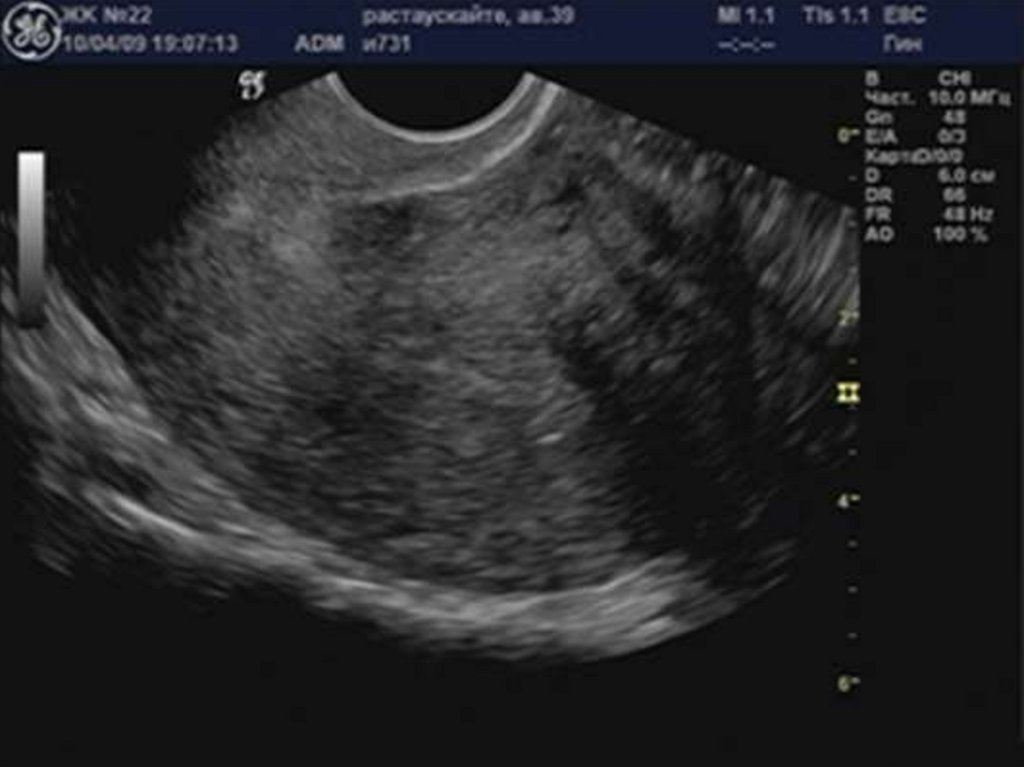
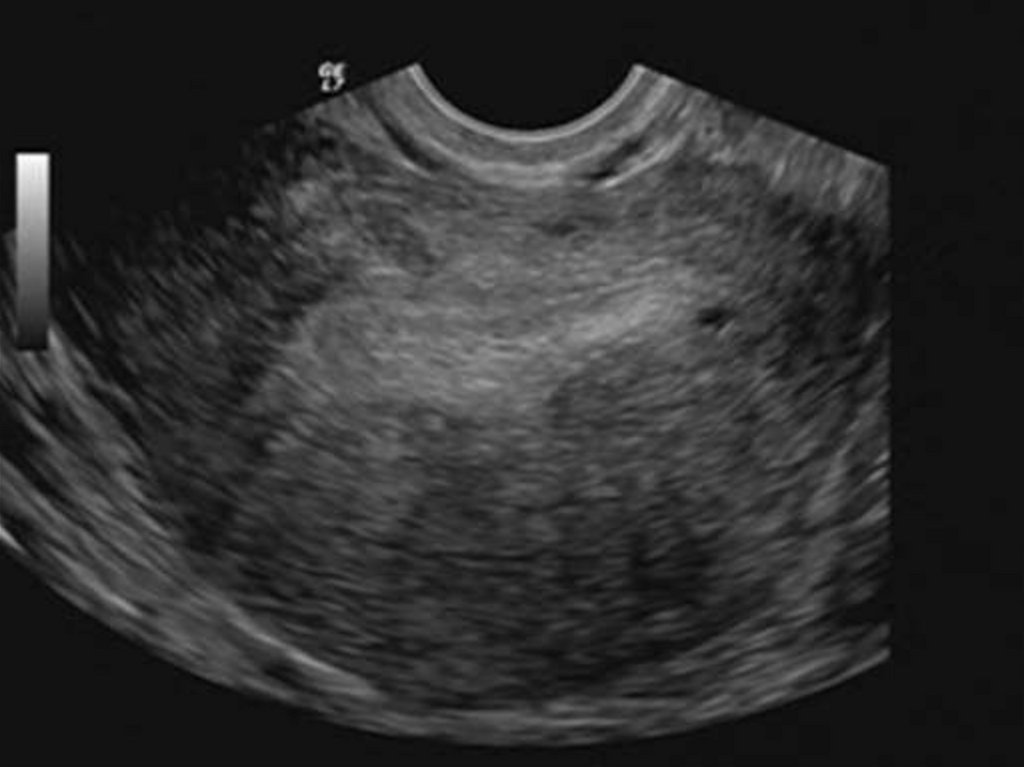
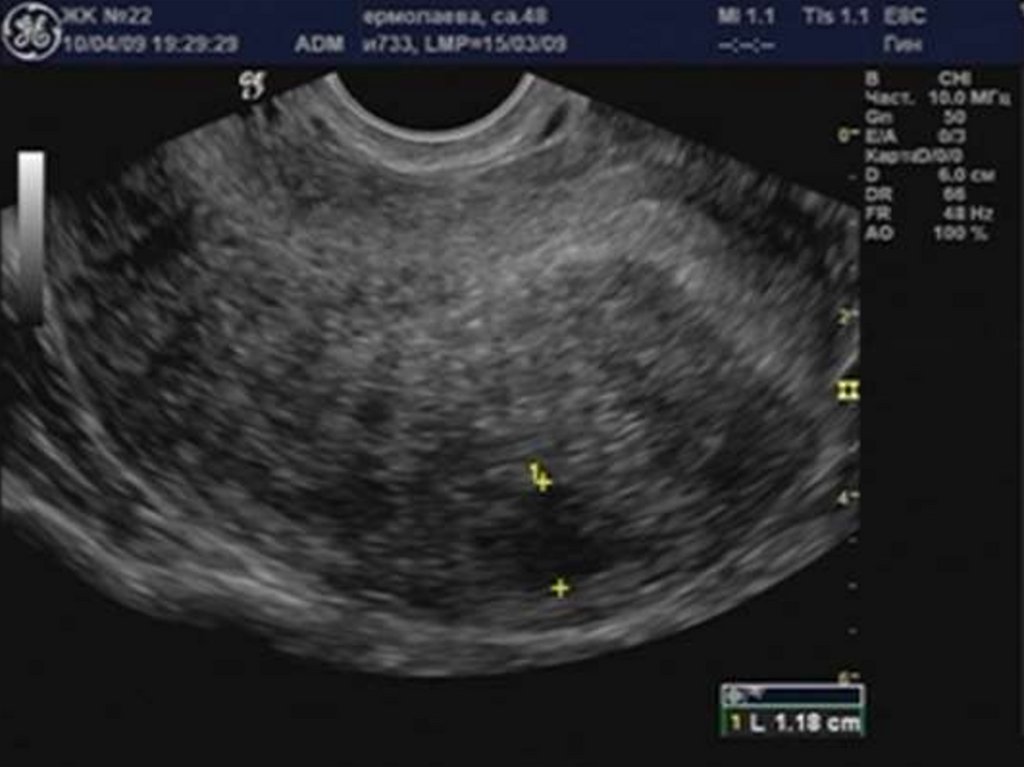
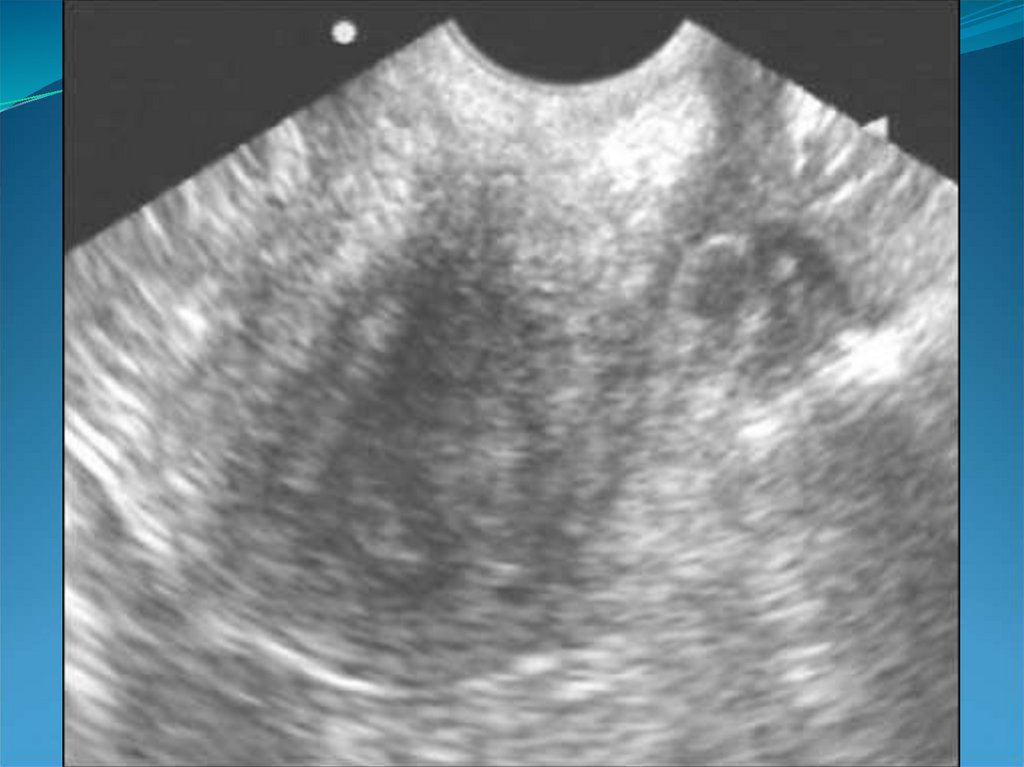
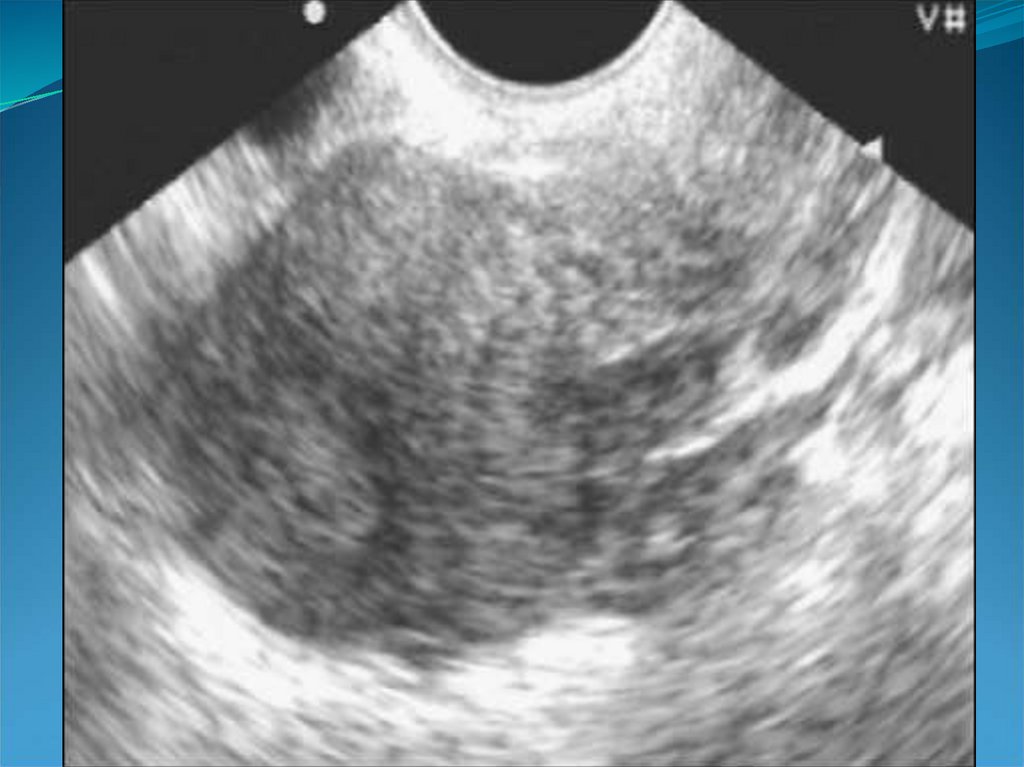
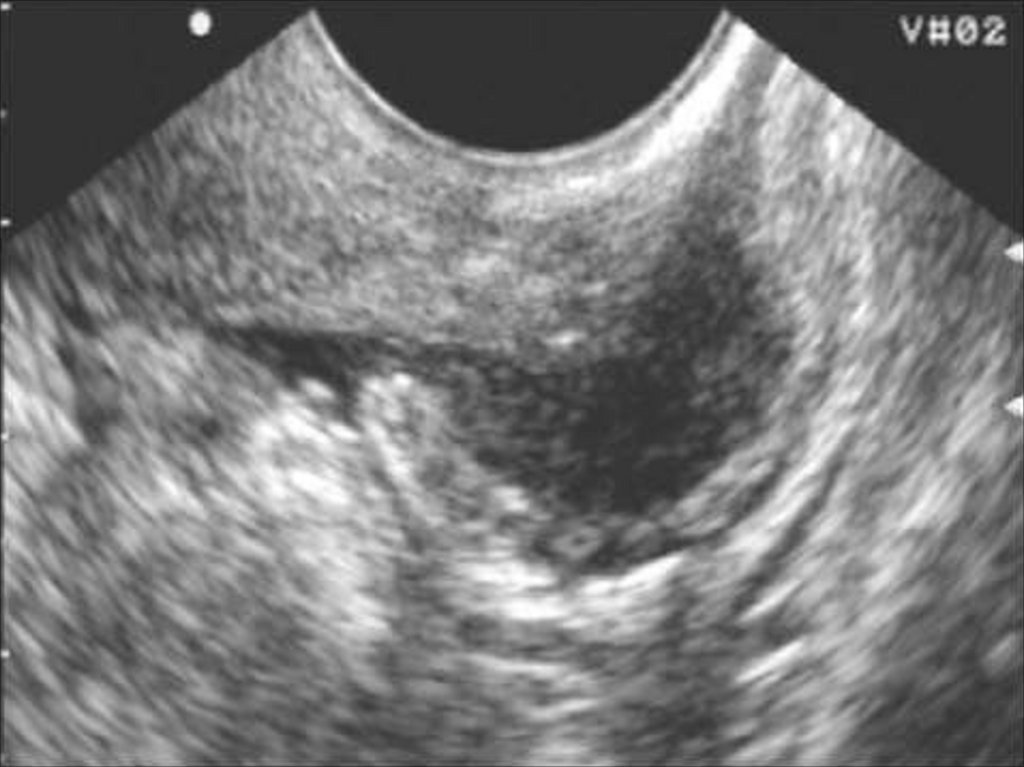
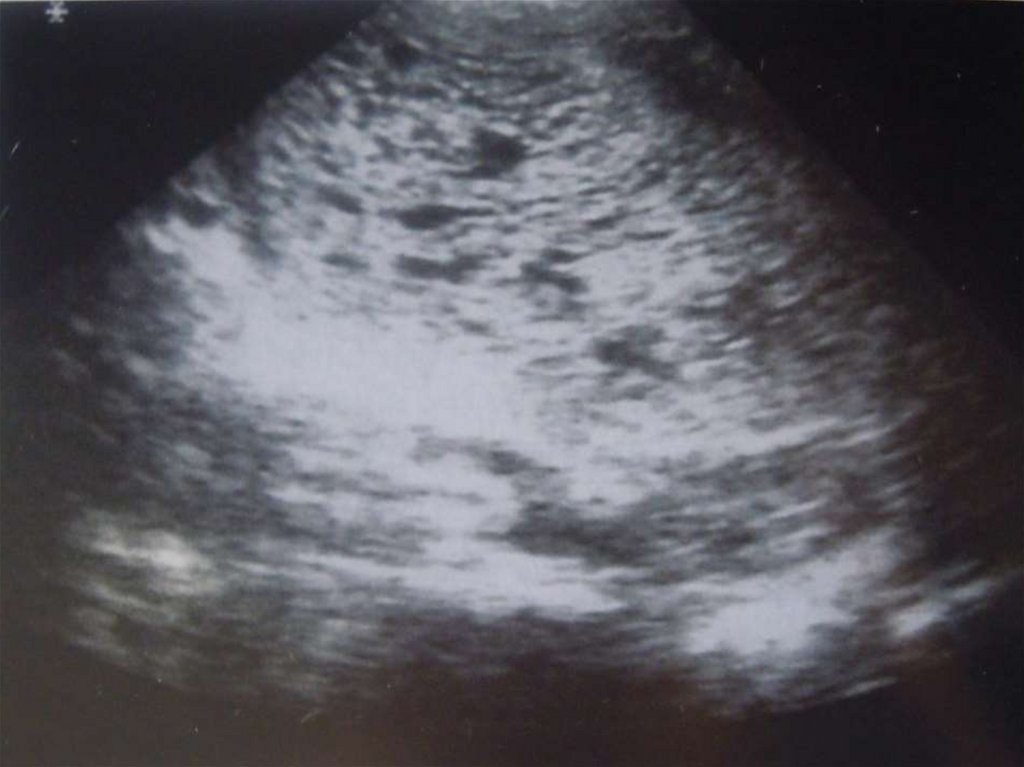
29. Аденомиоз
30. «Диффузное» увеличение матки.
31.
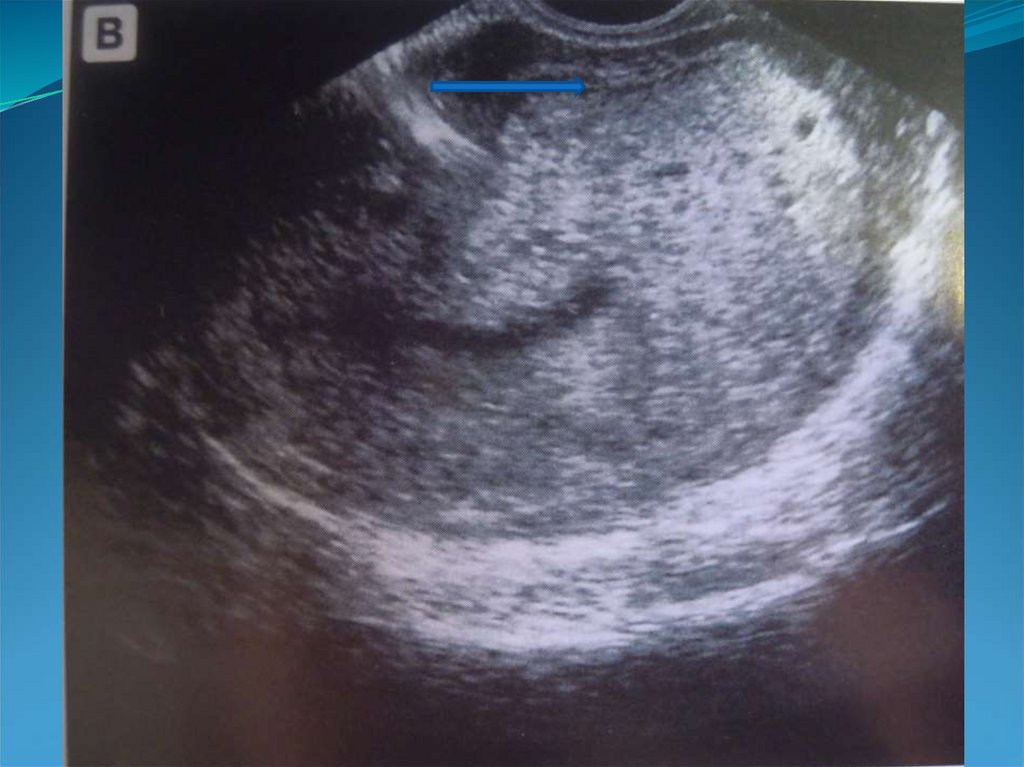
32. Округлая форма матки.
33.
34. Асимметрия толщины стенок матки
35.
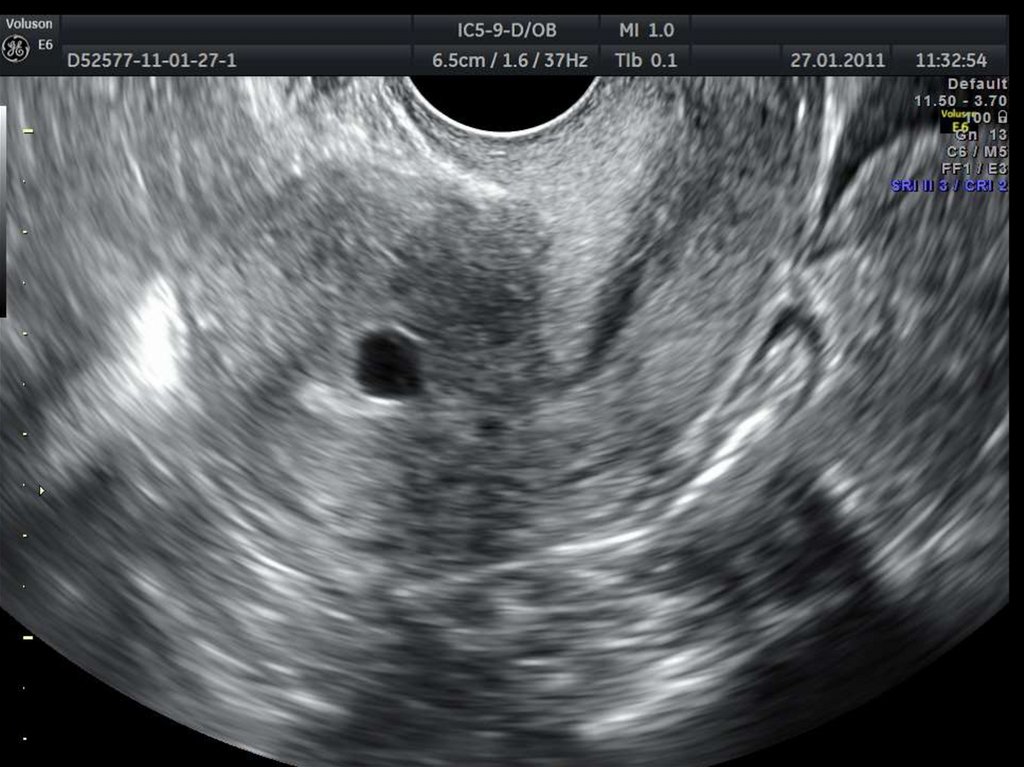
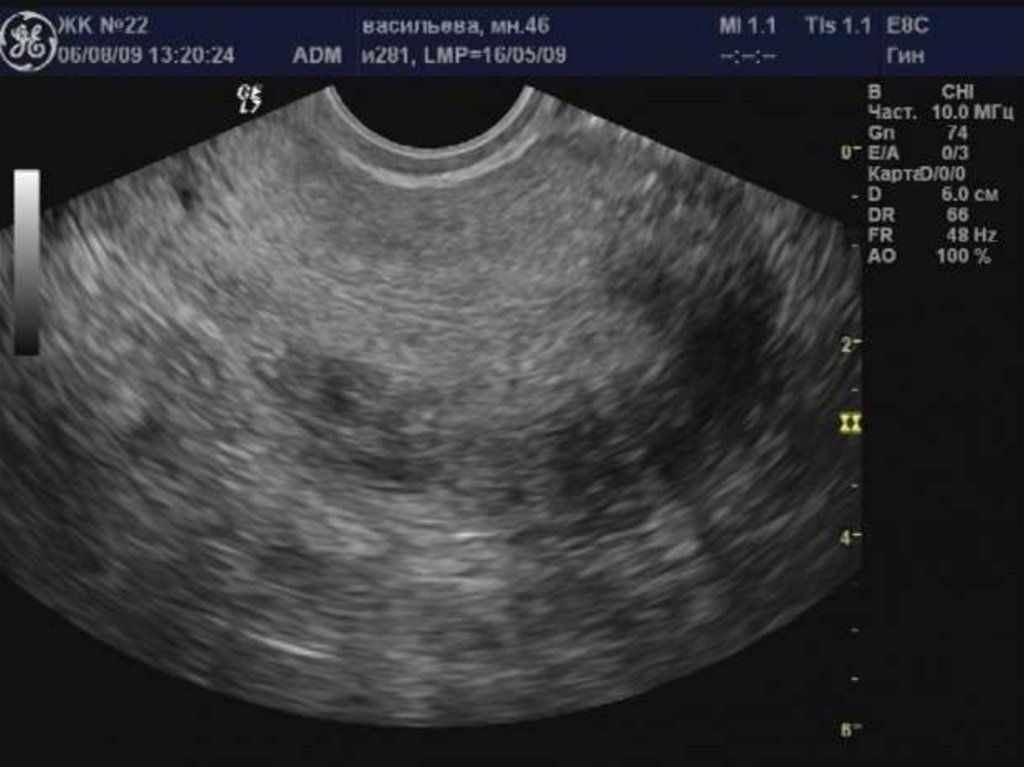
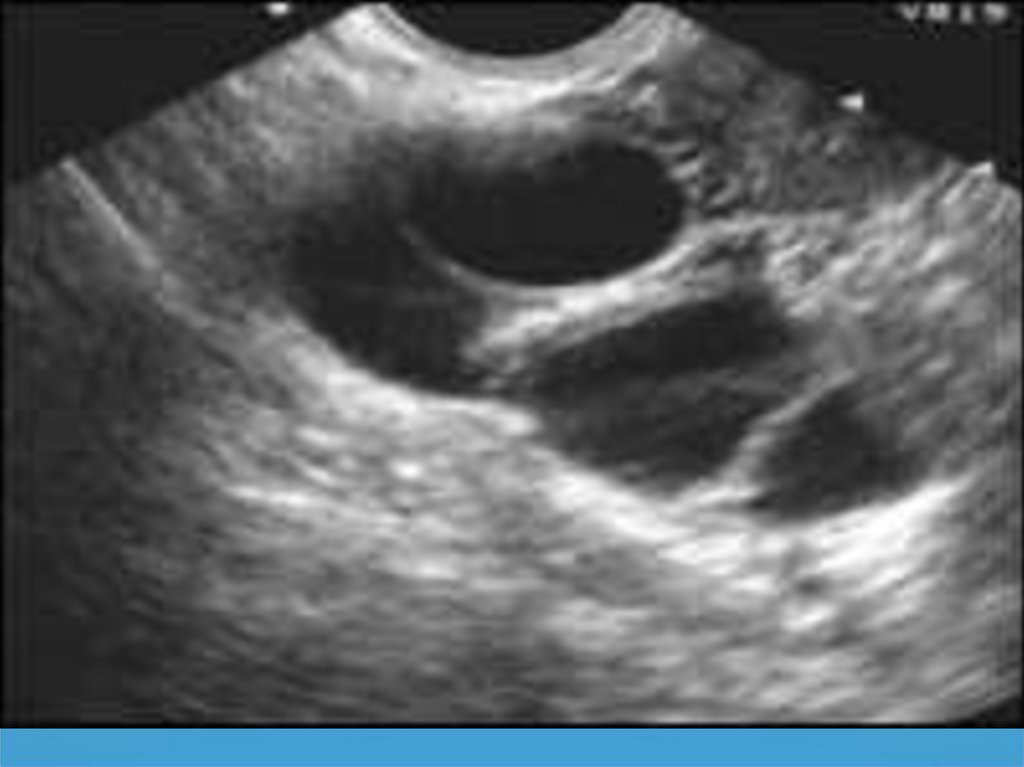
36. Эхоструктура эндометрия и полости матки
37. Гиперпластические процессы эндометрия
38.
39. Зазубренность проекции базального слоя эндометрия.
40.
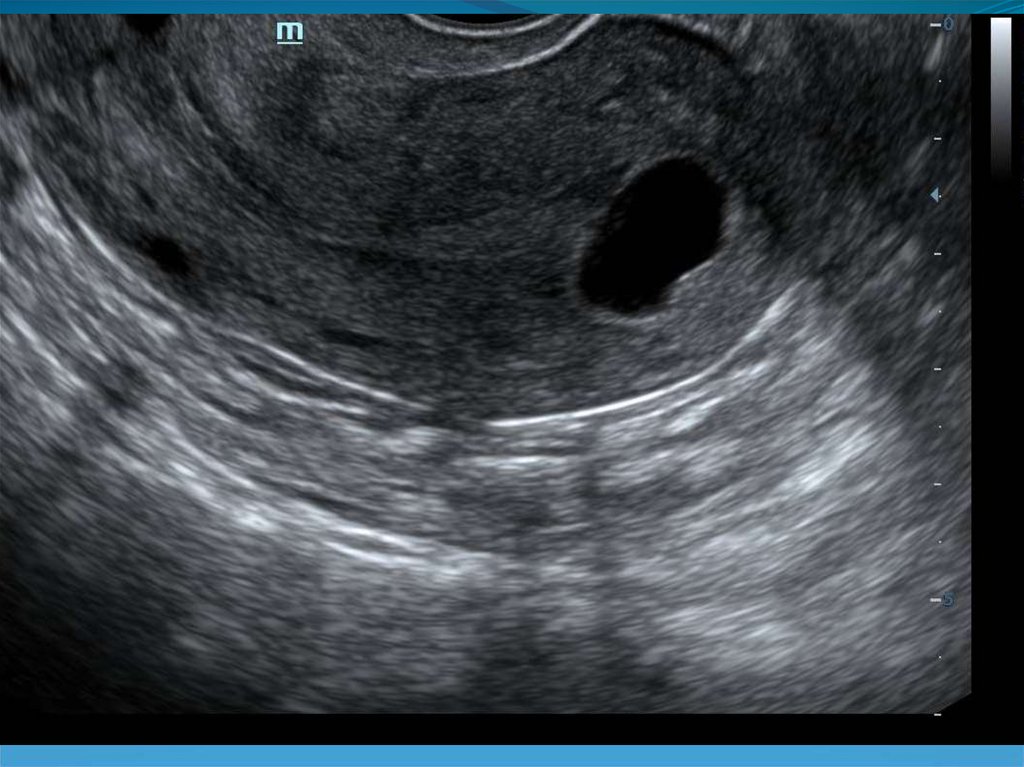
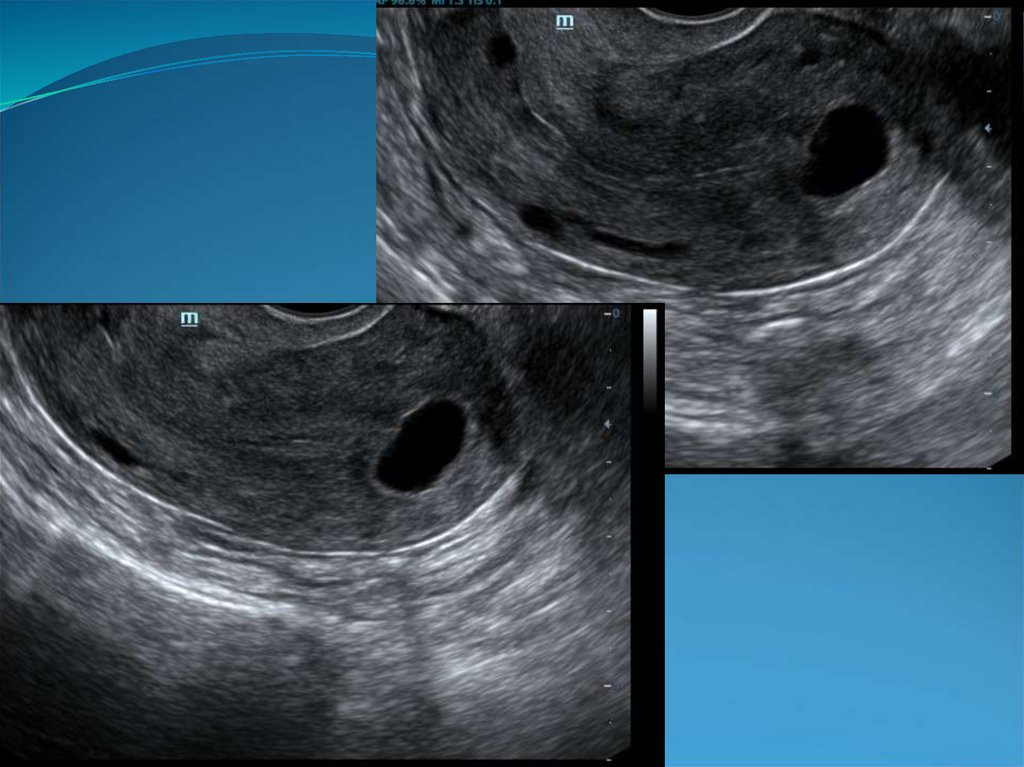
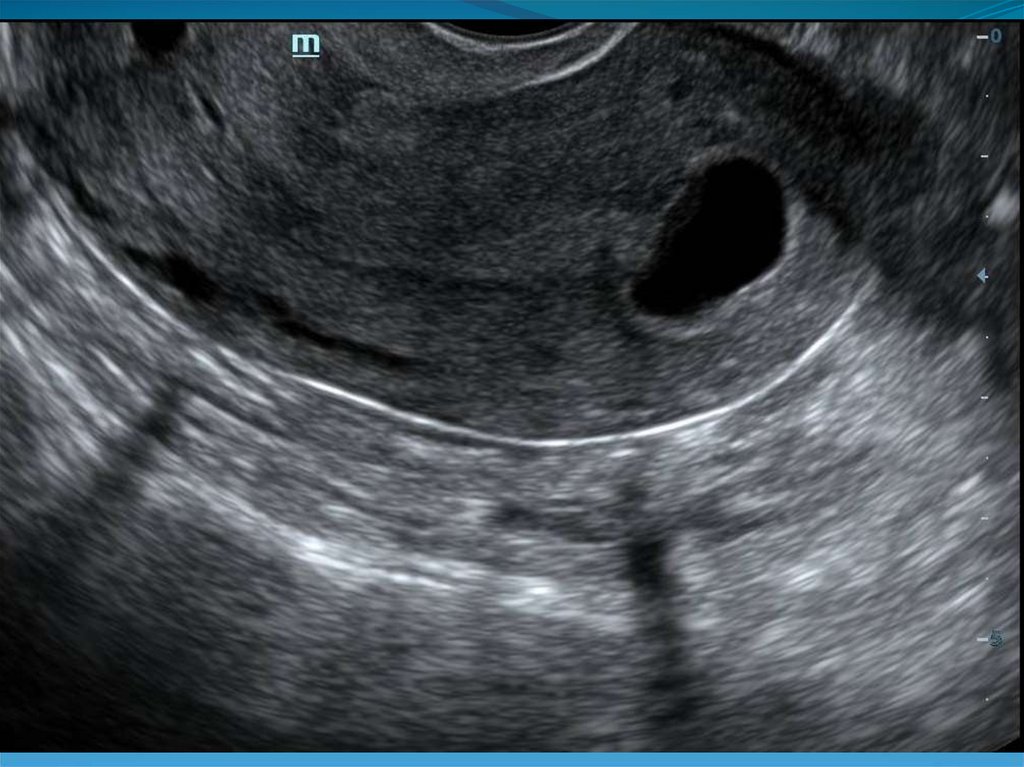
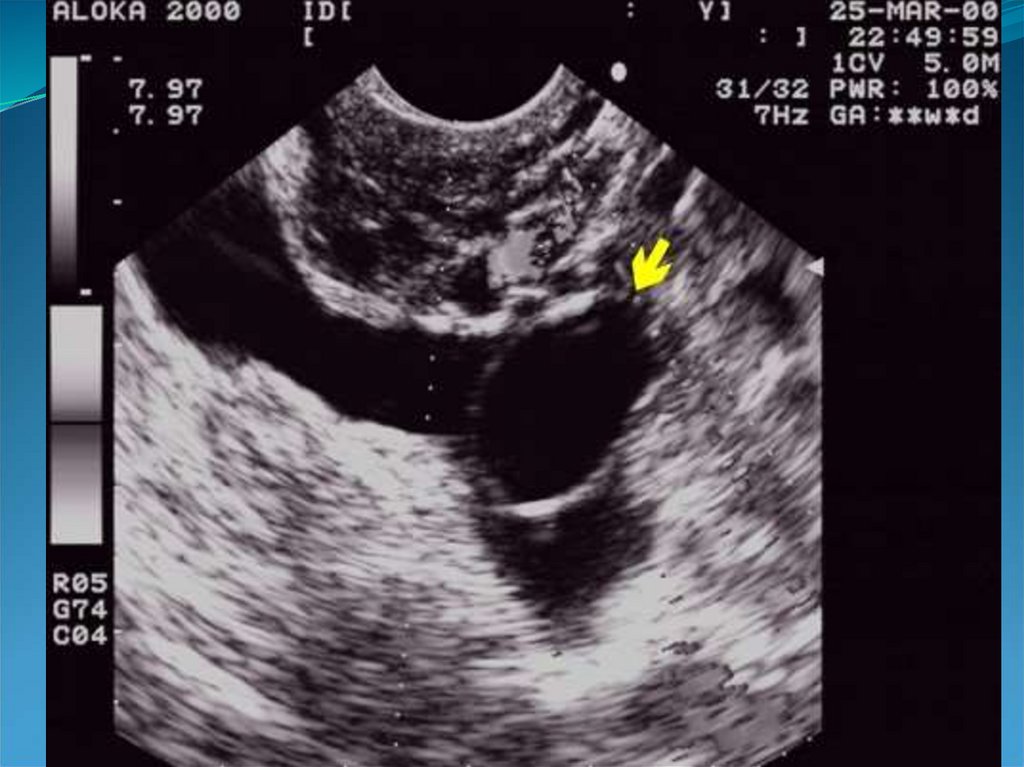
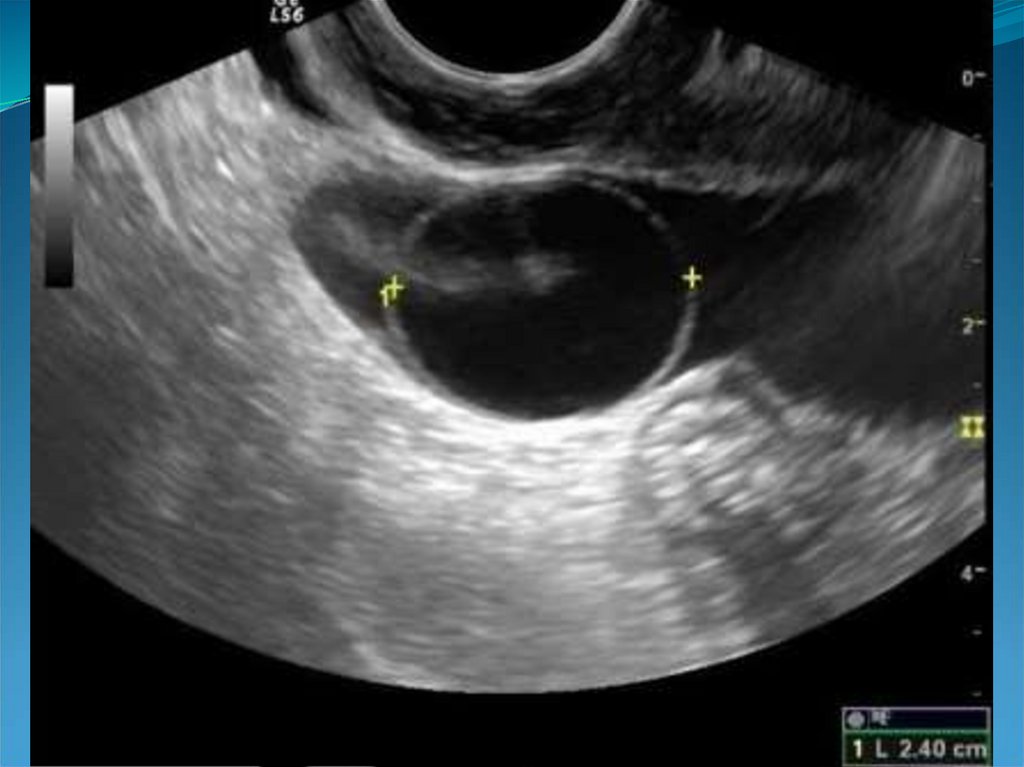
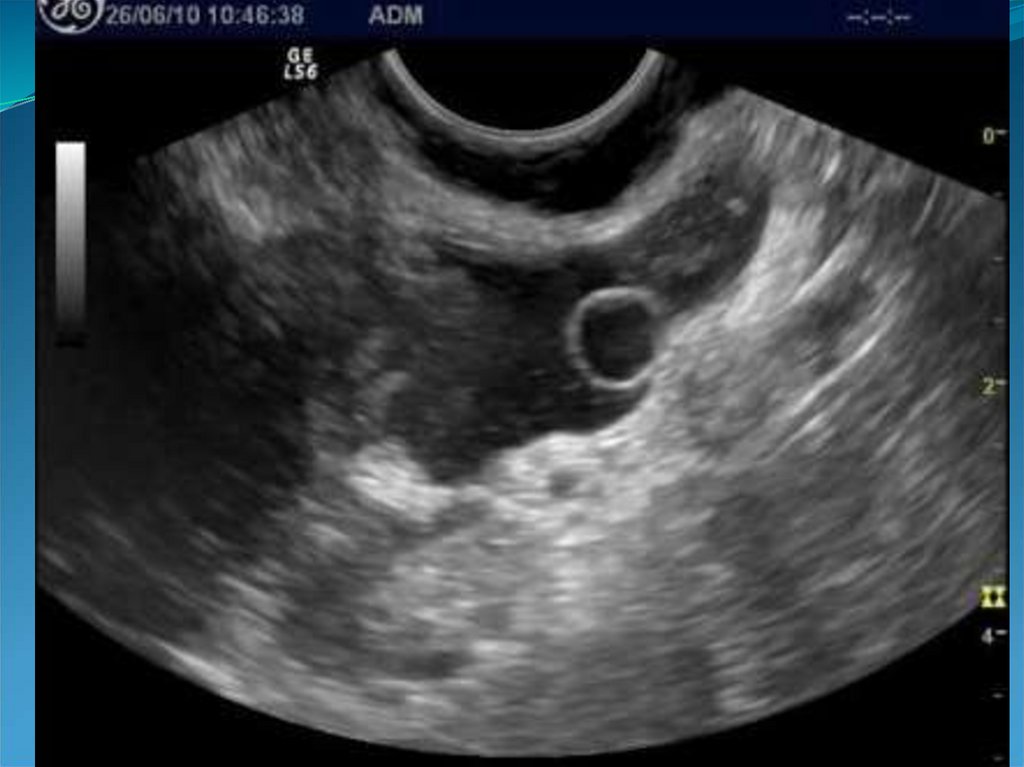
41. Кистозные включения в проекции базального слоя эндометрия.
42.
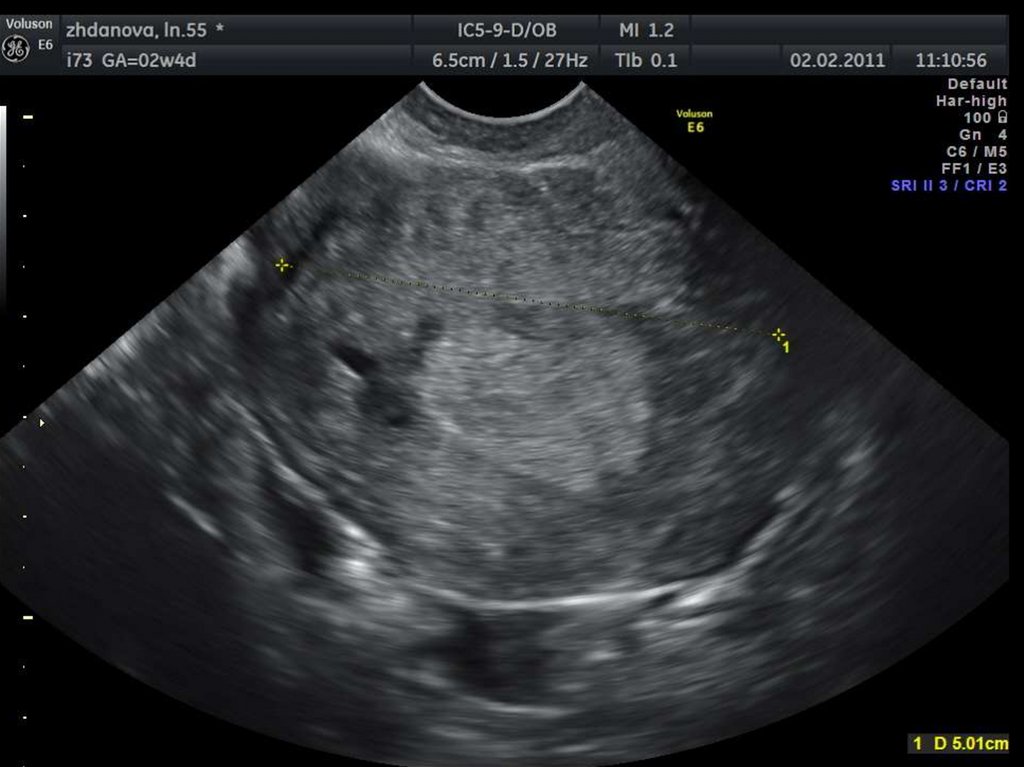
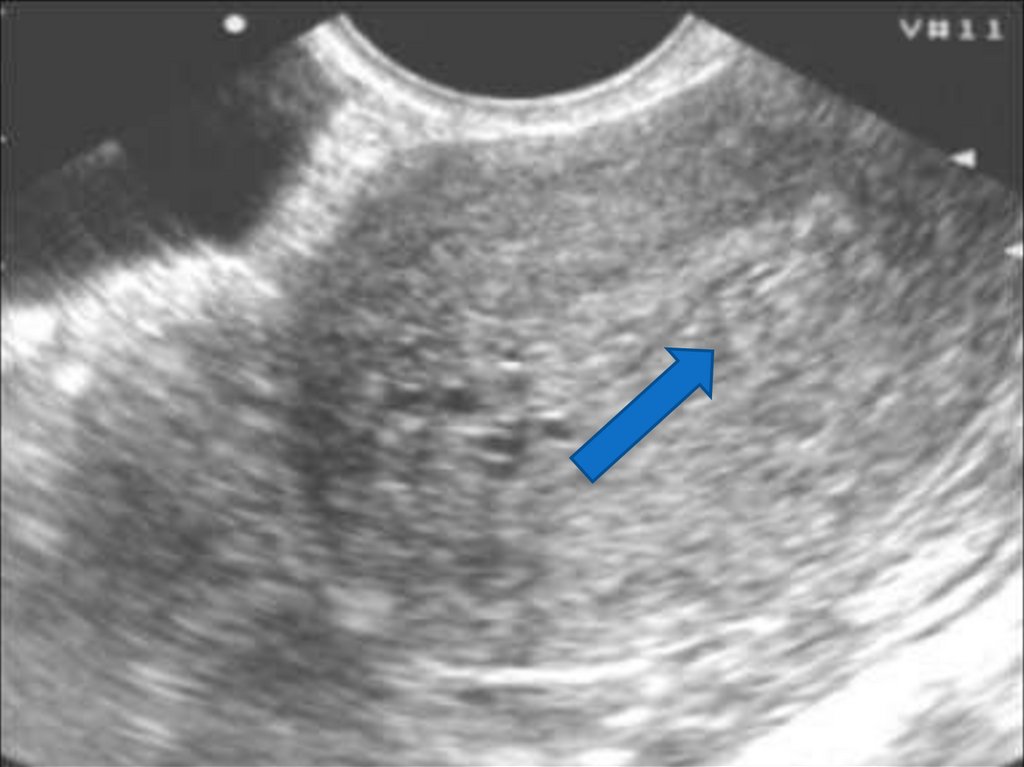
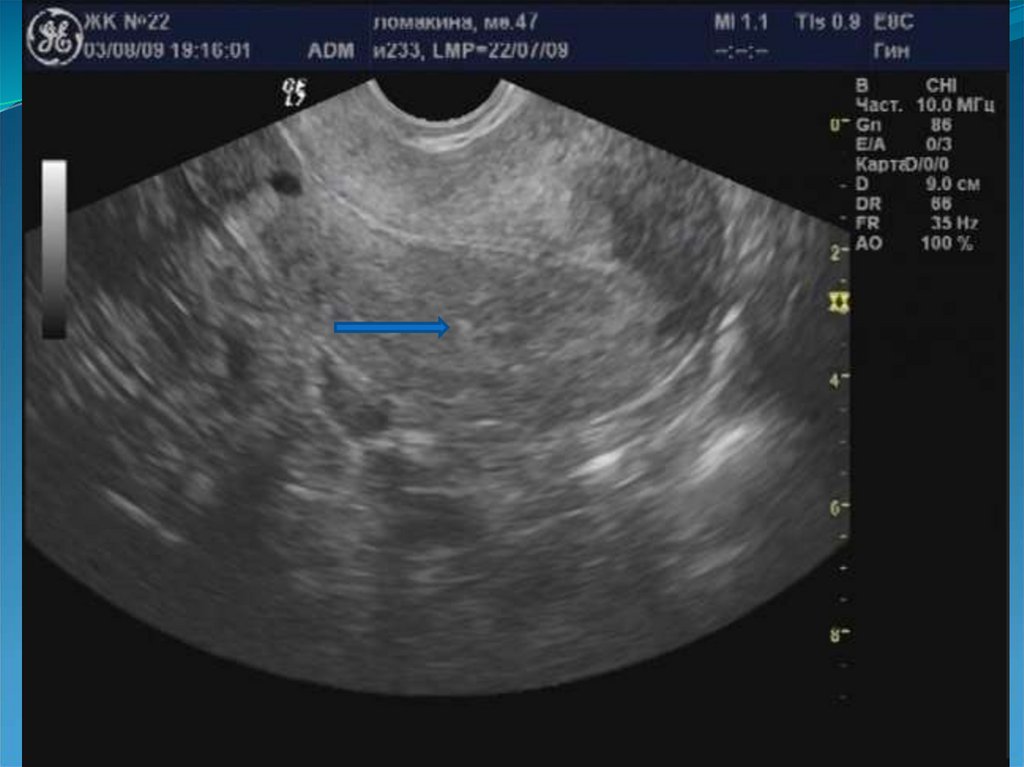
43. Гипоэхогенный валик вокруг эндометрия.
44.
45. Дугообразная деформация полости матки.
46.
47.
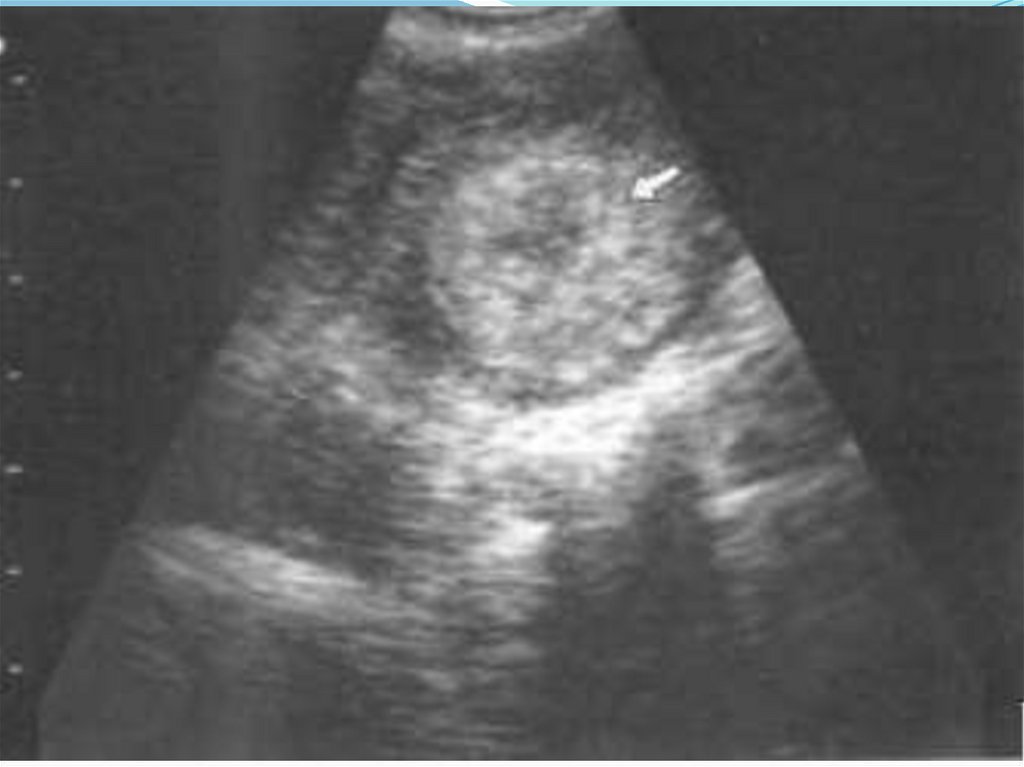
48. Гиперэхогенные борозды в миометрии.
49.
50.
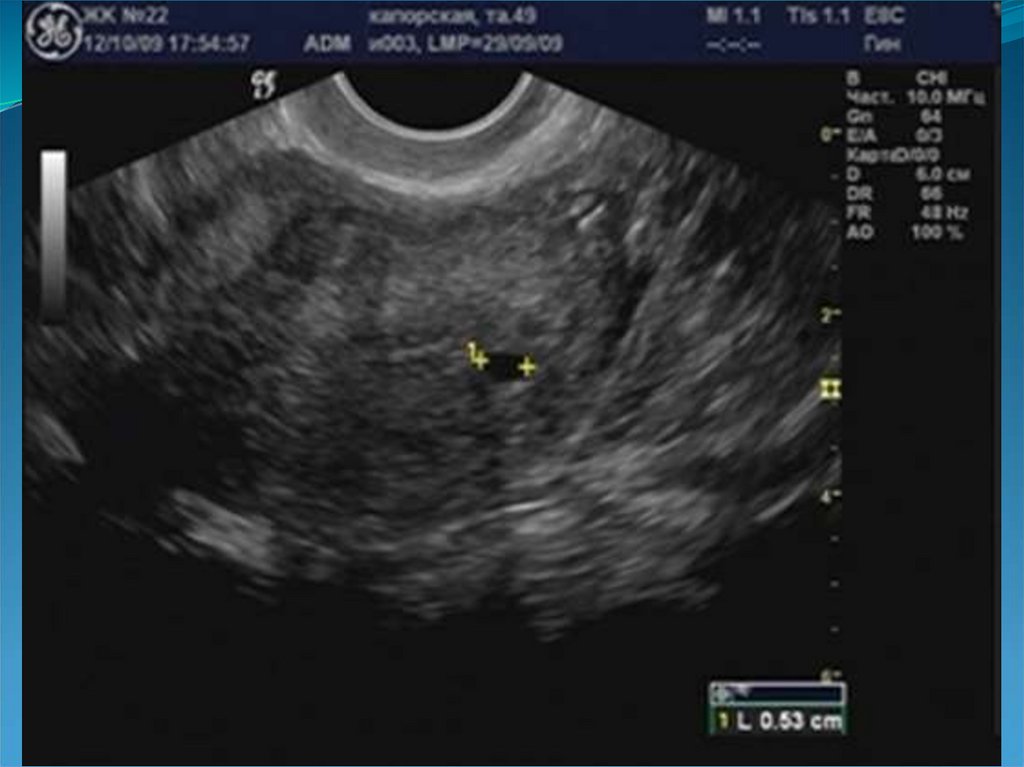
51. Гиперэхогенные очаги в миометрии
52.
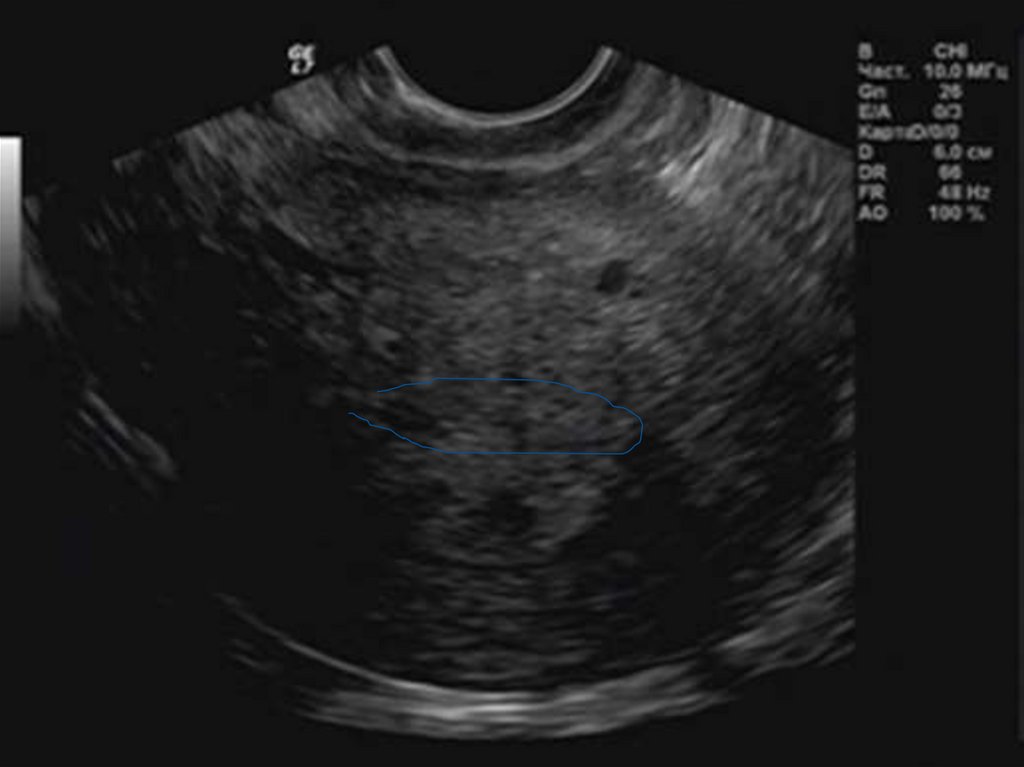
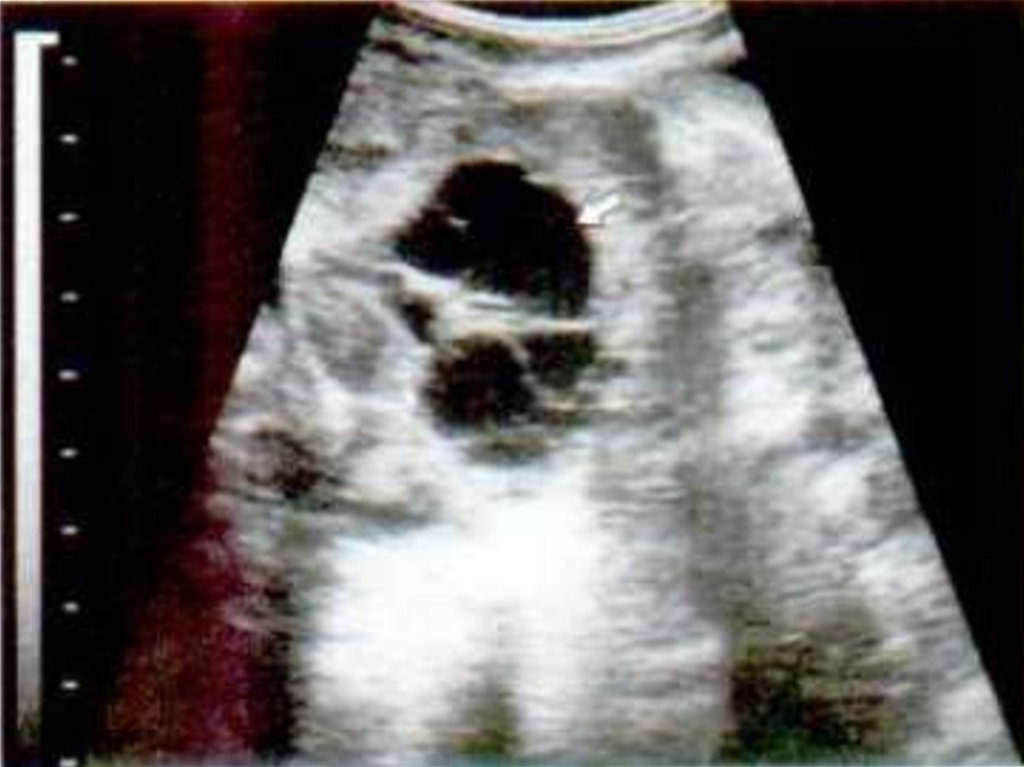
53. Кисты миометрия
54.
55.
56.
57.
58. Изменение эхогенности миометрия.
59. Признак «вертикальных полос».
60.
61. Гетерогенная эхоструктура миометрия.
62.
63. Примеры
64.
65.
66.
67.
68.
69.
70.
71.
72.
73.
74.
75.
76.
77.
78.
79.
80.
81.
82.
83.
84.
85.
86.
87.
88.
89.
90.
91.
92. МРТ
93. Ретроцервикальный эндометриоз
94.
Визуализация позади шейки (в областиперешейка и ниже) образования:
1. С неровными контурами,
2. Нечеткими границами,
3. НЕ ОБЯЗАТЕЛЬНО ПО ЦЕНТРУ,
4. Гипоэхогенного (может быть изо-, реже –
гиперэхогенного),
5. Неоднородной внутренней структурой,
6. Может сопровождаться деформацией
кишечника,
7. Болезненного при надавливании.
95.
96.
97. Возможные эффекты:
1. Может «съедать» шейку,2. Эффект усиления и, следовательно, это
образование будет выглядеть как киста,
3. При прорастании кишки, очаг теряет
эхогенность и кишка становится
гипоэхогенной,
4. Может быть прорастание влагалища,
мочеточника, стенки мочевого пузыря,
5. Прорастания крестцово-маточных связок –
УЗ-симптоматики нет (только резкие боли
при направлении датчика к крестцу).
98.
99. Эндометриоз шейки
100.
1. Увеличение шейки матки,2. Гипоэхогенный очаг,
3. Могут быть анэхогенные полости со
взвесью,
4. Очаги могут быть множественными,
локализуются по ходу эндоцервикса,
5. Кисты могут стоять в несколько рядов,
шейка увеличена – картина «пчелиные
соты» или «швейцарский сыр».
101.
102.
103. Липома матки.
104. Липома
-доброкачественная опухоль из жировой ткани.- в состав опухоли могут входить, кроме жировых
клеток, мышечные, сосудистые, фиброзные
элементы.
- встречается редко (не более 0,5%).
- может быть это не самостоятельная
нозологическая единица, а исход миомы матки.
- клинических проявлений заболевание обычно не
имеет, при больших размерах опухоли
клиническая симптоматика аналогична миоме
матки.
105. Ультразвуковая картина липомы
гиперэхогенное образование счеткими ровными контурами,
- округлой формы,
-располагаеися в толще миометрия.
- при ЦДК кровоток внутри опухоли
отсутствует.
-
106.
107.
108.
109. Артерио-венозная аномалия
110. Артерио-венозная аномалия
-коммуникации между артериями и венами –ветвями внутренней подвздошной артерии,
- встречается крайне редко,
- чаще всего не вызывают каких-либо нарушений,
- возможны необъяснимые кровотечения, которые
не поддаются остановки консервативными методами
и требуют хирургического лечения,
-врожденные АВА - генетические причины,
- приобретенные АВА - у пациенток, перенесших
операции на матке и трофобластическую болезнь.
- имеется связь с беременностью.
111. УЗ-диагностика
-округлая или неправильной формы полость с неровнымиконтурами и гладкими ровными стенками,
- многокамерное образование ячеистой структуры,
- множественные анэхогенные включения в толще
миометрия.
-может быть значительных размеров (до 30 мм),
- может деформировать контур матки (внутренний или
наружный).
- основная диагностическая методика –ЦДК,
- регистрируется выраженный, часто пульсирующий
кровоток, возможна регистрация турбулентных потоков,
- кровоток низкорезистентный (СДО менее 1,5) и
высокоскоростной.
112.
113.
114.
115. ТРОФОБЛАСТИЧЕСКАЯ БОЛЕЗНЬ
116. Трофобластическая болезнь
- связанные с беременностьюопухоли из элементов трофобласта.
- НО!!! Есть формы хориокарциномы, которые
возникают в яичнике (или яичке) вне
зависимости от предшествующих
оплодотворения или беременности.
117. Клиническая классификация гестационной трофобластической болезни
1. Пузырный занос.- Полный (классический)
- Неполный (частичный),
- Сочетающийся с наличием нормально развивающегося
эмбриона/плода,
2. Инвазивный пузырный занос (деструирующая
хориоаденома),
3. Хориокарцинома.
118. Классификация по МКБ10
O 01 Пузырный заносD39.2 Злокачественный пузырный занос
119. Особенности трофобластических опухолей
– способность к инвазии в подлежащиеткани ,
- способность к синтезу хорионического
гонадотропина.
120. Роль УЗ-исследования:
1. Установление диагноза пузырного2.
3.
4.
5.
заноса,
Выявление инвазии трофобласта в
миометрий,
Динамическое наблюдение при
лечении химиопрепаратами,
Выявление метастазов,
Выявление текалютеиновых кист.
121. Патогенез.
1. Полный ПЗ – оплодотворение «пустойяйцеклетки», которая не содержит ядерного
материала.
2. Неполный ПЗ - оплодотворение одной
яйцеклетки двумя сперматозоидами, в
результате чего образуется триплоидный
(69,ХУУ, 69,ХХХ, 69,ХХУ) набор хромосом.
3. ПЗ в сочетании с нормально развивающейся
беременностью - при дизиготной беременности,
когда одно плодное яйцо развивается из
нормально оплодотворенной яйцеклетки, а
другое - полный пузырный занос.
122. Клиническая картина
1. Кровянистые выделения из половых путей(у 97%) различной интенсивности, вплоть
до профузного.
2. Увеличение размера матки больше
предполагаемого срока беременности (у
50%),
3. Выраженный токсикоз первой половины
беременности, появление тяжелого гестоза
до 20 недель беременности (у 12%).
4. Повышение ХГЧ выше цифр, характерных
для данного срока беременности.
123. После операции
1. Контроль уровня ХГЧ (долженвернуться в норму в течение 10-12
недель после удаления),
2. Контроль лютеиновых кист.
124. УЗ-картина
- картина «снежной бури» - множественные анэхогеныевключения различного диаметра на гиперэхогенном фоне.
-НО! Картина зависит от срока беременности и размеров
перерожденных ворсин.
- До 12 недель ПЗ выглядит как однородная гиперэхогенная
ткань в полости матки.
- Возможна визуализация анэхогенных очагов
неправильной формы – кровоизлияний.
- При ЦДК регистрируется обильный кровоток, часто
мозаичный.
125.
126.
127.
128.
129.
130.
-По мере увеличения срока при УЗ-исследованиибудут визуализироваться кистозные структуры.
- Плодовые структуры при полном ПЗ не
определяются.
- При неполном ПЗ определяется небольшая часть
нормальной плаценты, остальная плацента - в виде
кистозно-измененной структуры. Плодовые ткани
визуализируются редко.
- При ПЗ, сочетающемся с наличием нормального
плода, визуализируется плод, нормальная плацента,
а отдельно от нормальной плаценты – измененная
плацентарная ткань.
131.
132.
133.
Во всех случаях пузырного заносавозможно визуализировать
текалютеиновые кисты –
многокамерные кистозные образования
яичников, которые располагаются
обычно высоко, реже – в
позадиматочном пространстве.
134. Подозрение на инвазивный пузырный занос:
1. Продолжающееся маточноекровотечение,
2. Длительное сохранение повышенного
ХГЧ в крови,
3. Длительная персистенция лютеиновых
кист.
4. Метастатическое поражение легких,
печени и головного мозга.
135. УЗ-картина инвазивного пузырного заноса.
1. Гиперэхогенный очаг неправильной формы втолще миометрия,
2. В очаге - мелкие анэхогенные включения
3. Могут быть крупные анэхогенные зоны – очаги
кровоизлияния.
4. Очаг может быть окружен гипо- анэхогенной
зоной (кровоизлияние в мышцу матки),
5. При ЦДК - активный турбулентный кровоток,
6. Двухсторонние лютеиновые кисты.
7. Гиперэхогенные очаги в паренхиме печени.
136.
137.
138.
139. УЗИ малого таза после экстирпации матки.
1. Плановое контрольное УЗИ проводитсячерез 2-3 месяца после операции.
2. Резецированный яичник увеличивается в
размерах, часто он фиксирован спайками к
стенке таза.
3. Картину объемных образований могут
создавать послеоперационные гематомы
(анэхогенные и гипоэхогенные
образования) и нормальные петли
кишечника.
140.
4. Большой сальник может подпаиваться ккуполу влагалища или брюшине
позадиматочного пространства, симулируя
опухолевое образование или имитируя
ткань яичника.
5. Скопление жидкости между спайками
приводит к формированию серозоцеле
(анэхогенные образования неправильной
формы, может быть одиночным, может
быть несколько).
6. Для уточнения диагноза может быть
использована методика водной клизмы.

































































































 medicine
medicine








