Similar presentations:
Процесс оплодотворения и развития плодного яйца
1.
ПРЕЗЕНТАЦИЯ НА ТЕМУ:«Процесс оплодотворения и развития
плодного яйца»
Презентация подготовлена
Студенткой группы 174 В
Аблязизовой Мавиле
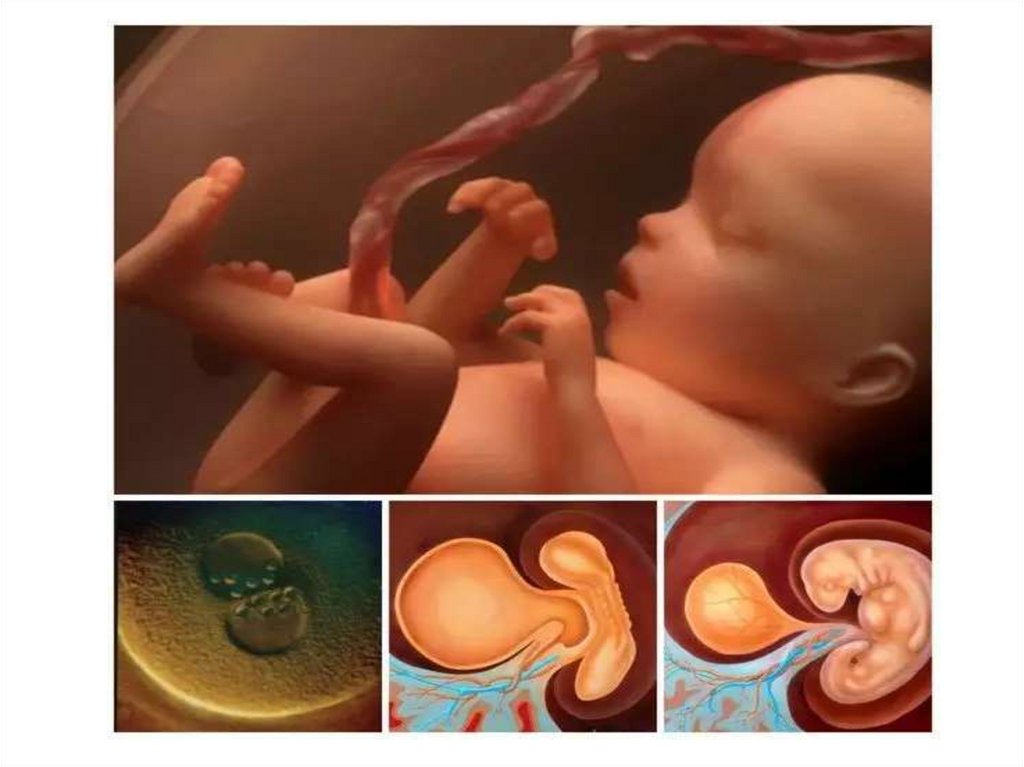
2. Оплодотворение и развитие плодного яйца.
• Оплодотворениемназывается
процесс
слияния
мужской (сперматозоид, спермий) и женской
(яйцеклетка) половых клеток, содержащих гаплоидный
(одиночный) набор хромосом, в результате чего
восстанавливается диплоидный набор хромосом и
образуется качественно новая клетка — зигота.
• По трубе продвигается по направлению к матке одна
яйцеклетка, навстречу ей устремляется большее
количество сперматозоидов. Попавшее в просвет трубы
яйцо еще недоступно для проникновения в него
сперматозоидов. Этому препятствуют окружающие его
клетки лучистого венца и блестящая оболочка.
Сперматозоиды выделяют секрет - гиалуронидазу,
которое способно растворять вещество, соединяющее
клетки лучистого венца и блестящую оболочку.
3.
• Необходимое количество гиалуронидазы можетбыть выделено при совместном действии многих
сперматозоидов. В яйцеклетку внедряется один
сперматозоид. Головка сперматозоида отделяется от
хвоста, сближается и сливается с ядром яйцеклетки,
образуя одно общее ядро дробления — зиготу.
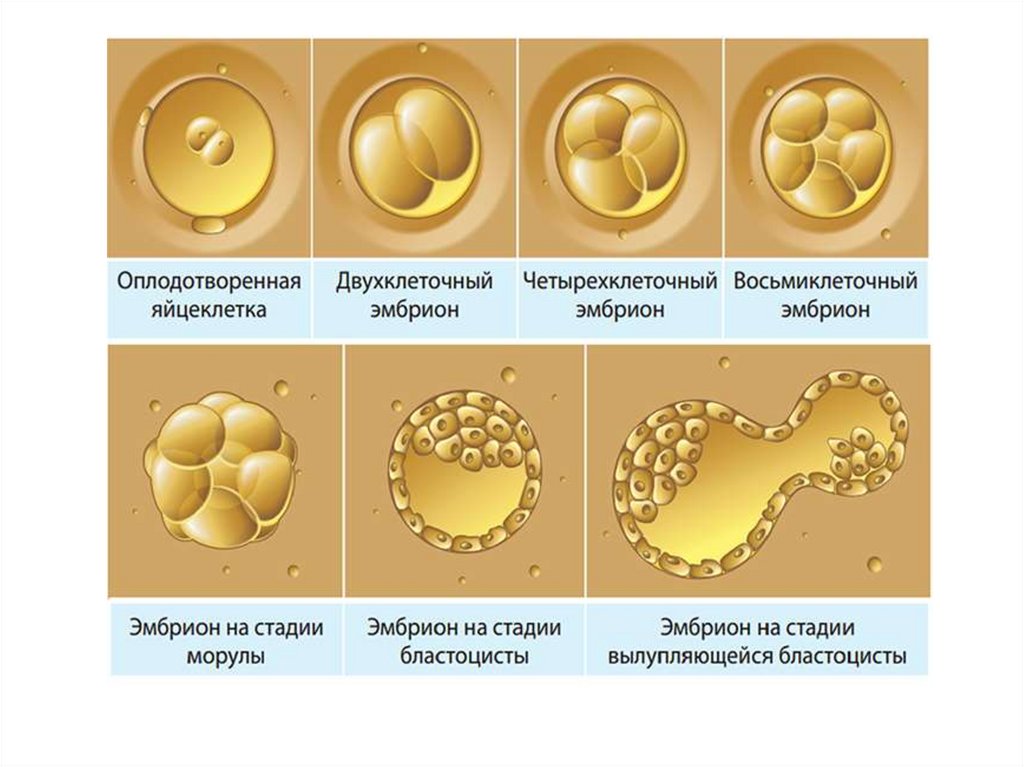
• Затем начинается деление зиготы на дочерние
клетки. Образующиеся при этом клетки называются
бластомерами.
Этот
процесс
называется
дроблением. В результате дробления на 3—4-е сутки
плодное яйцо становится похожим на тутовую ягоду морулу.
• В период дробления зародыш продвигается по
маточной трубе к матке, а оплодотворенное яйцо
морфологически не связано с тканями матери.
Миграция продолжается 4 - 5 дней. Это период
трубной жизни оплодотворенной яйцеклетки.
4.
• Стадия морулы заканчиваетсяобразованием
многоклеточного зародыша,
имеющего форму пузырькабластоцисты.
• Для стадии бластоцисты
характерно формирование
полости, заполненной
жидкостью. Внутренние клетки
формируют внутреннюю
клеточную массу (эмриобласт),
из которой впоследствии
развивается зародышевый
узелок, внезародышевая
мезенхима, амнион и
желточный мешок, а
наружные — трофобласт,
необходимый для
имплантации.
5.
6.
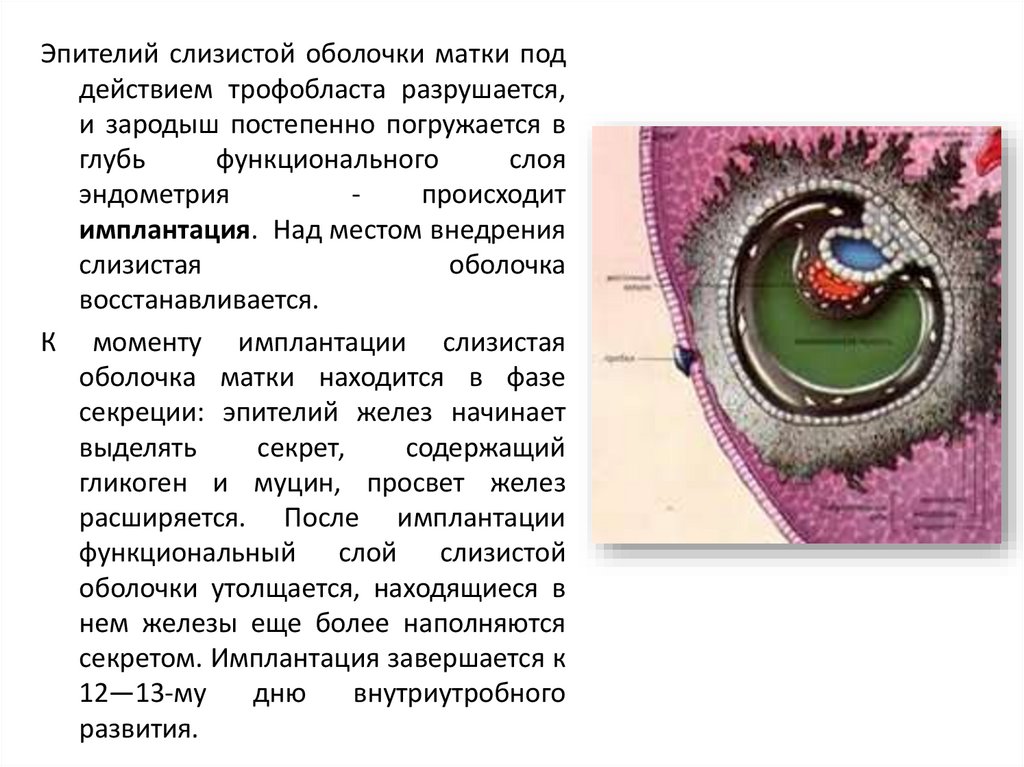
Эпителий слизистой оболочки матки поддействием трофобласта разрушается,
и зародыш постепенно погружается в
глубь
функционального
слоя
эндометрия
происходит
имплантация. Над местом внедрения
слизистая
оболочка
восстанавливается.
К моменту имплантации слизистая
оболочка матки находится в фазе
секреции: эпителий желез начинает
выделять
секрет,
содержащий
гликоген и муцин, просвет желез
расширяется. После имплантации
функциональный слой слизистой
оболочки утолщается, находящиеся в
нем железы еще более наполняются
секретом. Имплантация завершается к
12—13-му
дню
внутриутробного
развития.
7.
• Дробление клеток трофобласта изародышевой центральной массы
происходит самостоятельно.
• Происходит разрастание трофобласта,
появляются отростки (ворсинки), растущие
в глубь функционального слоя эндометрия
матки. Формируется хориона. Теперь
бластоцисту называют плодным пузырем.
• В полости плодного пузыря разрастается
внезародышевая мезенхима. Она
выстилает трофобласт изнутри.
8.
• Внутренний слой клеток, из которого будетразвиваться сам плод, называется эмбриобластом.
• Клетки эмбриобласта делятся на два узелка:
эктобластический
и
эндобластический.
В
центральных частях этих узелков образуются
полости, в результате чего узелки превращаются в
пузырьки.
Они
окружены
мезобластом.
Эктобластический пузырек затем превращается в
амниотическую полость, а эндобластический - в
желточный мешок.
• Из клеток эктобласта и эндобласта, расположенных
между амниотическим и желточным пузырьком,
образуется зародышевый щиток (зародыш). Из щитка
формируются 3 зародышевых листка (эктодерма,
мезодерма, энтодерма), из которых образуются все
ткани и органы плода.
9.
• Тело зародыша связано с желточным мешкомпосредством ножки - желточного протока. По мере
того, как убывает запас питательных веществ в
желточном мешке, формируется новый механизм,
при помощи которого зародыш черпает все виды
пластического материала из организма матери.
• На хвостовом конце брюшной стороны зародыша
появляется небольшое выпячивание в виде
пузырька (аллантоис), который содержит сосуды.
Аллантоис увеличивается и, наконец, достигает
хориальной оболочки. Одновременно с этим в
каждую бессосудистую ворсину от аллантоиса
врастает соединительная ткань с сосудами.
• К этому времени запас питательного материала в
желточном мешке оказывается исчерпанным,
желточный мешок спадается, а зародыш уже может
получать питание из организма матери.
10.
11.
• Амниотическая оболочка, располагаясь вначалевокруг тела зародыша и тесно прилегая к нему, в
результате накопления околоплодных вод все
больше отдаляется от зародыша и, наконец,
сливается с внутренней поверхностью хориальной
оболочки. Это приводит к сближению ножек
желточного мешка и аллантоиса в один канатик,
который одним своим концом прикрепляется к
плоду, а другим — к хориальной оболочке. Этот
будущая пуповина.
• Пуповина. Длина ее в среднем составляет 50-55
см, диаметр 1-1,5 см. Пупочный канатик включает
пупочные сосуды, представленные 2 артериями, по
которым течет венозная кровь от плода к плаценте
и 1 веной, по которой доставляется к плоду
артериальная кровь.
12.
13.
• Амниотическая жидкость – это околоплодные воды. Стечением беременности их количество постепенно
нарастает. В первые месяцы беременности вод
сравнительно много, и плод в них свободно взвешен. К
концу беременности, несмотря на увеличение количества
вод, относительное их количество уменьшается, так как
плод растет быстрее, чем увеличивается количество вод. К
концу беременности в среднем количество вод
исчисляется в 1,0 - 1,5 л.
• Физиологическое значение околоплодных вод.
Они препятствуют образованию сращений между амнионом
и кожей плода; делают возможными и легкими активные
движения плода, необходимые для его правильного
развития; защищают пуповину и плаценту от давления со
стороны крупных частей плода; предохраняют плод от
толчков и ушибов извне делают движения плода менее
ощутимыми для беременной; влияют на положение и
членораспределение плода, на раскрытие маточного зева.
14.
• В конце 1-го месяца беременности плодное яйцо со всех сторонокружено
ворсинами
хориона.
Постепенно
происходит
васкуляризация хориона: в его ворсины врастают сосуды зародыша.
На 2—3-м месяце беременности начинается атрофия ворсин
хориона на одном полюсе плодного яйца, обращенном в полость
матки. На противоположном участке хориона, погруженном в
слизистую оболочку, ворсины пышно разрастаются и в начале 4-го
месяца превращаются в плаценту.
• Плацента представляет собой круглый орган, площадь которого
равна, в среднем, 15X18 см и вес — около 500 г.
• На плаценте различают две поверхности; материнскую — сторона,
которая соприкасается со стенкой матки, и плодовую, обращенную
в амниальную полость.
• Ни где не происходит прямого сообщения между
кровообращением плода и матери и смешения крови матери с
кровью плода.
• Плацента обладает транспортной, депонирующей и
выделительной, гормональной (хориальный гонадотропин)
функциями.
15. Продолжительность физиологической беременности
• Продолжительность физиологической беременностисоставляет 280 дней.
• В акушерстве принято исчислять срок беременности в
неделях.
Доношенной
считается
беременность
длительностью 38 – 40 недель. Если беременность
продолжается на 14 дней дольше физиологической и
заканчивается рождением плода с признаками
переношенности и патологическими изменениями в
плаценте – это переношенная беременность. 37 недель
и меньше – это невынашивание
беременности.
Прерывание беременности в первые 28 недель – это
самопроизвольный
выкидыш
(аборт).
Преждевременными родами называют прерывание
беременности от 29 до 37 нед.
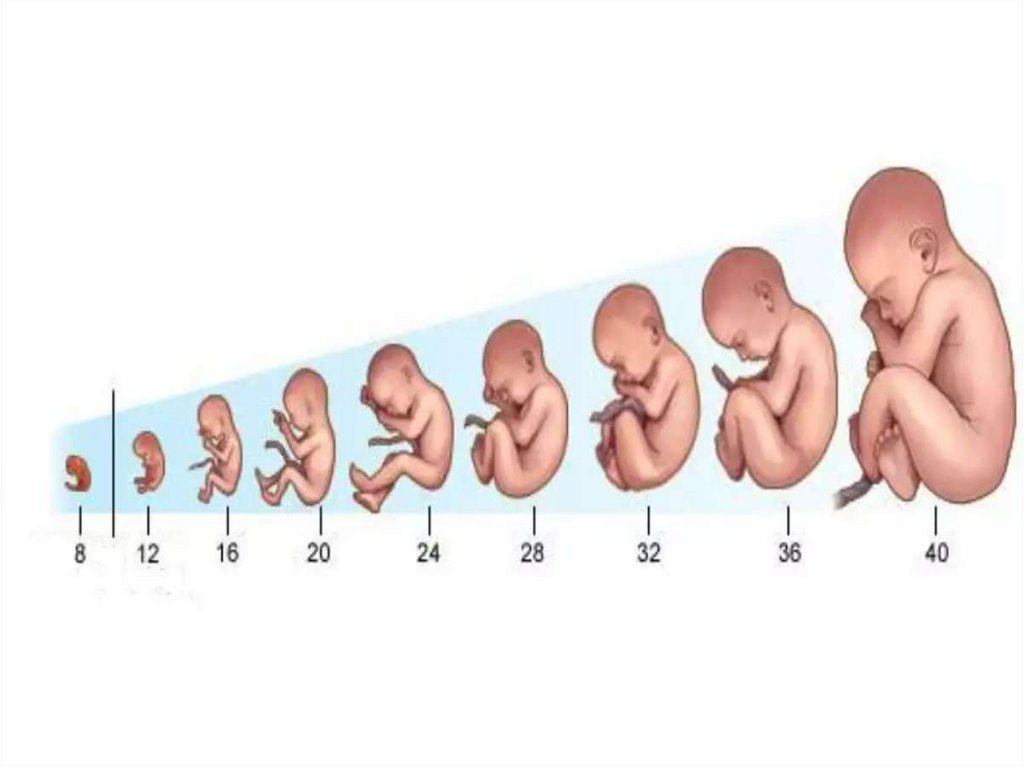
16. Онтогенез, периоды внутриутробного развития
Онтогене́ з — индивидуальное развитие организма от оплодотворения (при
половом размножении) до смерти.
В составе онтогенеза принято различать фазы эмбрионального (пренатальный,
до рождения) и постэмбрионального (постнатальный, после рождения)
развития.
В пренатальном, или внутриутробном, периоде онтогенеза, в свою очередь,
выделяют зародышевый (эмбриональный) и плодный периоды.
Первый период длится 2 месяца (от оплодотворения до 8 –й недели), второй – с
9- ой по 40-ю недели.
В эмбриональный период формирующийся организм называют зародышем, или
эмбрионом. Происходит накопление клеточного материала, который
постепенно дифференцируется в зачатки всех типов тканей. В течение 2-го
месяца внутриутробного развития образуются органы и в основных чертах
формируются части тела – голова, туловище и конечности.
С 9-й недели беременности до рождения, развивающийся организм называется
плодом. Этот период внутриутробного развития называют фетальным или
плодным. В фетальном периоде продолжаются интенсивный рост организма,
дифференцировка тканей, развитие органов и систем, заканчивается
формирование плодных оболочек , образующих плодный пузырь, наполненный
околоплодными водами, и плаценты, которая соединяется с плодом
посредством пуповины и обеспечивает связь организмов матери и плода.
17.
18. Критические периоды внутриутробной жизни человека
• В эмбриональном периоде развития критические периодыотносятся к развитию всего организма. В плодном периоде
отрицательное влияние сказывается на формировании
отдельных органов – тех, которые в данный момент активно
формируются.
• 1-ый критический период от 0 до 8 дней. Считается с момента
оплодотворения яйцеклетки до имплантации. В этот период нет
связи эмбриона с материнским организмом. Повреждающие
факторы или не вызывают гибели плода, или эмбрион погибает
(принцип «все или ничего»). Характерной чертой периода
является отсутствие возникновения пороков развития даже под
воздействием факторов внешней среды, обладающих
выраженным тератогенным действием.
• 2-ой критический период от 8 дней до 8 недель. В этот период
происходит формирование органов и систем, вследствие чего
характерно возникновение множественных пороков развития.
Наиболее чувствительной фазой являются первые 6 недель:
возможны пороки ЦНС, слуха, глаз.
19.
• 3 – ий критический период - 8-14 недель.Относится к фетальному развитию. Опасность
связана с формированием наружных половых
органов у плодов женского пола с
формированием
ложного
мужского
гермафродитизма.
• 4-ый критический период - 15-20 недели. В
этот
период
происходит
завершение
формирования нервной системы, отмечается
биоэлектрическая активность головного мозга,
изменения в гемопоэзе, продукции некоторых
гормонов. 20- 24 недели – формируются
основные функциональные системы.
20. Вредные факторы окружающей среды
1.2.
Профессиональные вредности, среди которых особенно
вредными являются работы с радиоактивными веществами,
рентгеном,
химическими
веществами,
контакт
с
инфекционными больными, штаммами микроорганизмов,
любые чрезмерные нагрузки.
Инфекции. Все инфекционные заболевания опасны, особенно в
период эмбриогенеза. Например, краснуха, цитомегалия
вызывают уродства плода. Опасны сами инфекции как явные с
клиническими проявлениями (сифилис, гепатит), так и скрытые
инфекции (токсоплазмоз, микоплазмоз). Так как при лечении
инфекционных заболеваний применяются антибактериальные
препараты, то это может также оказать неблагоприятное
воздействие на плод. В случае тяжелого инфекционного
заболевания в период эмбриогенеза, при котором к тому же
проводится массивная антибактериальная терапия, показано
прерывание беременности.
21.
3. Вредные экологические факторы. Загрязнениеокружающей среды вследствие проживания
женщины в промышленной зоне, в местностях с
сильным радиационным или химическим
загрязнением. Некоторые местности отличаются
недостаточным содержанием в воде необходимых
минеральных веществ (йода, кальция), с
повышенным содержанием солей и др.
4. Кислородная недостаточность может быть
вследствие экологических нарушений, условий
промышленного города, производства,
злоупотребления вредными привычками,
недостатком питания, нахождением в плохо
проветриваемых помещениях.
5. Вредные привычки (курение, алкоголизм,
наркотики). Это приводит к гипоксии и уродствам
плода.
22.
6. Недостаточное питание. Во время беременностивредным
является
также
и
чрезмерное
и
несбалансированное питание.
7. Соматические заболевания.
8. Осложнения беременности (гестозы, анемия, угроза
прерывания и др.).
9. Прием лекарственных препаратов. Недопустим прием
лекарственных средств во время беременности без
назначения врача-акушера. Особенно нежелателен
прием лекарственных средств в I триместре
беременности.
10. Стрессовые ситуации. Необходимо охранять женщину
во время беременности от стрессовых ситуаций. Это
обязанности семьи, близких людей, акушерки и самой
женщины. Женщина должна избегать конфликтов,
избытка негативной информации и избытка общения,
очень продуманно выбирать литературу, телевизионные
программы, контакты с окружающими и темы
разговоров.



















 biology
biology