Similar presentations:
Pierwsza pomoc
1. PIERWSZA POMOC
2. http://www.pierwszapomoc.com
3. PIERWSZA POMOC
• udzielanie pierwszej pomocy choremu–
–
–
–
–
–
–
zadławionemu
po omdleniu
we wstrząsie
po złamaniu kości
z krwotokiem zewnętrznym
z krwotokiem wewnętrznym
z ranami
4. PIERWSZA POMOC
• udzielanie pierwszej pomocy choremu–
–
–
–
–
–
z udarem cieplnym i słonecznym
z odmrożeniami
po oparzeniu
wychłodzonemu
po amputacji urazowej
z drgawkami
5. ZADŁAWIENIE
• Zadławienie to zamknięcie dróg oddechowychprzez ciało obce
• Charakterystycznymi objawami u
poszkodowanego są:
– niemożność wykonania oddechu
– niemożność mówienia
– niemożność kaszlu
– częstym objawem jest chwytanie się za szyję
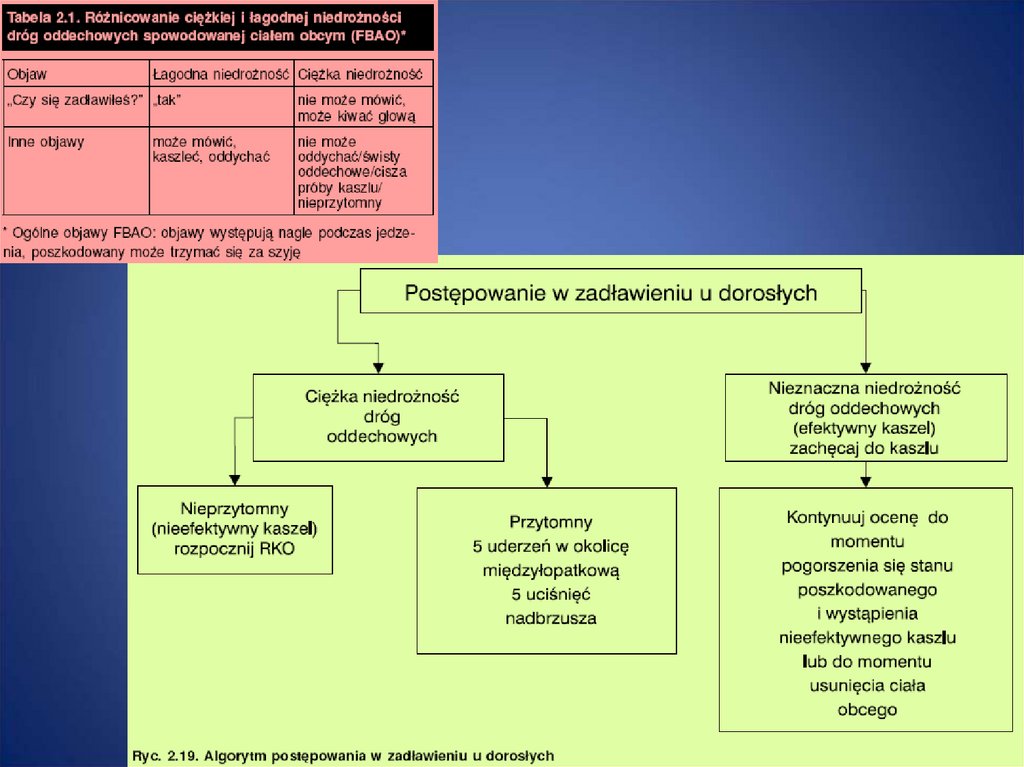
6. Zadławienie osoby dorosłej
1.
2.
3.
Jeżeli poszkodowany jest przytomny należy:
nakłonić poszkodowanego do kaszlu
uderzyć 5 razy w okolicę międzyłopatkową
wykonać 5 razy uciśnięcie nadbrzusza
• Ratownik staje z tyłu poszkodowanego, obejmuje go rękoma
kładąc jedną pięść na nadbrzuszu (pod mostkiem) drugą ręką
chwyta pięść pierwszej. Wykonuje silne uciśnięcia w kierunku
górno-tylnym. Z uwagi na możliwość utraty przytomności przez
poszkodowanego ratownik powinien go asekurować - wstawić
stopę między stopy poszkodowanego i oprzeć poszkodowanego
o swoje biodro.
Powtarzać punkty 2 i 3 do momentu udrożnienia dróg
oddechowych lub utraty przytomności przez
poszkodowanego
7. Slajd 7
8. Jeżeli poszkodowany jest nieprzytomny należy:
• Wezwać pomoc – 999, 112• Rozpocząć RKO
9. Slajd 9
10. Zadławienie kobiety w ciąży
• Zarówno u przytomnej jak i nieprzytomnejciężarnej nie wykonuje się uciśnięć nadbrzusza
• Uciska się klatkę piersiową
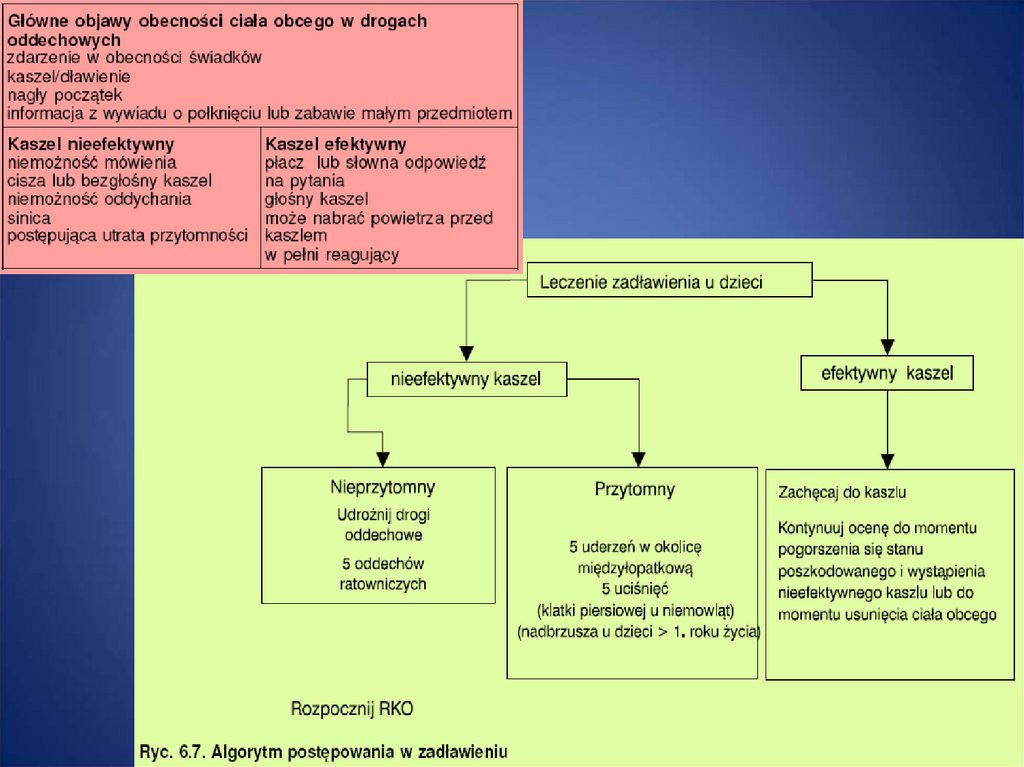
11. Zadławienie dziecka
• Jeżeli dziecko jest przytomne należy:1. nakłonić dziecko do kaszlu
2. uderzyć 5 razy w okolicę międzyłopatkową
3. wykonać 5 razy uciśnięcia nadbrzusza.
Powtarzać punkty 2 i 3 do momentu
udrożnienia dróg oddechowych lub utraty
przytomności przez dziecko
12. Jeżeli dziecko jest nieprzytomne należy:
1. Udrożnić drogi oddechowe– Stań z boku dziecka. Odegnij głowę ku tyłowi kładąc
rękę na czole dziecka i unieś żuchwę dwoma palcami
drugiej ręki - uzyskaj efekt skierowania ust w górę
2. Wykonać 5 wdechów i skontrolować rezultaty obserwacja wychyleń klatki piersiowej
3. Rozpocząć RKO – po 1 minucie RKO wezwać
pomoc
13. Zadławienie niemowlęcia
• Jeżeli niemowlę jest przytomne należy:1. Stabilizując głowę i tułów niemowlęcia ratownik
kładzie je na swoim przedramieniu twarzą ku dołowi.
Głowa niemowlęcia powinna znajdować się niżej niż
tułów.
• Wykonuje 5 uderzeń między łopatkami
2. Bierze niemowlę na drugie przedramię odwracając je
na plecy
• Wykonuje 5 uciśnięć w dolnej połowie mostka 1 cm poniżej
linii międzysutkowej na głębokość 1,5 - 2 cm.
Powtarzać punkty 1i 2 do momentu udrożnienia dróg
oddechowych lub utraty przytomności przez
niemowlę
14. Jeżeli niemowlę jest nieprzytomne należy:
• Udrożnić drogi oddechowe– Stań z boku niemowlęcia. Odegnij głowę ku tyłowi
kładąc rękę na czole niemowlęcia i unieś żuchwę
dwoma palcami drugiej ręki - uzyskaj efekt
skierowania ust w górę.
• Wykonać 5 wdechów i skontrolować rezultaty obserwacja wychyleń klatki piersiowej
• Rozpocząć RKO – kontynuować przez 1 minutę,
po czym:
• Wezwać pomoc
15. Slajd 15
16. Slajd 16
17. OMDLENIE
Jest to krótkotrwała i przemijająca utrataprzytomności spowodowana nagłym
rozszerzeniem naczyń
Efektem tego jest zmniejszony napływ krwi do
mózgu, co powoduje jego niedokrwienie i utratę
przytomności
Utracie przytomności często towarzyszy upadek
poszkodowanego, co może doprowadzić do
urazów wynikających z uderzenie o przedmioty
znajdujące się w otoczeniu
18. Najczęstsze przyczyny omdleń
• silne negatywne bodźce, np.– widok krwi
– niepomyślna wiadomość
– silny lęk
– nieprzyjemne zapachy
– duszne pomieszczenia
• ból
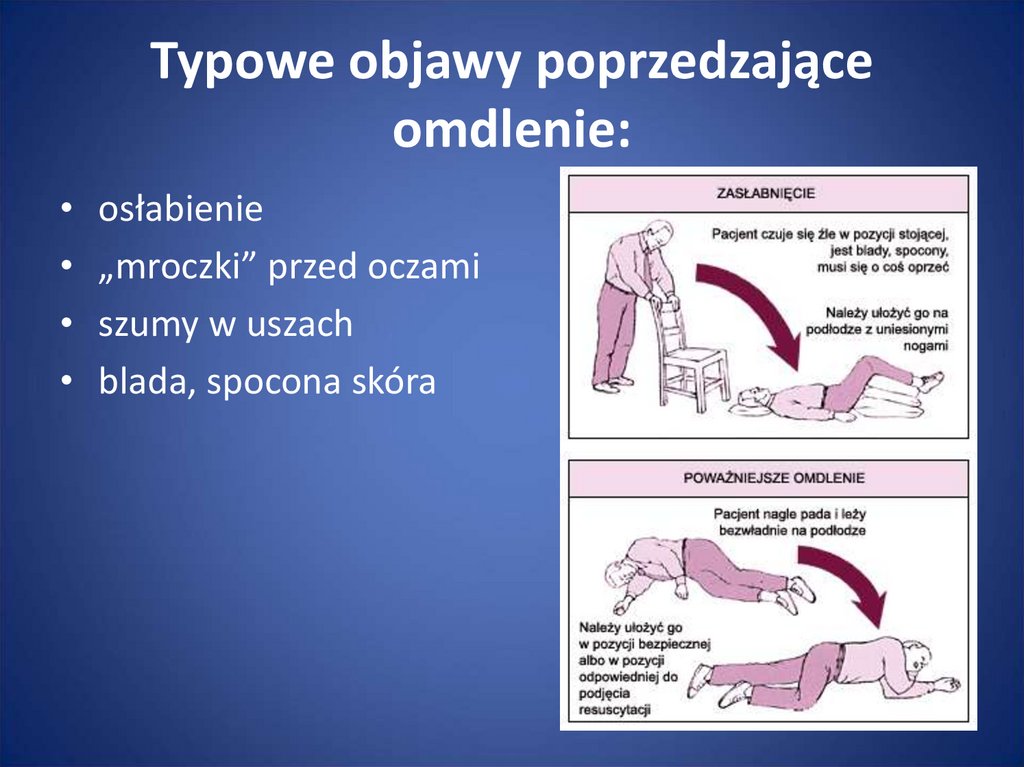
19. Typowe objawy poprzedzające omdlenie:
osłabienie
„mroczki” przed oczami
szumy w uszach
blada, spocona skóra
20. Rozpoznanie
• Na podstawie oceny funkcji życiowych:– z poszkodowanym nie ma kontaktu, ale
– oddech jest zachowany
– tętno z reguły wyczuwalne (możliwe zwolnienie)
• Oraz na podstawie wywiadu od świadków
zdarzenia
21. Postępowanie:
• Ułożenie poszkodowanego na plecach• Zastosowanie pozycji czterokończynowej, tj. jednoczesne
uniesienie kończyn górnych i dolnych. U kobiety w
zaawansowanej ciąży, zamiast w/w pozycji należy
zastosować ułożenie na lewym boku (bądź podłożenie
poduszki lub koca pod prawy bok w pozycji na plecach)
• Zapewnienie dostępu świeżego powietrza
• Poluźnienie krawata, rozpięcie kołnierzyka
• Do momentu odzyskania
przytomności – kontrola parametrów
życiowych
• Jeśli po kilku minutach świadomość
nie powraca – wezwanie pogotowia
22. Slajd 22
Nie wolno:• cucić poszkodowanego przez uderzenia w twarz
• wlewać mu do ust zimnej wody (ryzyko zakrztuszenia!)
Powikłania:
• Nieodzyskanie przez poszkodowanego przytomności
pomimo zastosowania powyższej procedury może
świadczyć o:
– innej, poważniejszej przyczynie utraty przytomności
– urazie czaszkowo-mózgowym, do którego doszło w trakcie
upadku
W tych przypadkach należy wprowadzić postępowanie jak
przy utracie przytomności (RKO)
Należy pamiętać, że niedrożność dróg oddechowych
spowodowana opadaniem języka może być przyczyną
nagłego zatrzymania krążenia!
23. Slajd 23
Warto pamiętać, że o omdleniu można mówićtylko wtedy, kiedy byliśmy jego świadkami
bądź ktoś inny może nam powiedzieć, że
sytuacja miała miejsce przez chwilą
W innym przypadku powinniśmy podejrzewać
od razu utratę przytomności ze względu na to,
ze nie wiemy jaki czas upłynął od zdarzenia.
24. Slajd 24
25. WSTRZĄS
• Wstrząs jest stanem zagrożenia życia, który najogólniejwynika z niedostatecznego zaopatrzenia narządów w
krew
• zaburzenie przepływu krwi na poziomie mikronaczyń
• niedobory zaopatrzenia tkanek w tlen i substancje
odżywcze
• zaburzenie odbieranie produktów przemiany materii
W porównaniu do niewydolności krążenia wstrząs jest
stanem który wygląda podobnie, ale jego nasilenie jest
o wiele większe, a postęp szybszy niż w niewydolności
26. RODZAJE WSTRZĄSU
Hipowolemiczny
Kardiogenny
Anafilaktyczny
Neurogenny
Septyczny
27. Wstrząs hipowolemiczny
• Wynika ze zmniejszonej zawartości krwi wnaczyniach
• Przyczyny:
krwotoki zewnętrzne i wewnętrzne
utrata płynów np. przy rozległych oparzeniach
silne wymioty/biegunki
obfite poty, np. udar słoneczny
• Objawy:
• szybkie, słabo lub niewyczuwalne tętno
• blada, zimna skóra, często z towarzyszącymi
dreszczami
• zimny pot
• niepokój, zdezorientowanie
28. Slajd 28
• Postępowanie:• Jeśli to możliwe, należy usunąć przyczynę wstrząsu,
np. zatamować krwotok
• Ułożyć poszkodowanego w pozycji
przeciwwstrząsowej, tj. płasko na wznak z nogami
uniesionymi około 30cm wyżej (można podłożyć
wałek z koca itp.)
• Zapobiegać utracie ciepła, poszkodowany powinien
leżeć na kocu i być też nim przykryty
• Uspokoić poszkodowanego i starać się zachować
spokój w jego otoczeniu.
• Wezwać karetkę pogotowia
• Regularnie kontrolować ważne funkcje życiowe
29. Slajd 29
30. Wstrząs kardiogenny
• Spowodowany jest ostrym spadkiem wydajności pracyserca
• Często dotyczy osób już leczonych z powodu chorób serca
Przyczyny:
zawał mięśnia sercowego
zaburzenia rytmu serca
zator tętnicy płucnej
Objawy:
szybkie, słabo wyczuwalne tętno
zimna, blada skóra
zimny pot
drżenia
31. Slajd 31
• Postępowanie:• Sprawdzić podstawowe funkcje życiowe
• Ułożyć poszkodowanego z lekko uniesioną
górną połową ciała
• Uspokoić poszkodowanego
• Chronić go przed wyziębieniem
• Wezwać karetkę
W tym rodzaju wstrząsu NIE WOLNO stosować
pozycji przeciwwstrząsowej! Może ona
obciążyć dodatkowo już i tak przeciążone
serce!
32. Slajd 32
33. Wstrząs anafilaktyczny
Jest ostrą, zagrażającą życiu reakcją alergiczną całego organizmu.
Z reguły występuje natychmiast po kontakcie z substancjami wyzwalającymi,
mogą to być np. leki, preparaty krwi, jad owadów
Objawy:
zaczerwienienie skóry, świąd, obrzęki na całym ciele, czasem pokrzywka
duszność związana z obrzękiem krtani i/lub skurczem oskrzeli
spadek ciśnienia związany z zapaścią sercowo-naczyniową i zwiększoną
przepuszczalnością naczyń włosowatych
nudności, wymioty
Postępowanie:
Przerwać kontakt z alergenem (np. zaprzestać podawania leku!)
Skontrolować podstawowe funkcje życiowe
Ułożyć poszkodowanego w pozycji bezpiecznej
Wezwać karetkę pogotowia.
Pamiętać należy, że poszkodowany we wstrząsie jest na ogół przytomny!
Obciążenia psychiczne, jak strach czy ból mogą nasilać wstrząs
34. Inne rodzaje wstrząsu
• Wstrząs neurogenny• Podobny do hipowolemicznego, z tym, że mechanizm
powstawania jest odwrotny: objętość krwi nie ulega
zmniejszeniu, za to wskutek zahamowania
przewodzenia impulsów nerwowych następuje
rozszerzenie naczyń. W ten sposób krwi jest za mało
aby je wypełnić i rozwija się wstrząs. Objawy i
postępowanie - jak przy wstrząsie hipowolemicznym
• Wstrząs septyczny
• Podobny do anafilaktycznego. Jest wynikiem ostrej
reakcji zapalnej jako odpowiedź organizmu na
drobnoustroje. Dochodzi do rozszerzenia naczyń,
ucieczki płynów z ich światła oraz wykrzepiania
śródnaczyniowego. Objawy i postępowanie - jak przy
wstrząsie hipowolemicznym
35. Slajd 35
36. ZŁAMANIA
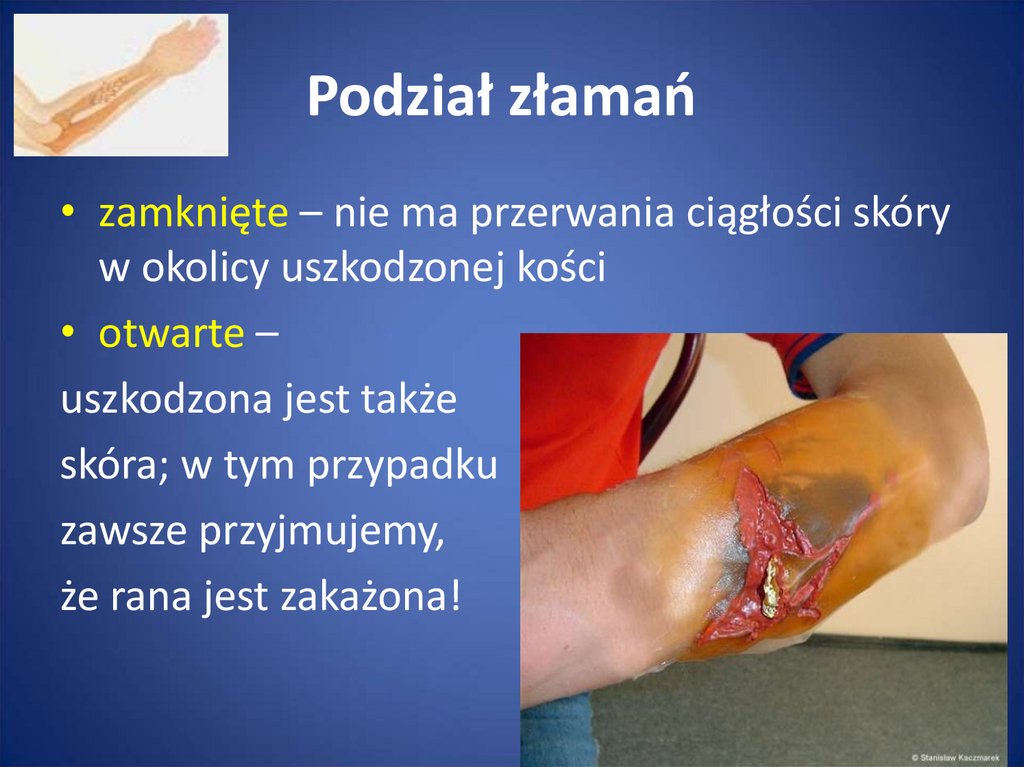
• Złamanie jest to przerwanie ciągłości kości37. Podział złamań
• zamknięte – nie ma przerwania ciągłości skóryw okolicy uszkodzonej kości
• otwarte –
uszkodzona jest także
skóra; w tym przypadku
zawsze przyjmujemy,
że rana jest zakażona!
38. Objawy złamania
• ból• obrzęk i zmiana zabarwienia skóry (zasinienie)
• zniekształcenie kończyny (wygięcie w nienaturalny
sposób, skrócenie)
• przy złamaniu otwartym – widoczne kości i tkanki je
otaczające
• utrata funkcji złamanej kończyny
• czasami słyszalne tarcie o siebie odłamów kostnych
Uwaga! NIE WOLNO poruszać złamaną kończyną, by to
sprawdzić, ponieważ złamane, ostre końce kości mogą
spowodować uszkodzenie naczyń i nerwów
biegnących w pobliżu
39. Postępowanie – przy złamaniach, skręceniach i zwichnięciach
• Usunięcie odzieży znad miejsca uszkodzenia, możnarozciąć
• Jeśli są obecne rany - przykrycie jałowym opatrunkiem
• Jeśli jest obecne krwawienie - zatamowanie
• Stabilizacja uszkodzonej kończyny poprzez
unieruchomienie w pozycji w jakiej się znajduje
Nastawienie kończyny może spowodować dodatkowe
powikłania między innymi nasilenie krwawienia,
uszkodzenie naczyń i nerwów oraz - przy złamaniach
zamkniętych - możliwość spowodowania złamania
otwartego!
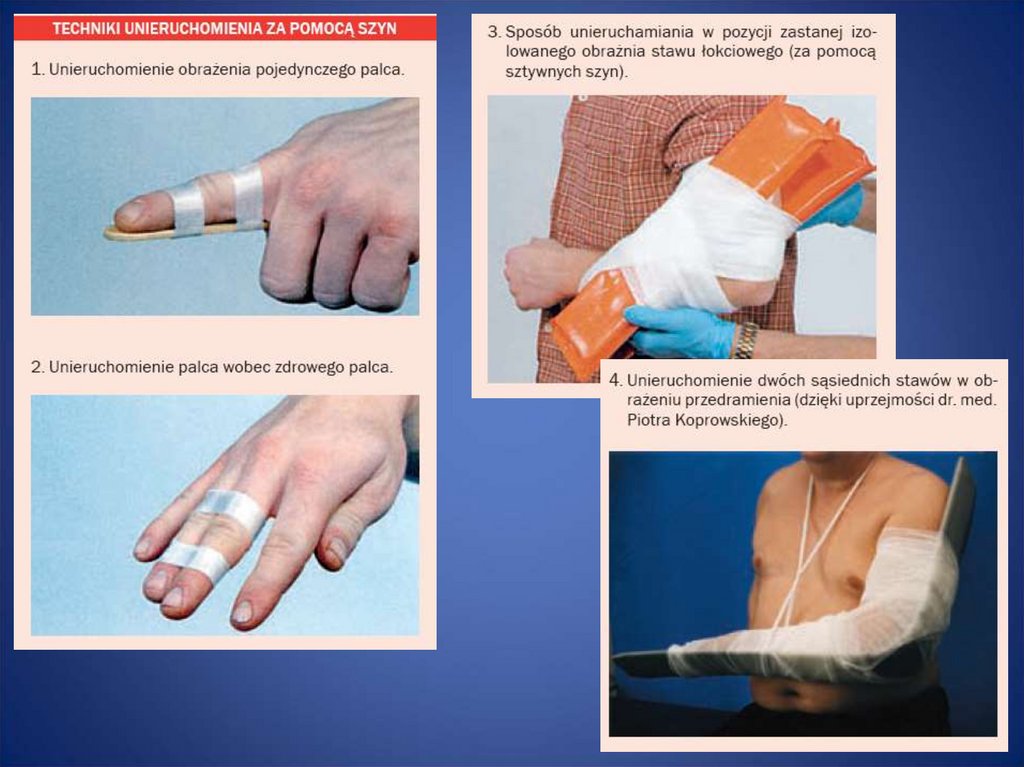
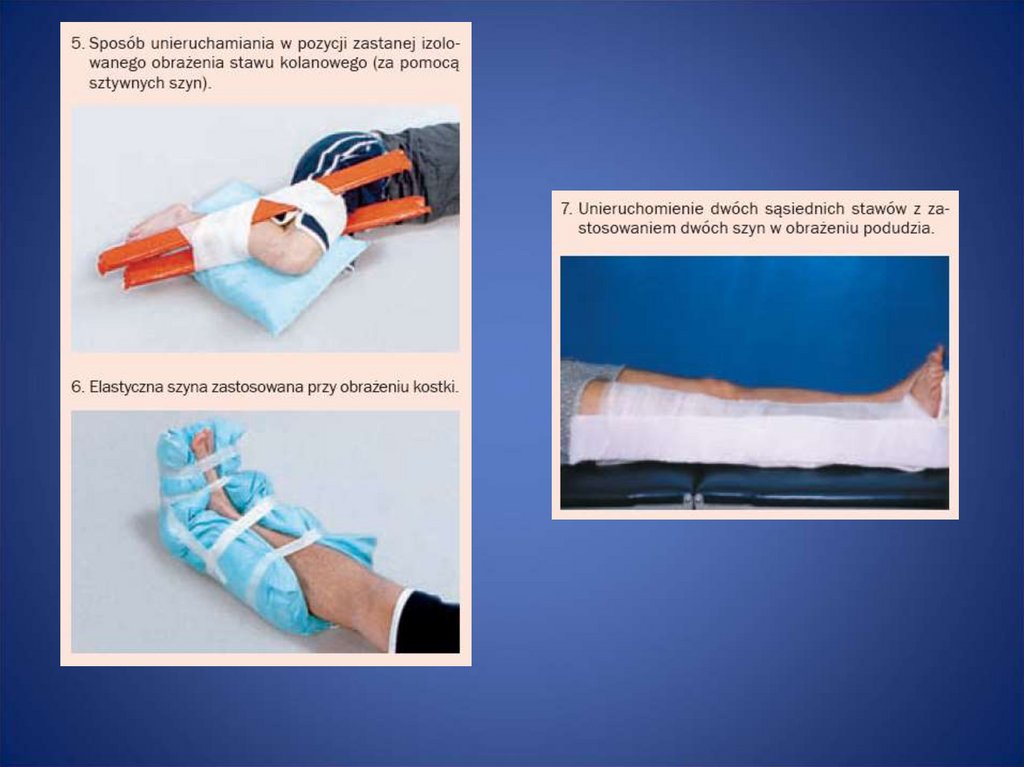
40. Zasada unieruchomienia jest następująca:
• przy złamaniach – unieruchamia się dwa sąsiadujące stawy• przy uszkodzeniach stawu – unieruchamia się staw i sąsiadujące z nim
kości
• przy złamaniach kończyn – palce ZAWSZE muszą być widoczne dla
zapewnienia kontroli prawidłowego ukrwienia kończyny!
• jeśli na miejscu zdarzenia nie ma materiału do unieruchomienia to:
– jeśli złamana jest kończyny górna można ją unieruchomić, mocując do tułowia
– jeśli złamana jest kończyny dolna, można ją unieruchomić razem z drugą
kończyną dolną
• materiał stosowany do unieruchamiania musi być przymocowany za
pomocą np. bandaża lub chust i dzieli się na miękki – części odzieży,
poduszki – oraz sztywny np. elementy drewniane, metalowe itp.
• Unieruchamiając kończynę, materiał usztywniający najlepiej jest w miarę
możliwości wymodelować i dopasować do kształtu uszkodzonej kończyny.
41. Korzyści wynikające z unieruchomienia:
• zmniejszenie ból na zasadzie braku ruchówuszkodzonej kończyny (wyeliminowanie tarcia
odłamów kostnych)
• zmniejszenie powikłań – obrzęku, krwawień
itp.
42. Slajd 42
43. Slajd 43
44. Slajd 44
45. KRWOTOK
• Dzielimy go na zewnętrzny i wewnętrzny. Jeślinie zostanie zatamowany, może dojść do
znacznej utraty krwi co w konsekwencji
najczęściej prowadzi do rozwinięcia wstrząsu
hipowolemicznego.
46. Krwotok zewnętrzny
• Nie ma trudności w jego rozpoznawaniu, widać wypływającąz rany krew
Postępowanie:
• ocena stanu poszkodowanego: świadomości, oddechu, tętna
• wezwanie pomocy
• nałożenie jałowego opatrunku i uciśnięcie miejsca krwawienia
• umocowanie opatrunku bandażem; kontynuować ucisk do
ustania krwawienia. Taki opatrunek nazywamy opatrunkiem
uciskowym (nie mylić z opaską uciskową!)
• jeśli opatrunek przesiąka krwią –
dołożyć kolejne warstwy nie zdejmując
starego i nie zwalniając ucisku
47. Slajd 47
Postępowanie cd.• jeśli krwawienie nadal nie ustaje, unieść krwawiącą
kończynę nie zwalniając ucisku
• unieruchomić krwawiącą kończynę
• jeśli powyższe metody zawodzą – zastosować ucisk
na tętnice powyżej miejsca krwawienia (tętnica
ramienna poniżej dołu pachowego na kończynie
górnej albo tętnica udowa w pachwinie na
kończynie dolnej)
• w ostateczności stosować opaskę uciskową;
powinna być stosowana raczej w bardzo ciężkich
urazach jak amputacje lub zmiażdżenia
48. Użycie opaski uciskowej nie jest zbyt bezpieczne; potencjalne powikłania:
• uszkodzenie nerwów, mięsni bądź naczyńkrwionośnych (głównie przy stosowaniu zbyt
wąskiej opaski!)
• martwicy tkanek położonych obwodowo od
opaski (gdy założona jest zbyt długo i dojdzie
do niedokrwienia)
49. Zakładając opaskę należy pamiętać, że:
• nie wolno zakładać jej na kończynach poniżejłokci lub kolan oraz nigdy nie na tułowiu
• należy stosować szeroki bandaż albo podłożyć
pod wąski szeroki opatrunek (aby powierzchnia
ucisku była jak największa)
• nie należy poluźniać raz założonej opaski
uciskowej
• opaska musi być widoczna przez cały czas, nie
wolno jej przykrywać
• należy opisać opaskę hasłem „opaska uciskowa”
oraz godziną jej założenia
50. Technika zakładania opaski uciskowej:
• powyżej miejsca krwawienia ratownik kilkukrotnieowija kończynę szerokim bandażem
• końce bandaża wiąże tak, aby można było włożyć w
węzeł kawałek drewna (np. gałąź, kij)
• umocowuje w węźle gałąź/kij i obraca nią tak długo, aż
krwawienie ustąpi
• końce kija/gałęzi przymocowuje
tak, aby nie doszło do jego
poluźnienia (i tym samym do
ponownego krwawienia!)
• opisuje opaskę uciskową (czas !!!)
51. Krwotok wewnętrzny
• W przeciwieństwie do krwotoku zewnętrznego, niema miejsca wypływ krwi z rany na zewnątrz ciała
Rozpoznanie:
Na podstawie objawów mogących świadczyć o
krwotoku:
• zmiana zabarwienia skóry (ciemnoniebieskiefioletowe), zwane potocznie „siniakiem”
• wymiotowanie krwią bądź oddawanie smolistych
stolców to często objaw krwawienia z wrzodu
żołądka lub dwunastnicy
52. Krwotok wewnętrzny - rozpoznanie
Krwotok wewnętrzny rozpoznanie• oddawanie stolca podbarwionego krwią – krwawienie z
końcowego odcinka przewodu pokarmowego
• oddawanie moczu podbarwionego krwią – krwawienie z
układu moczowego
• wykrztuszanie wydzieliny podbarwionej krwią lub krwi –
krwawienie z płuc
• powiększenie się obwodu brzucha, zasinienie pod którymś z
łuków żebrowych – krwawienie z narządów jamy brzusznej
(wątroby, śledziony)
• krwawienie towarzyszące złamaniom zamkniętym; może
towarzyszyć temu obrzęk, zasinienie, zwiększone ucieplenie.
53. Postępowanie:
ocena stanu poszkodowanego – świadomości, oddechu, tętna
wezwanie pomocy
zbadanie poszkodowanego i ustalenie rozpoznania
przy krwawieniu wewnątrz kończyn – unieruchomienie
ułożenie poszkodowanego w pozycji przeciwwstrząsowej (z
lekko uniesionymi kończynami dolnymi)
• okrycie poszkodowanego
• okresowa kontrola parametrów życiowych
NIE podawać poszkodowanemu niczego doustnie!!!
54. Krwawienie z nosa
Przyczyny:• urazy twarzoczaszki
• choroby krwi, np. hemofilia
• nadciśnienie tętnicze
• zapalenie zatok obocznych nosa
• infekcje górnych dróg oddechowych
• zamieniona śluzówka (np. w zbyt częstym używaniu kropli do
nosa!)
55. Postępowanie:
• przy podejrzeniu złamaniu podstawy czaszki(w wywiadzie uraz głowy, widoczny wypływ
krwi z uszu i nosa) należy unieruchomić głowę
i przykryć miejsce krwawienia (nos, uszy)
jałowym opatrunkiem, bez ucisku
• Nie tamować wypływu krwi i płynu mózgowordzeniowego
• gdy nie podejrzewamy urazu czaszki:
56. A. poszkodowany nieprzytomny:
– wezwać pomoc– udrożnić drogi oddechowe
– skontrolować zawartość jamy ustnej (krew może
spływać po tylnej ścianie gardła)
– stosować ucisk na skrzydełka nosa do ustania
krwawienia
– sprawdzać oddech i krążenie
57. B. poszkodowany przytomny:
– posadzić poszkodowanego, uspokoić go, pochylićdo przodu (aby poszkodowany nie połykał bądź nie
zakrztusił się krwią)
– stosować ucisk na skrzydełka nosa do ustania
krwawienia
– przyłożyć zimny opatrunek (lód) bezpośrednio na
nos i na szyję w miejscu przebiegu dużych naczyń
58. RANY
• Ranami nazywamy uraz mechaniczny,powodujący uszkodzenie bądź przerwanie
ciągłości skóry i/lub tkanek leżących pod nią
• Dzielimy je na zamknięte i otwarte
59. Rana zamknięta
• Jest to uszkodzenie głębszych warstw skóryi/lub tkanek leżących głębiej z zachowaniem
ciągłości warstwy powierzchownej. Taki rodzaj
urazu najczęściej powstaje w wyniku
uderzenia tępym przedmiotem. Głęboko w
skórze z uszkodzonych naczyń wydostaje się
krew i powstaje tzw. siniak.
60. Objawy:
• powierzchnia skóry nienaruszona, ale zezmienionym zabarwieniem (ciemnoniebieskie, fioletowe)
• obrzęk
• ból
• jeśli doszło do uszkodzenia dużego naczynia,
może powstać krwiak. Najczęściej towarzyszy
on złamaniom
61. Postępowanie
• Przy niewielkich obrażeniach – brak specjalnegopostępowania
• Gdy powstaje obrzęk:
• ucisnąć i schłodzić uszkodzone miejsce (przyłożyć lód
lub polewać zimną wodą)
– Takie postępowanie powoduje obkurczenie naczyń i
zmniejszenie krwawienia
• unieść uszkodzoną część ciała (kończynę); zmniejsza
to dopływu krwi i tym samym narastanie obrzęku
• unieruchomić; zmniejsza to krwawienie i ból
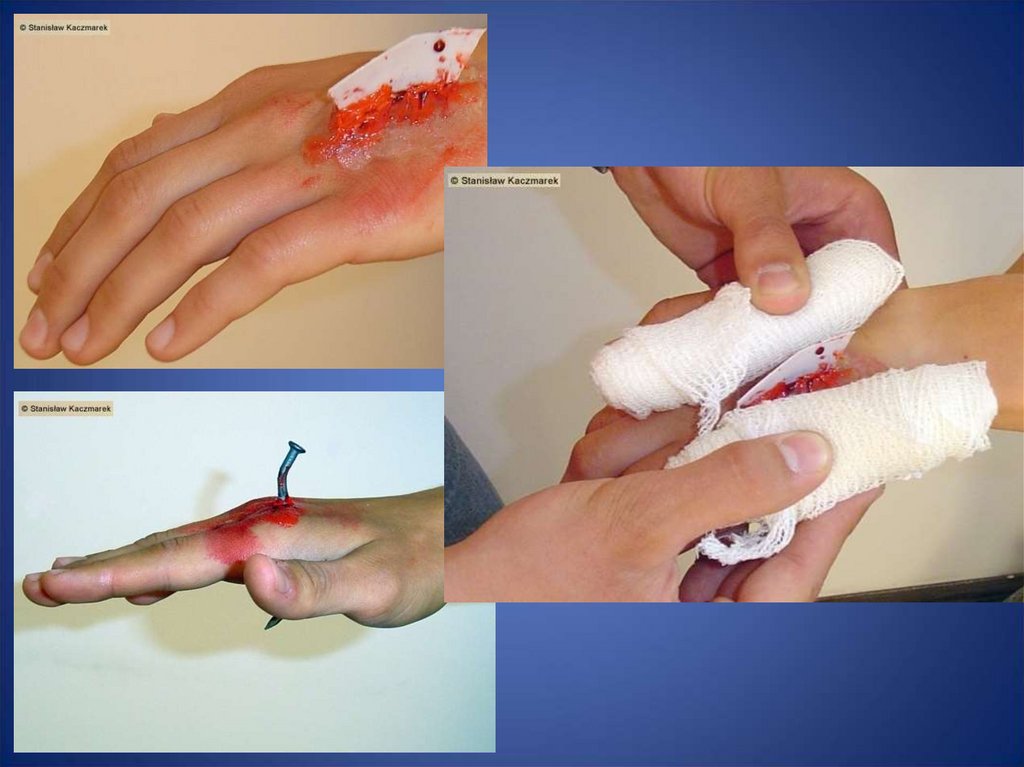
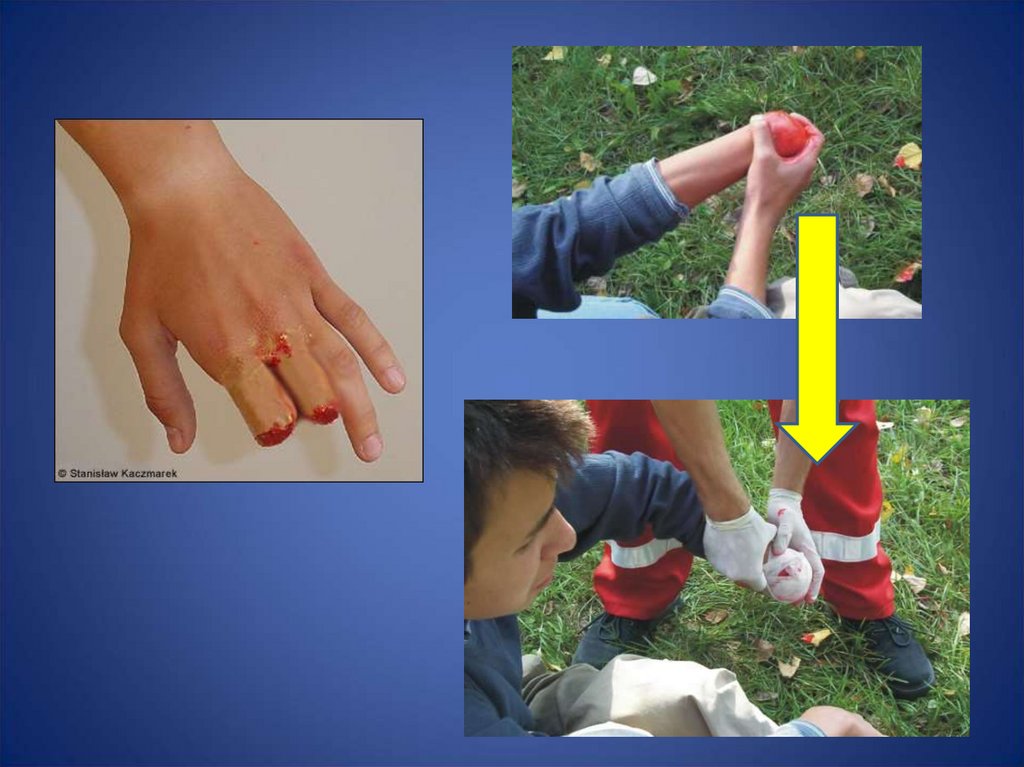
62. Rana otwarta
• Rana otwarta to taka, w której ma miejsceprzerwanie ciągłości skóry, co sprzyja
zabrudzeniu i zakażeniu rany oraz krwawieniu
63. Postępowanie
• gdy występuje krwawienie – tamować przezprzyłożenie jałowego opatrunku
bezpośrednio na ranę i uciśnięciu go
• unieruchomienie uszkodzonej części ciała (kończyny)
– zmniejsz to krwawienie i ból
• zabezpieczenie oderwanych lub amputowanych
części ciała
– Nieoderwane do końca części ciała należy przyłożyć w
swoje oryginalne miejsce i przybandażować
– Amputowane – zabezpieczyć w jałowej gazie i
przetransportować w wilgoci i chłodzie z chorym do
szpitala (UWAGA! Nigdy nie zamrażać!)
64. Postępowanie cd.
• jeżeli w ranie widoczne są narządywewnętrzne, np. jelita, nie wolno
odprowadzać ich do jamy brzusznej, możne
jedynie przykryć je jałową, wilgotną gazą
• jeżeli w ranie widoczne są wbite w nią ciała
obce, np. pręt, nóż itp. to nie wolno ich
wyjmować – ryzyko masywnego krwotoku!
65. Slajd 65
66. Slajd 66
67. Slajd 67
68. UDAR CIEPLNY
• Udar cieplny jest stanem zagrożenia życia, wktórym temperatura ciała niekontrolowanie
wzrasta, ustaje pocenie się i może dojść do
utraty przytomności spowodowanej
wyczerpaniem się lub całkowitym brakiem
mechanizmów regulujących ciepłotę ciała
69. UDAR CIEPLNY
• Organizm ludzki utrzymuje stałą temperaturę dziękiwielu mechanizmom regulacyjnym
• Przed nadmiernym przegrzaniem broni się, oddając
ciepło do otoczenia np. poprzez rozszerzenie naczyń
skórnych i zwiększone pocenie się
• Możliwości regulacji ciepłoty ciała są ograniczone,
szczególnie w gorącym i wilgotnym klimacie, gdy
wilgotność względna przekracza 75%
• Należy pamiętać, że do udaru cieplnego może dojść
także wtedy, gdy przebywa się zbyt długo w
samochodzie (szczególnie dzieci!) podczas upalnych
dni
70. Objawy:
zaczerwieniona, gorąca i sucha skóra
wysoka temperatura ciała
chwiejny chód
przyśpieszone tętno
przyśpieszony oddech
ból i zawroty głowy
nudności, wymioty
mrowienie kończyn
może dojść do wzmożenia odruchów i napadów drgawek
zaburzenia świadomości
z czasem także zatrzymanie krążenia
71. Postępowanie
• Przeniesienie poszkodowanego w ciemne i chłodne miejsce,ułożenie w pozycji pół siedzącej, gdy poszkodowany jest
przytomny (lub przynajmniej uniesienie głowy)
• Udrożnienie dróg oddechowych i kontrola ważnych funkcji
życiowych.
• Rozebranie poszkodowanego
• Jak najszybsze obniżenie temperatury ciała poprzez polewanie
zimną wodą, owinięcie całego ciała łącznie z głową mokrymi,
zimnymi chustami, wachlowanie powietrzem
• Opieka nad poszkodowanym do czasu przybycia lekarza
72. ODMROŻENIA
• Odmrożenie to miejscowa zmiana powstającaw tkankach na skutek wpływu na nie zimna
• Predysponowane części ciała to: stopy, dłonie,
twarz, nos, uszy
• Czynniki sprzyjające to: nadużycie alkoholu,
narkotyków, palnie papierosów, choroby
przewlekłe naczyń obwodowych
• Do odmrożenia dochodzi poprzez
pozakomórkowe zamarzanie wody, co
prowadzi do odwodnienia i rozpadu komórek
73. Objawy
W zależności od głębokości odmrożenia wyróżniamy trzy stopnie:I stopień:
• obejmuje zasięgiem powierzchowne warstwy naskórka. Skóra
jest blada, zimna, odczuwalne jest mrowienie w odmrożonych
częściach ciała, występuje upośledzenie ruchów palców,
zachowane jest czucie bólu
Postępowanie:
• przerwanie narażenia na zimno, zdjęcie mokrej odzieży,
ogrzanie odmrożonej części ciała, odmrożone dłonie można
okryć własnymi bądź włożyć je pod pachy lub między uda.
74. Slajd 74
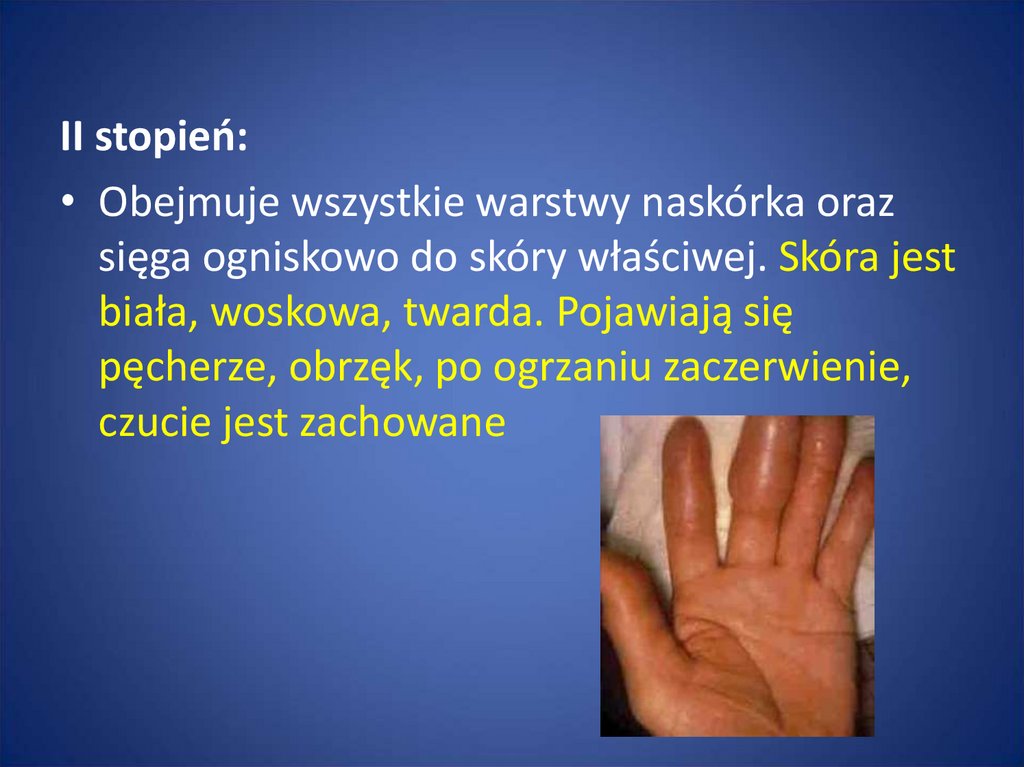
II stopień:• Obejmuje wszystkie warstwy naskórka oraz
sięga ogniskowo do skóry właściwej. Skóra jest
biała, woskowa, twarda. Pojawiają się
pęcherze, obrzęk, po ogrzaniu zaczerwienie,
czucie jest zachowane
75. Slajd 75
II stopień - postępowanie:• przerwanie narażenia na zimno, przeniesienie
poszkodowanego do ogrzanego
pomieszczenia, zdjęcie mokrej odzieży,
odmrożonych części ciała nie należy pocierać
gdyż kryształki lodu mogłyby pogłębić
uszkodzenia – należy je ogrzać własnymi
dłońmi następnie okryć jałowym, suchym
opatrunkiem. Poszkodowanego powinno się
okryć np. kocem, aby nie narażać go na dalszą
utratę ciepła.
76. Slajd 76
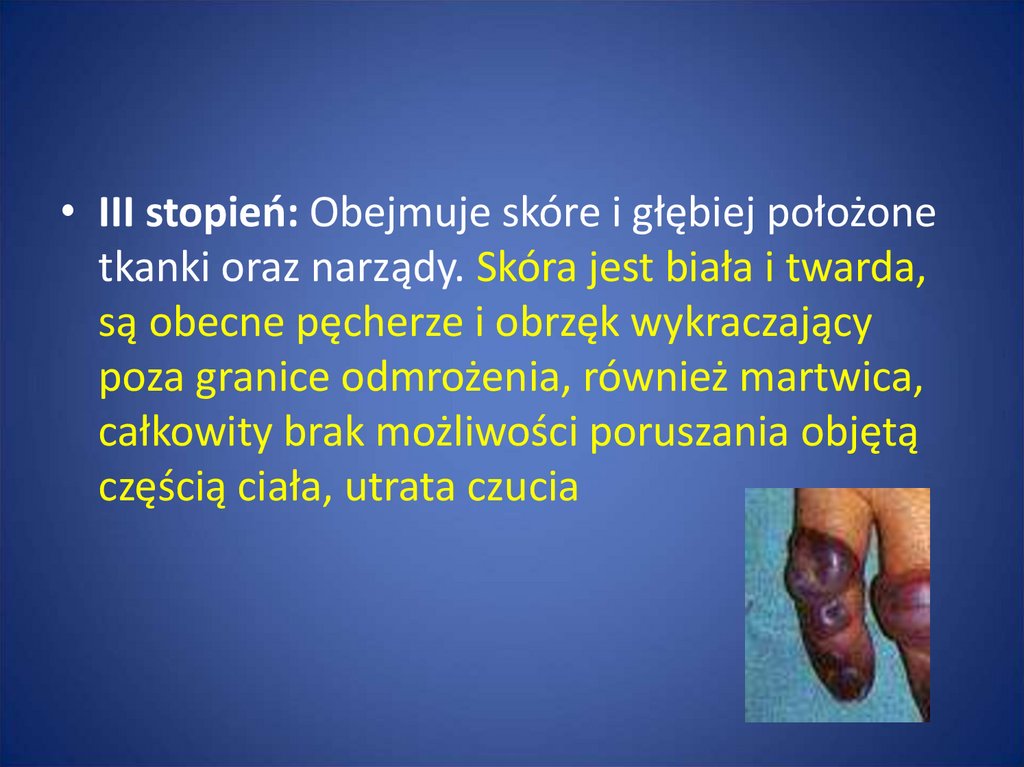
• III stopień: Obejmuje skóre i głębiej położonetkanki oraz narządy. Skóra jest biała i twarda,
są obecne pęcherze i obrzęk wykraczający
poza granice odmrożenia, również martwica,
całkowity brak możliwości poruszania objętą
częścią ciała, utrata czucia
77. Slajd 77
III stopień - postępowanie:• przerwanie narażenia na zimno, przeniesienie
poszkodowanego do ogrzanego pomieszczenia,
zdjęcie mokrej odzieży, ogrzewanie części ciała
najbardziej narażonych, szczególnie kończyn, w
ciepłej wodzie; innych części ciała takich jak nos czy
uszy- własnymi dłońmi. Po osuszeniu ogrzanych
części ciała należy okryć te miejsca jałowym, suchym
opatrunkiem a w przypadku odmrożenia stóp
opatrunek można umieścić także między palcami.
Jest wskazane okrycie kocem (zahamowanie dalszej
utraty ciepła) i podawanie ciepłych płynów do picia.
78. Slajd 78
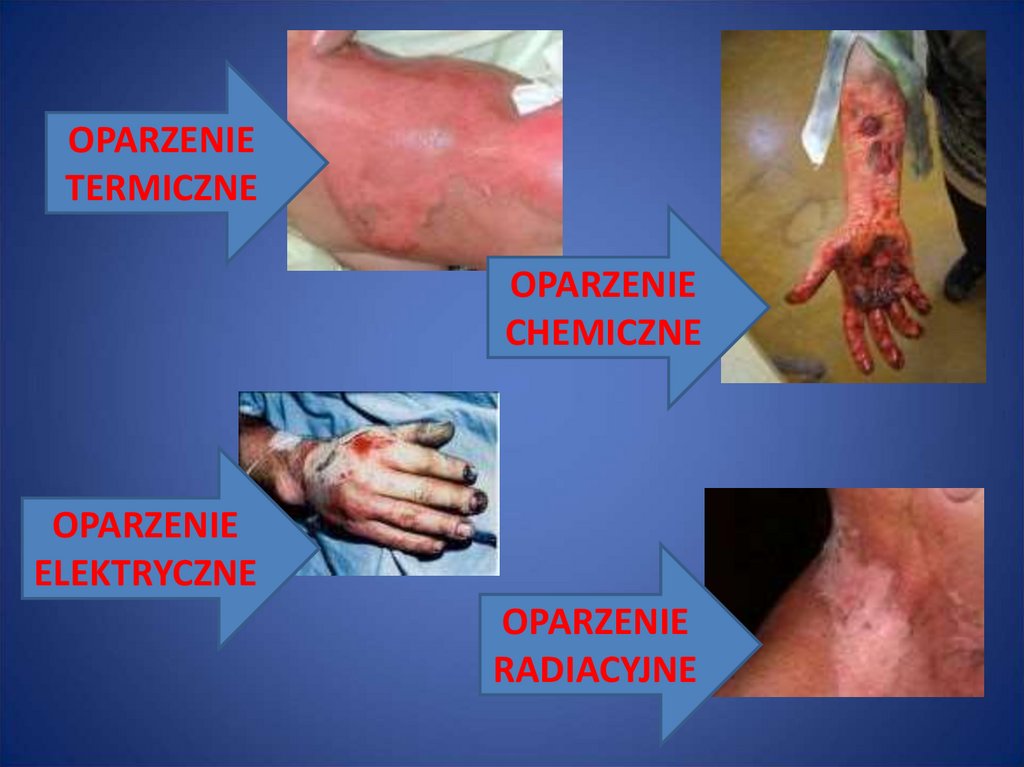
79. OPARZENIA
• Oparzenie to uraz tkanek spowodowanydziałaniem wysokiej temperatury (90%
oparzeń), płynów żrących (5%) oraz prądu
elektrycznego lub wyładowania
atmosferycznego (5%).
• W zależności od temperatury i czasu jej
działania uszkodzenia tkanek wahają się od
przemijających zmian zapalnych
(zaczerwienienie, obrzęk) aż do
nieodwracalnych zmian – martwicy.
80. Slajd 80
OPARZENIETERMICZNE
OPARZENIE
CHEMICZNE
OPARZENIE
ELEKTRYCZNE
OPARZENIE
RADIACYJNE
81. Slajd 81
• Każde oparzenie uszkadza funkcję ochronnąskóry. W wyniku oparzenia znacznej
powierzchni ciała organizm traci duże ilości
płynów tkankowych, soli i białka. Takie rany
łatwo ulegają zakażeniu, co może prowadzić
do powstania ropni i dużych blizn.
• Ciężkość oparzenia oraz rokowanie ustalane
jest na podstawie rozmiarów oparzenia, jego
lokalizacji oraz wieku ofiary (gorzej rokują
dzieci i ludzie starsi).
• Ryzyko oparzenia jest największe u 5 letnich
dzieci.
82. Slajd 82
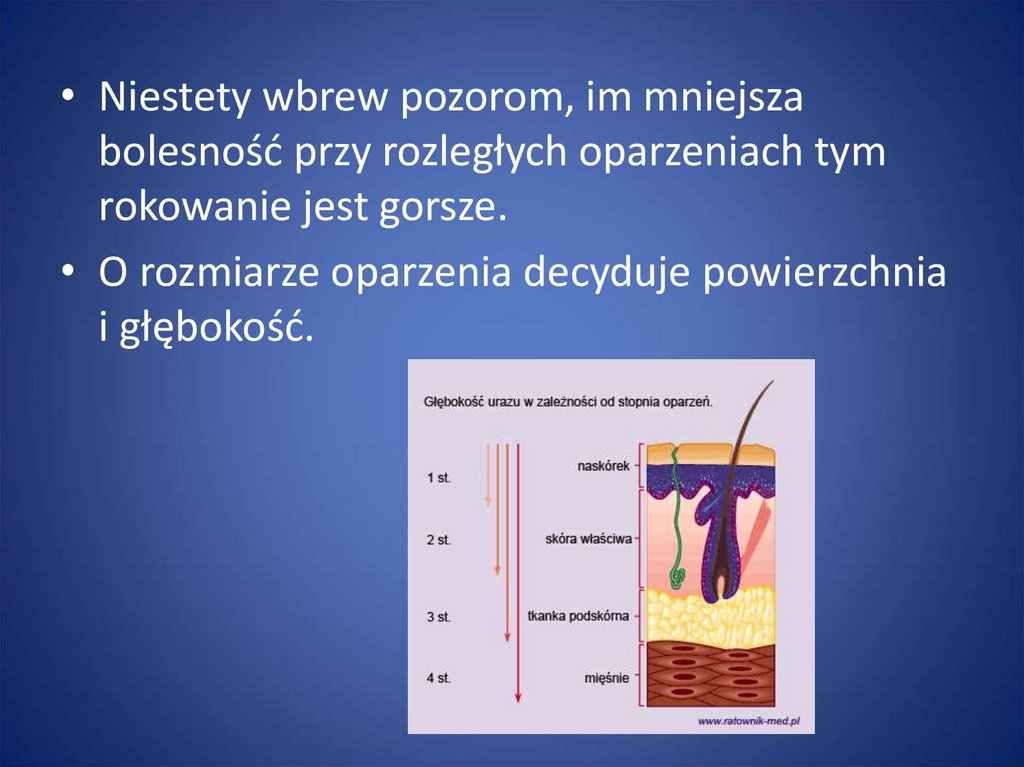
• Niestety wbrew pozorom, im mniejszabolesność przy rozległych oparzeniach tym
rokowanie jest gorsze.
• O rozmiarze oparzenia decyduje powierzchnia
i głębokość.
83. „Reguła 9”
• Powierzchnię oparzenia określa „Reguła 9”Wallacea:
• powierzchnia ciała oparzonego podzielona jest
na pola, które stanowią 9% lub 18% całkowitej
powierzchni ciała.
84. „Reguła 9”
• U dorosłych:– głowa stanowi 9%,
– przednia i tylnia powierzchnia tułowia po 18%,
– każda z kończyn górnych po 9%,
– krocze 1%,
– każda kończyna dolna po 18%.
85. „Reguła 9”
• U dzieci poniżej 5. roku życia– głowa stanowi 18%,
– kończyny górne po 9%,
– kończyny dolne po 14%
– tułów łącznie 36%.
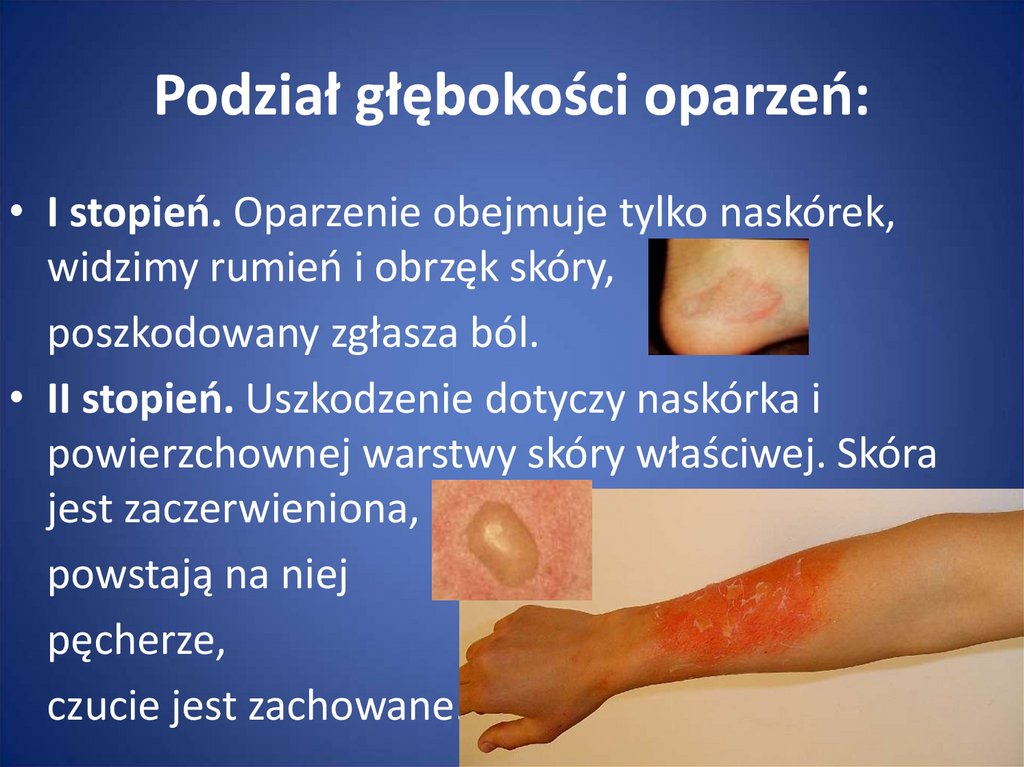
86. Podział głębokości oparzeń:
• I stopień. Oparzenie obejmuje tylko naskórek,widzimy rumień i obrzęk skóry,
poszkodowany zgłasza ból.
• II stopień. Uszkodzenie dotyczy naskórka i
powierzchownej warstwy skóry właściwej. Skóra
jest zaczerwieniona,
powstają na niej
pęcherze,
czucie jest zachowane.
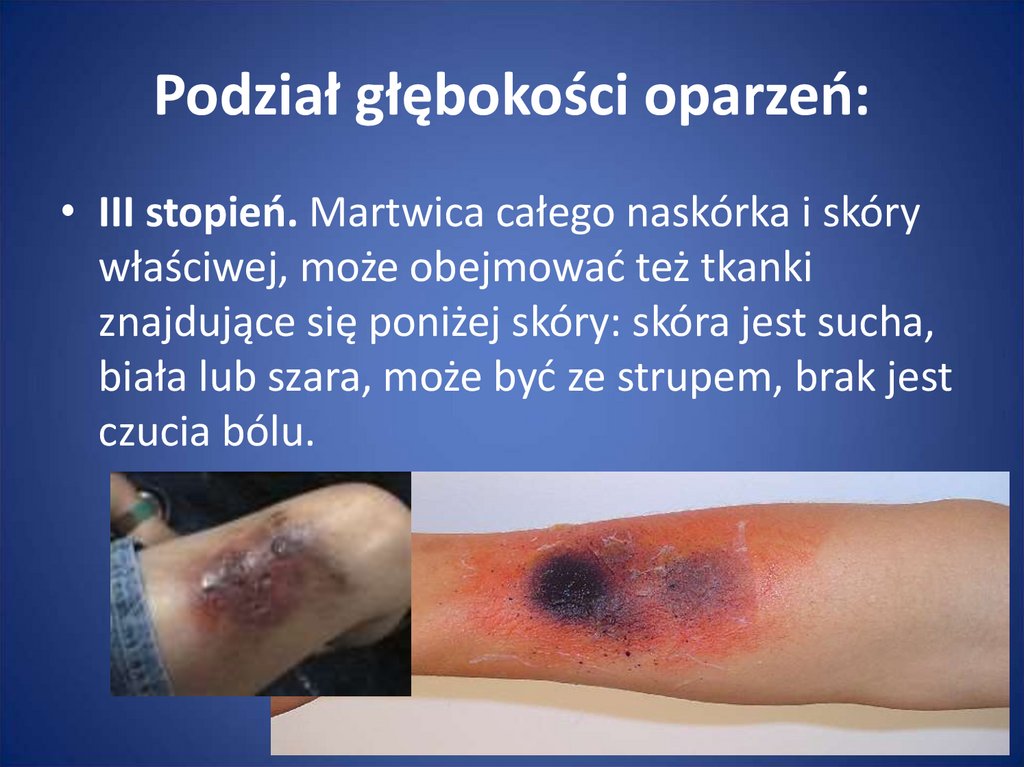
87. Podział głębokości oparzeń:
• III stopień. Martwica całego naskórka i skórywłaściwej, może obejmować też tkanki
znajdujące się poniżej skóry: skóra jest sucha,
biała lub szara, może być ze strupem, brak jest
czucia bólu.
88. Stopnie kliniczne oparzeń:
• oparzenia zaliczamy do lekkich jeżeliobejmują: I i II stopień poniżej 15%
powierzchni ciała lub III stopień poniżej 5%
• oparzenia zaliczamy do średnich jeśli obejmują
I i II stopień od 15% do 30% powierzchni ciała
lub III stopień poniżej 10%
89. Stopnie kliniczne oparzeń:
• oparzenia zaliczamy do ciężkich gdy obejmująI i II stopień powyżej 30% powierzchni ciała lub
III stopień powyżej 10% lub III stopień
dotyczący twarzy, stóp i rąk lub oparzenia dróg
oddechowych
90. Postępowanie:
• Odsunięcie poszkodowanego do źródła ciepła.• Ugaszenie odzieży. Przyczepiony do ubrania
palący się materiał musi zostać usunięty,
podczas gdy przyczepiony do skóry powinien
tam pozostać.
• Zabezpieczenie drożności dróg oddechowych
(należy usunąć oparzonego z pomieszczenia
zadymionego)
91. Postępowanie:
• Natychmiastowe schładzanie zimną wodąoparzonej powierzchni przez kilkanaście minut
(zmniejsza to stopień oparzenia, ponieważ
zimna woda odbiera oparzonej skórze ciepło,
działa przeciwobrzękowo a ponadto uśmierza
ból). Należy pamiętać, że woda powinna być
czysta i mieć temperaturę ok. 20 st.C. Można
zanurzyć poszkodowanego w wannie, na co
najmniej 20 minut.
92. Postępowanie:
• Przy oparzeniach w obrębie jamy ustnej igardła poszkodowany powinien płukać gardło
zimną wodą albo ssać kawałki lodu.
93. Postępowanie:
• W przypadku oparzeń chemicznych np.kwasem lub zasadą, należy spłukiwać
oparzoną powierzchnię strumieniem bieżącej
wody przez 15 minut. Jedynie w przypadku
ofiar oparzonych wapnem niegaszonym przed
zmywaniem oparzonej powierzchni należy
najpierw na sucho wytrzeć wapno ze skóry.
94. Postępowanie:
• Trzeba koniecznie zdjąć obrączki, pierścionki,krawat itp. – ze względu na szybko pojawiający
się obrzęk.
• W celu uniknięcia zakażenia należy zaopatrzyć
ranę jałowym opatrunkiem.
95. Postępowanie:
• W przypadku stwierdzenia objawów wstrząsunależy ułożyć poszkodowanego w pozycji
przeciw wstrząsowej.
• Należy przewieźć oparzonego do szpitala.
96. Czego nie wolno robić:
• Po oparzeniu nie wolno zrywać ubrania, któreprzykleiło się do skóry, należy ostrożnie ściągać
pozostałą odzież.
• W przypadku oparzeń o dużej powierzchni,
ciało należy schładzać tylko wilgotnymi
chustami, nie wolno polewać bieżącą zimną
wodą!
97. Czego nie wolno robić:
• Nie wolno stosować na świeże oparzenieżadnych maści, kremów lub innych
powszechnie stosowanych okładów np. z
kwaśnego mleka.
• Nie wolno neutralizować kwasów zasadami i
odwrotnie, jedynym i najlepszym środkiem
leczniczym jest woda.
98. WYCHŁODZENIE
• Jest to znacznego stopnia oziębienie ciała,stwierdzone przez zbadanie temperatury
głębokiej ciała (np. w odbycie, na błonie
bębenkowej).
99. Wyróżnia się:
• lekką hipotermię – temperatura głęboka od34°C do 36°C
• średnią hipotermię – temperatura głęboka od
30°C do 34°C
• ciężką /znaczną hipotermię – temperatura
głęboka poniżej 30°C
100. Czynniki wpływające na wychłodzenie:
• niska temperatura otoczenia: powietrza lub wodyprzy topieniu
• wiatr, duża wilgotność powietrza
• brak ruchu poszkodowanego
• upojenie alkoholowe
• zażywanie narkotyków
• zażywanie leków uspokajających, nasennych
• choroby psychiczne
• wiek - bardziej podatne na hipotermię są dzieci i
osoby starsze
101. Skutki hipotermii:
• Następuje centralizacja krążenia, przez coskóra i końcowe części kończyn szczególnie
narażone są na zmniejszony przepływ krwi i w
ten sposób na brak ogrzewania.
• Następuje także obniżenie ciśnienia i tętna, a
co najważniejsze - zwolnienie metabolizmu i
spadek zapotrzebowania na tlen (korzystny
skutek).
102. Objawy kliniczne:
• utrata przytomności• oddech płytki, zwolniony lub jego brak
• tętno zwolnione, słabo wyczuwalne lub nie
wyczuwalne
• skóra chłodna
103. Postępowanie:
• W pierwszej kolejności należy zabezpieczyćposzkodowanego przed dalszą utratą ciepła
poprzez zdjęcie mokrej odzieży i ogrzanie go.
• Należy ułożyć poszkodowanego na plecach i
nie poruszać nim.
104. W przypadku:
– Lekkiej hipotermii - stosujemy bierne ogrzaniepoprzez okrycie kocami i przeniesienie do ciepłego
pomieszczenia lub, gdy jest taka możliwość,
czynne ogrzewanie zewnętrzne poprzez
zastosowanie ciepłego powietrza, ciepłej kąpieli.
105. W przypadku:
– Średniej hipotermii - stosujemy jak wyżej - bierneogrzanie lub też czynne ogrzanie zewnętrzne, ale
tylko tułowia.
– Ciężkiej hipotermii - postępowanie jak w średniej
plus konieczne jest zastosowanie ogrzewania
czynnego wewnętrznego np. wentylowanie
poszkodowanego ciepłym, nawilżonym tlenem
(jest to już postępowanie przyrządowe).
106. Slajd 106
• Jeżeli brak jest oddechu i tętna - prowadzeniewentylacji i masażu serca - RESUSCYTACJA
KRĄŻENIOWO - ODDECHOWA
• Uwaga! - obecność oddechu i krążenia w
hipotermii sprawdza się dłużej - nawet do
jednej minuty!
107. DRGAWKI
• Drgawki to reakcja układu nerwowego spowodowanaróżnymi czynnikami. Towarzyszą jej zmiany
świadomości. Wyróżnia się:
• drgawki toniczne - długoutrzymujące się naprężenie
mięśniowe
• drgawki kloniczne - skurcze mięśniowe o dużej
częstotliwości
• Drgawki mogą dotyczyć części ciała lub obejmować
całe ciało - drgawki uogólnione. Często są powodem
powstania wtórnych urazów: złamań, krwiaków,
wstrząśnień mózgu i krwotoków.
108. Przyczyny:
padaczka
urazy czaszkowo-mózgowe
zaburzenia przemiany materii
zatrucia
niedotlenienie
długotrwały brak snu
zespół abstynencji poalkoholowej i polekowej,
zespół odstawienia narkotyków
• wysoka temperatura ciała (u dzieci)
109. Rozpoznanie:
upadek
utrata świadomości
skurcze
ślinotok, może dojść do przegryzienia języka krew
• niekontrolowane moczenie się
• okres braku świadomości lub dezorientacji po
ustaniu ataku
110. Postępowanie:
• Sprowadza się do zapewnieniaposzkodowanemu warunków ograniczających
możliwość dalszych obrażeń:
• zabezpieczenie przed upadkiem i urazami
• udrożnienie dróg oddechowych,
przytrzymywanie głowy
111. Postępowanie:
• nie zaleca się wkładania w ustaposzkodowanego jakichkolwiek przedmiotów
• nie zaleca się silnego krępowania ciała
poszkodowanego
• ułożenie w POZYCJI BEZPIECZNEJ po
zakończeniu napadu drgawkowego
• kontrola drożności dróg oddechowych i funkcji
życiowych
112. Postępowanie:
• wezwanie pomocy medycznej w przypadkugdy:
– drgawki trwają dłużej niż 5 minut
– drgawki powracają
– w wyniku napadu doszło do urazu
– poszkodowany nieprzytomny lub splątany powyżej
5 minut po ustaniu napadu

































































































 medicine
medicine








